Thomas tem quarenta e um anos. Executivo em uma empresa de consultoria, trabalha sessenta horas por semana há cinco anos. Quando se sentou à minha frente, suas mãos tremiam levemente. Disse-me que dormia mal há oito meses, que tinha palpitações ao abrir sua caixa de emails pela manhã, e que na semana anterior tinha ficado incapaz de redigir um simples relatório de reunião. Ele que gerenciava projetos de vários milhões de euros não conseguia mais encontrar as palavras diante de um documento Word. Seu médico havia prescrito um ansiolítico e quinze dias de licença. Thomas me olhou com aquela expressão que conheço bem, a dos que não entendem o que lhes está acontecendo, e me fez a pergunta que ouço pelo menos duas vezes por semana: “Como cheguei a este ponto? Nunca fui frágil.”
Thomas não é frágil. Seu cérebro simplesmente mudou para um modo de funcionamento arcaico que não tem nada a ver com fragilidade. Um modo de sobrevivência. E é precisamente essa mudança, silenciosa, progressiva, bioquímica, que nunca ninguém lhe explicou.
Você pensa que burnout é trabalhar demais. A neurobiologia diz que é seu cérebro que não consegue mais distinguir um email urgente de um tigre.
“Não são os eventos que estressam os homens, mas a ideia que eles fazem deles.” Epicteto, citado pelo Dr. Anne Lucas[^1]
O stress: um mecanismo de sobrevivência desviado
A palavra “stress” foi introduzida em biologia por Hans Selye em 1936. Antes dele, o termo pertencia à física dos materiais. Selye a tomou emprestado para descrever a resposta não específica do organismo a toda solicitação. E identificou três fases sucessivas que constituem a síndrome geral de adaptação[^2].
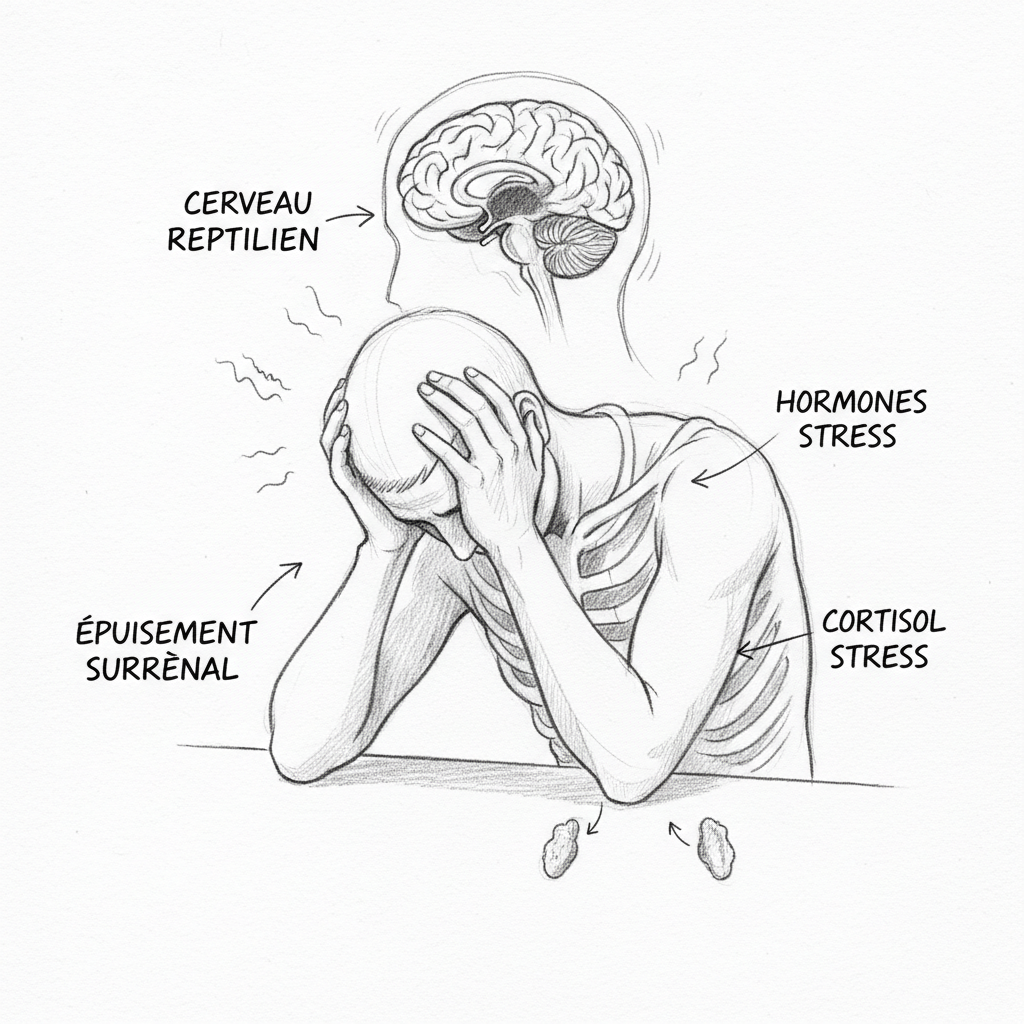
A primeira fase é o alarme. O organismo percebe uma ameaça. As glândulas supra-renais liberam adrenalina e noradrenalina. O coração acelera. Os músculos se tensionam. A respiração acelera. As pupilas se dilatam. O sangue é redirecionado para os músculos em detrimento do tubo digestivo. É a resposta fight-or-flight, programada há milhões de anos para fugir de um predador ou enfrentar um inimigo. Essa fase é breve, intensa e normalmente seguida por um retorno à calma.
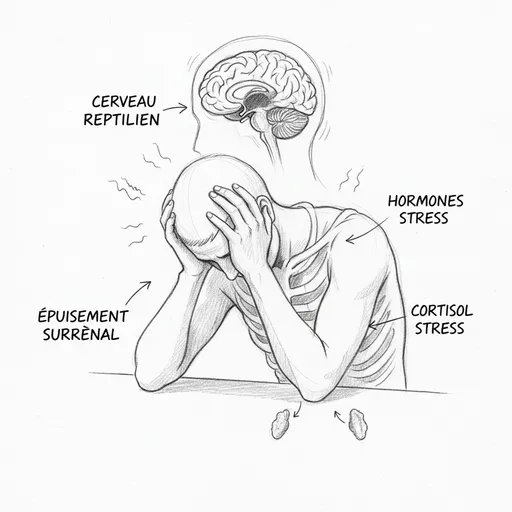
A segunda fase é a resistência. Se o stress persiste, o organismo se adapta. As glândulas supra-renais passam da adrenalina ao cortisol, um hormônio que mantém a energia em um nível elevado por mais tempo. O cortisol mobiliza as reservas de glicose, freeia o sistema imunológico, mantém a pressão arterial. É um mecanismo de adaptação notável. Mas tem um custo. Como detalho no artigo sobre o stress, cortisol e tireoide, o cortisol cronicamente elevado desvia a pregnenolona em detrimento da progesterona e do DHEA, bloqueia a conversão da T4 em T3 ativa, favorece a produção de T3 reversa e esgota as reservas de magnésio, zinco, vitaminas B e vitamina C. O corpo se mantém, mas se esvazia.
A terceira fase é o esgotamento. As glândulas supra-renais não acompanham mais. O cortisol desaba. É o burnout no sentido biológico. O organismo não tem mais os recursos para manter a resistência. Tudo falha ao mesmo tempo: a energia, o sono, a concentração, a imunidade, a motivação. É a fase que Selye considerava como potencialmente mortal. E é a fase em que Thomas se encontrava quando entrou em meu consultório.
A diferença entre stress e burnout é a diferença entre um sprint e uma maratona corrida na velocidade de um sprint. O primeiro é normal. O segundo é uma catástrofe metabólica. Se você quer entender em detalhes os três estágios do esgotamento supra-renal e como identificá-los, escrevi um artigo completo sobre o assunto.
Laborit e os três estados de urgência do instinto
Henri Laborit, neuro-biologista e cirurgião francês, publicou em 1986 um modelo que permanece extraordinariamente pertinente para compreender o burnout. Laborit descreve três estados de urgência do instinto, três respostas arcaicas do cérebro diante da ameaça[^3].
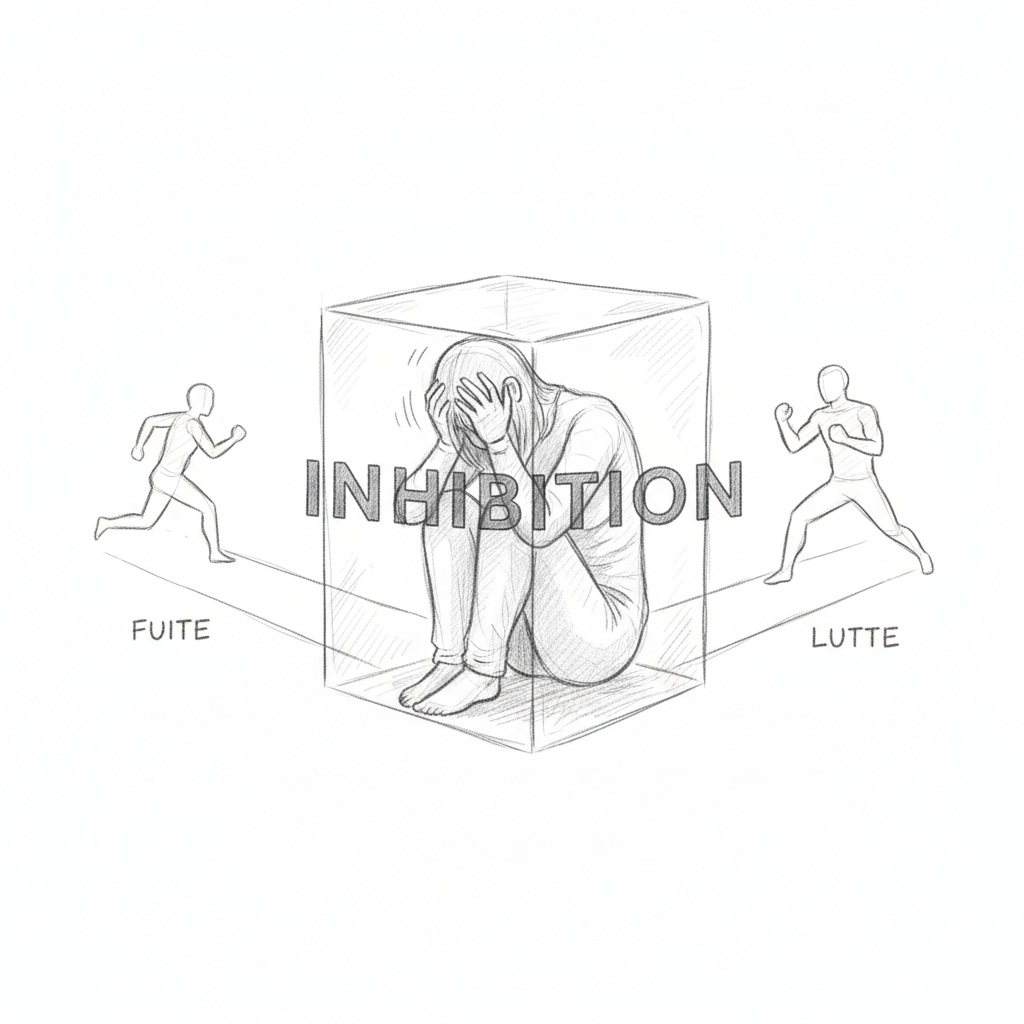
O primeiro estado é a fuga. O organismo percebe um perigo e escolhe se afastar. É a resposta mais econômica em energia. O ritmo cardíaco acelera, a adrenalina sobe, os músculos se preparam. Em situação profissional, a fuga se manifesta por evitação: você adia a reunião difícil, não lê mais seus emails, procrastina nos dossiers pesados. Não é preguiça. É um cérebro que tenta fugir do que percebe como um predador.
O segundo estado é a luta. O organismo enfrenta. O cortisol sobe, a agressividade aumenta, a tolerância diminui. Em empresa, a luta se traduz por irritabilidade desproporcional, conflitos com colegas, respostas secas aos emails, bruxismo noturno (apertar os dentes durante o sono é um resíduo de comportamento de combate). Thomas apertava os dentes tão forte à noite que seu dentista havia tido que fazer um protetor para ele. Ninguém tinha feito a ligação com seu stress profissional.
O terceiro estado é a inibição da ação. É aquele que Laborit considerava como o mais destrutivo. Quando não se pode nem fugir nem lutar, o cérebro congela. O sistema parassimpático assume o controle. A pressão arterial cai. O ritmo cardíaco diminui. A energia desaba. O indivíduo se “desconecta”. Em situação de burnout avançado, a inibição se manifesta pelo sentimento de vazio, incapacidade de tomar decisões, despersonalização (ter a impressão de se observar viver de fora) e às vezes paralisia total diante de tarefas outrora simples. Thomas, incapaz de redigir seu relatório, estava em plena inibição da ação.
Laborit o tinha entendido quarenta anos atrás: a inibição da ação é o terreno da doença. Quando o corpo não pode nem agir nem fugir, somatiza. As tensões musculares crônicas, os transtornos digestivos, as cefaléias, as infecções repetidas não são coincidências. São as consequências biológicas de um cérebro preso na inibição, um cérebro que trancou todas as saídas.
Os quatro territórios do cérebro: o modelo ANC
A abordagem neurocognitiva e comportamental (ANC), desenvolvida pelo doutor Jacques Fradin, propõe um modelo funcional do cérebro que ilumina notavelmente o mecanismo do burnout. Este modelo distingue quatro territórios, cada um tendo uma função específica e um modo de processamento de informações radicalmente diferente[^4].
O primeiro território é o cérebro reptiliano. É o mais antigo em termos evolutivos. Gerencia a sobrevivência individual. Seu vocabulário é binário: perigo ou sem perigo. Suas respostas são os três estados de Laborit: fuga, luta, inibição. Não pensa. Não nuança. Reage. Sua velocidade de processamento é fulminante, alguns milissegundos, porque em situação de sobrevivência, a rapidez prevalece sobre a precisão. Quando um tigre surge, você não faz uma lista de prós e contras. Você corre. O problema é que seu cérebro reptiliano não faz diferença entre um tigre e um email de seu diretor em uma noite de domingo. A resposta bioquímica é a mesma: adrenalina, cortisol, tensões musculares, taquicardia, ondas de calor.
O segundo território é o cérebro paleolímbico. Gerencia a sobrevivência da coletividade, o posicionamento gregário, a afirmação de si dentro do grupo. É o cérebro da hierarquia social, da competição, da submissão, da dominância. Em empresa, está permanentemente ativado: a reunião em que você deve defender seu projeto, o olhar de seu supervisor, a comparação com os colegas, o medo de perder seu lugar. O paleolímbico o empurra a provar seu valor, a mostrar que resiste, a de forma alguma admitir seu cansaço. É ele que faz você dizer “estou bem” quando na verdade não está nada bem.
O terceiro território é o cérebro neolímbico. Gerencia o simples e o conhecido. É o piloto automático, o território dos hábitos, das rotinas, da personalidade. Funciona por reconhecimento de padrões: se a situação se parece com algo já vivido, aplica a solução que conhece. É extremamente eficaz para tarefas repetitivas e situações familiares. Mas é também uma armadilha. O neolímbico é rígido. Detesta a novidade, a incerteza, a mudança. E quando uma situação nova surge, faz algo catastrófico: a trata como se fosse conhecida.
O quarto território é o neocórtex pré-frontal. É o mais recente em termos evolutivos, o mais sofisticado, e aquele que nos distingue mais dos outros mamíferos. Gerencia o complexo e o desconhecido em modo adaptativo. É capaz de abertura mental, nuance, criatividade, recuo, inovação. É o território do pensamento flexível, da resolução de problemas, da tomada de decisão informada. O pré-frontal não reage. Responde. E essa diferença entre reagir e responder está no coração de tudo que distingue o stress adaptativo do stress patológico.
A armadilha do piloto automático: como o stress nasce no cérebro
A Dra. Anne Lucas, em seu curso no DU de Micronutrição, descreve o mecanismo do stress segundo o modelo ANC com uma clareza que merece ser detalhada passo a passo[^5].
Tudo começa com uma situação nova. Um evento inesperado, um pedido incomum, uma mudança de planejamento, um conflito relacional. Essa situação chega ao cérebro e a primeira pergunta é: é simples ou complexa? Conhecida ou desconhecida?
Se o neolímbico julga a situação como simples e conhecida, ativa o piloto automático. Cola uma resposta pré-formatada, um hábito, um esquema de pensamento oriundo da experiência passada. O problema surge quando essa avaliação é falsa. Quando a situação é na realidade complexa ou nova, mas o neolímbico a trata como se fosse familiar. A resposta automática é então inadequada. Não resolve o problema. E é aí que o mecanismo do stress se desencadeia.
O neocórtex pré-frontal detecta o erro. Vê que a resposta automática não funciona, que a situação não é resolvida, que algo está errado. E envia um sinal de alarme. Mas esse sinal não remonta ao neolímbico para pedir-lhe que revise sua avaliação. Desce diretamente ao cérebro reptiliano. É o curto-circuito fundamental do stress. O reptiliano recebe um sinal de alarme que interpreta como uma ameaça de sobrevivência. E desencadeia a cascata: adrenalina, cortisol, fuga, luta ou inibição.
Esse mecanismo explica por que o stress é tão frequentemente desproporcional à situação objetiva. Você não se estressa porque a situação é realmente perigosa. Você se estressa porque seu piloto automático deu uma resposta errada, que seu pré-frontal detectou, e que seu reptiliano interpretou como um perigo vital. Um email anódino pode desencadear uma tempestade interna se o neolímbico o classifica na categoria “ameaça à minha posição” e se o pré-frontal detecta que sua resposta automática (ignorar, ou responder secamente) não é adequada.
Era exatamente o que acontecia com Thomas. Cada novo pedido, cada reunião imprevista, cada mudança de planejamento desencadeava seu piloto automático. E como a carga tinha se tornado muito complexa para respostas pré-formatadas, o sinal de erro subia em loop ao reptiliano. Cinquenta, cem vezes por dia, seu cérebro reptiliano recebia alarmes de sobrevivência. Falsos alarmes, mas bioquimicamente indistinguíveis de ameaças reais. Seu corpo produzia cortisol como se tivesse que enfrentar um predador oito horas por dia, cinco dias por semana, durante cinco anos.
Os danos do stress crônico no corpo
O disfuncionamento do sistema nervoso autônomo (SNA) é o primeiro marcador clínico do stress crônico. O SNA é composto de dois ramos: o sistema simpático (acelerador) e o sistema parassimpático (freio). Em situação de stress agudo, o simpático domina. Na fase de recuperação, o parassimpático retoma o controle. No paciente em burnout, essa alternância é quebrada. O simpático permanece ativado continuamente, ou o organismo muda para uma dominância parassimpática de inibição[^6].
Os sinais clínicos desse desajuste são numerosos e frequentemente mal interpretados. A taquicardia de repouso, as palpitações inexplicadas, as ondas de calor sem causa hormonal, as tensões musculares crônicas (trapézio, mandíbulas, plexo solar), o bruxismo noturno, os suores frios, os transtornos do trânsito (diarréia ou constipação alternante), perda ou excesso de apetite, diminuição da libido, tonturas ortostáticas, zumbido nos ouvidos, cefaléias tensionais. Quantos pacientes recebem um betabloqueador para palpitações que são apenas o sintoma de um cérebro reptiliano em alerta permanente.
O cortisol cronicamente elevado destrói o corpo em silêncio. Provoca resistência à insulina (o cortisol mantém uma glicemia elevada que acaba por esgotar os receptores de insulina), ganho de peso abdominal (o cortisol favorece o armazenamento visceral), imunodepressão (o cortisol inibe a proliferação de linfócitos T e B), desmineralização óssea (o cortisol inibe os osteoblastos), atrofia muscular (o cortisol é catabólico) e neurotoxicidade direta no hipocampo, a zona do cérebro responsável pela memória e aprendizagem[^7]. Thomas que não conseguia mais encontrar suas palavras não sofria de demência precoce. Seu hipocampo estava intoxicado por cortisol.
O cortisol depleta sistematicamente as reservas em magnésio, zinco, vitaminas B (notadamente B5, B6, B9 e B12) e vitamina C. O que cria um círculo vicioso infernal: o stress esgota os nutrientes necessários para a fabricação dos neurotransmissores (dopamina, serotonina, GABA, noradrenalina), o que deixa o cérebro mais vulnerável ao stress, o que esgota ainda mais os nutrientes. É a espiral descendente do burnout. E é por isso que a micronutrição não é um luxo na abordagem do burnout. É uma necessidade bioquímica.
Avaliar seu nível de stress: as ferramentas que a ciência propõe
Antes de falar em soluções, você precisa saber onde está. Três ferramentas de avaliação validadas cientificamente permitem quantificar seu nível de stress e determinar a gravidade da situação[^8].
A primeira é o questionário HAD (Hospitality Anxiety and Depression Scale). Este questionário tem catorze itens, sete para ansiedade e sete para depressão. O escore de ansiedade se interpreta assim: de 0 a 7, estado normal. De 8 a 10, ansiedade leve. De 11 a 14, ansiedade moderada. De 15 a 21, ansiedade severa. A Dra. Lucas ressalta que o HAD é uma ferramenta de triagem, não de diagnóstico. Mas um escore de ansiedade superior a 10 deve alertar. E um escore superior a 14 necessita de uma abordagem urgente, frequentemente médica como primeira linha.
A segunda é a Escala de Stress Percebido de Cohen. Ela mede não os eventos estressantes em si, mas a percepção subjetiva do stress. O escore se interpreta assim: abaixo de 25, sem stress significativo. Entre 25 e 49, stress moderado. Acima de 50, stress patológico necessitando intervenção. O interesse dessa escala é que confirma o princípio de Epicteto retomado pelo modelo ANC: não são os eventos que estressam, mas a ideia que você faz deles. Duas pessoas diante do mesmo evento podem ter escores diametralmente opostos.
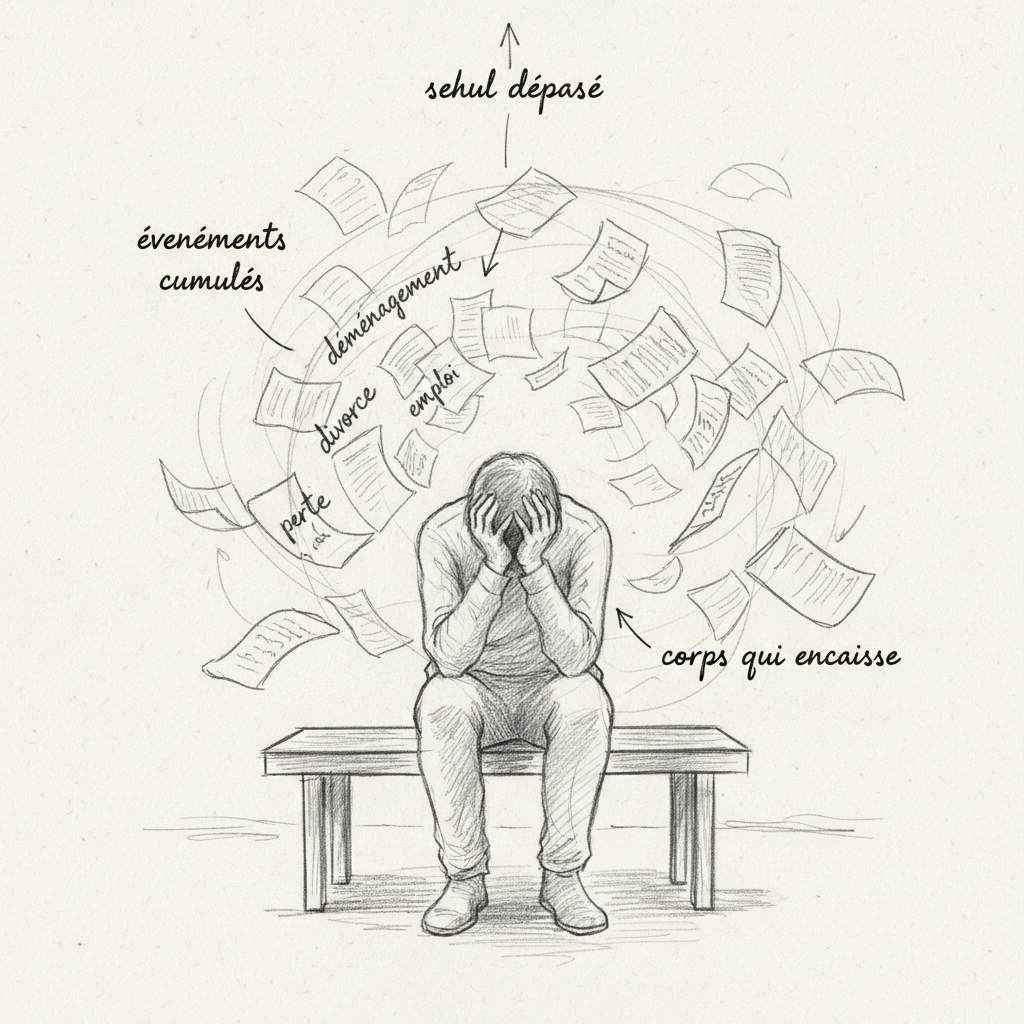
A terceira é a Escala de Holmes e Rahe, que data de 1967 mas permanece usada em clínica. Ela atribui um escore a quarenta e três eventos de vida (morte do cônjuge: 100 pontos, divórcio: 73, demissão: 47, mudança: 20, férias: 13). Você soma os escores dos eventos vividos nos últimos doze meses. Abaixo de 150 pontos, o risco de doença no ano seguinte é baixo. Entre 150 e 300 pontos, o risco é moderado (cerca de 50%). Acima de 300 pontos, o risco ultrapassa 80%[^9]. Thomas acumulou 340 pontos: mudança de cargo, nascimento de seu segundo filho, mudança de residência, conflito com sua hierarquia e morte de seu pai seis meses antes. Individualmente, cada um desses eventos era gerenciável. Cumulados, afogaram suas capacidades de adaptação.
Uso regularmente o questionário Holmes-Rahe em consulta para objetivar o nível de stress de meus pacientes. É uma ferramenta simples, rápida e que frequentemente abre os olhos: muitas pessoas não percebem o volume de stress acumulado no ano passado até que se coloca um número em cima.
Sair do reptiliano: a via pré-frontal
Se o mecanismo do stress é um curto-circuito do reptiliano, a solução é restabelecer o acesso ao pré-frontal. Este é o princípio fundamental da abordagem neurocognitiva: o pré-frontal é o único território capaz de processar o complexo e o desconhecido sem desencadear um alarme[^10]. É capaz de tomar distância, relativizar, encontrar soluções criativas, aceitar a incerteza sem panicar.
Mas o problema é este: quando o reptiliano está ativado, o acesso ao pré-frontal é fisiologicamente bloqueado. O cortisol inibe as funções executivas do córtex pré-frontal. É um mecanismo de sobrevivência lógico: quando um tigre te persegue, você não precisa pensar, você precisa correr. Mas em situação de stress crônico, esse bloqueio se torna patológico. O reptiliano trava o pré-frontal, que não pode mais enviar um sinal de regulação, o que mantém o reptiliano em alerta, o que trava ainda mais o pré-frontal. Bola fechada.
Para quebrar essa bola, é preciso agir em dois fronts simultâneos. O primeiro é bioquímico: restaurar as reservas em magnésio, vitaminas B, ômega-3 e vitamina C para devolver ao cérebro as matérias-primas necessárias para a síntese dos neurotransmissores inibidores (GABA, serotonina) que acalmam o reptiliano. O segundo é comportamental: praticar técnicas que ativam deliberadamente o pré-frontal e o parassimpático.
A respiração fisiológica (coerência cardíaca, respiração abdominal) é a alavanca mais poderosa e mais rápida. O nervo vago, que inerva o coração e o tubo digestivo, é o principal mediador do sistema parassimpático. Uma respiração lenta e profunda (seis ciclos por minuto, ou seja, cinco segundos de inspiração e cinco segundos de expiração) ativa diretamente o nervo vago e faz a balança simpática/parassimpática pender para o freio. Cinco minutos são suficientes para abaixar o cortisol de forma mensurável. É uma porta de entrada para o pré-frontal que você pode usar em qualquer lugar, em qualquer momento.
O exercício físico moderado é a segunda alavanca. O artigo sobre o esporte e a micronutrição detalha os mecanismos em jogo: aumento do BDNF (Brain-Derived Neurotrophic Factor), estimulação da neurogênese hipocampusa, aumento da síntese de serotonina e dopamina, liberação de endorfinas. Trinta minutos de caminhada rápida por dia são suficientes. Mas atenção: o esporte intenso e prolongado aumenta o cortisol. Em situação de burnout, a maratona é seu inimigo. A caminhada, o yoga, a natação, o ciclismo a ritmo moderado são seus aliados.
O sono é a terceira alavanca e provavelmente a mais negligenciada. Como explico no artigo sobre dormir bem naturalmente, é durante o sono profundo que o cortisol cai, que o hormônio de crescimento é secretado (reparação tecidual), que as memórias são consolidadas e que os resíduos metabólicos do cérebro são eliminados via sistema glinfático. Um burnout sem restauração do sono é um burnout que não cicatriza. Melatonina, magnésio bisglicinatino ao deitar, supressão de telas uma hora antes de dormir, quarto fresco e escuro: estes são os fundamentos.
O protocolo micronutricional do stress crônico
A Dra. Anne Lucas insiste em um princípio fundamental: em situação de stress crônico, as necessidades de micronutrientes explodem enquanto a alimentação se degrada (o stress empurra para o açúcar rápido, o café, o álcool, as refeições puladas)[^11]. A suplementação não é opcional. É estruturalmente necessária.
O magnésio é a prioridade absoluta. É o primeiro mineral esgotado pelo cortisol. Um déficit em magnésio diminui o limiar de tolerância ao stress, favorece tensões musculares, cãibras, bruxismo, irritabilidade, transtornos do sono e palpitações. O magnésio bisglicinatino é a forma melhor tolerada e melhor absorvida, em razão de 300 a 400 mg por dia distribuídos em duas tomadas (manhã e noite). O artigo sobre magnésio, tireoide e sono detalha as interações entre esses três sistemas.
As vitaminas B são o segundo pilar. A B5 (ácido pantotênico) é o cofator da síntese do cortisol nas glândulas supra-renais. A B6 sob forma de piridoxal-5-fosfato (P5P) é cofator da síntese de dopamina, serotonina e GABA. A B9 (metilfolato) e B12 (metilcobalamina) são indispensáveis à metilação e à reciclagem de homocisteína. Um complexo B a doses fisiológicas é o mínimo. Em situação de burnout avançado, a B6 P5P em 50 mg por dia e a B5 em 500 mg por dia são frequentemente necessárias[^12].
Os ômega-3 EPA e DHA protegem as membranas neuronais e exercem um efeito anti-inflamatório poderoso ao modular a razão AA/EPA. Como detalho no artigo sobre ômega-3 e fluidez membranosa, o DHA é o componente estrutural principal das membranas do cérebro. Um déficit em ômega-3 compromete a exocitose dos neurotransmissores e a mobilidade dos receptores sinápticos. Dois a três gramas de EPA/DHA por dia é a posologia habitual em situação de stress crônico.
A vitamina C é o cofator da síntese do cortisol (nas glândulas supra-renais, as concentrações de vitamina C estão entre as mais elevadas do organismo) e da conversão de dopamina em noradrenalina. Um a dois gramas por dia, distribuídos em várias tomadas (a vitamina C é hidrossolúvel e se elimina rapidamente), sustentam o eixo supra-renal sem estimulá-lo artificialmente.
O zinco é cofator da piridoxal quinase (enzima que ativa a B6), da delta-6-desaturase (enzima-chave do metabolismo do ômega-3) e de enzimas antioxidantes (SOD). O stress crônico depleta o zinco, o que compromete em cascata a síntese dos neurotransmissores e a proteção antioxidante. Quinze a trinta miligramas de zinco bisglicinatino por dia longe das refeições completam o protocolo.
As plantas adaptogênicas são o último estágio do foguete. A rhodiola (Rhodiola rosea) modula o eixo hipotalâmico-hipofisário-supra-renal e aumenta a resistência ao stress sem efeito excitante. A ashwagandha (Withania somnifera) abaixa o cortisol e melhora a qualidade do sono. O eleuthéroco (Eleutherococcus senticosus) sustenta o desempenho cognitivo sob stress. Essas plantas devem ser usadas em cura de dois a três meses, não permanentemente, e nunca sem antes ter corrigido as carências de fundo[^13].
O intestino no burnout: o elo que ninguém estabelece
O stress crônico destrói o intestino. Não é uma metáfora. O cortisol altera a permeabilidade intestinal degradando as junções apertadas entre enterócitos. O sistema nervoso entérico (o “segundo cérebro”, com seus 200 milhões de neurônios) está diretamente conectado ao cérebro central via nervo vago e sofre plenamente as consequências do desajuste do SNA. A motilidade intestinal é perturbada (daí os inchaços, a constipação ou a diarréia alternante). O microbiota se desequilibra (as bactérias patogênicas proliferam sob o efeito do cortisol, as bactérias protetoras declinem). E a disbiose resultante mantém uma inflamação sistêmica leve que piora o stress cerebral.
É o círculo vicioso intestino-cérebro do burnout. O stress altera o intestino, o intestino inflamado envia sinais de alarme ao cérebro via nervo vago e citocinas pro-inflamatórias, o cérebro interpreta esses sinais como perigo, o reptiliano se ativa, o cortisol sobe e o intestino se degrada ainda mais. Como detalho no artigo sobre depressão e neurotransmissores, a inflamação intestinal ativa a enzima IDO que desvia o triptofano da via da serotonina para a via das quinureninas. Resultado: menos serotonina, mais metabólitos neurotóxicos e um cérebro que se afunda na ansiedade e no esgotamento.
Por isso o protocolo de recuperação de um burnout deve incluir um pilar intestinal. A restauração do intestino pelo protocolo 4R (remover, substituir, recolonizar, reparar) é uma pedra angular incontornável. Sem intestino funcional, os nutrientes que você ingere não serão absorvidos. E sem absorção, não há síntese de neurotransmissores. É tão simples e tão frustrante assim.
O caso de Thomas: seis meses para recuperar o controle
O perfil de Thomas revelou o que encontro na grande maioria de meus pacientes em burnout. Um magnésio eritrocitário colapsado (sinal de depleção celular, não apenas sérica). Um zinco sérico em nível baixo de normalidade. Uma vitamina D em 18 ng/mL (insuficiência clara). Um cortisol salivar que mostrou um perfil típico do estágio 2-3 de esgotamento supra-renal: cortisol matinal aplainado (as glândulas supra-renais não respondem mais à demanda de despertar) e cortisol vespertino ainda muito elevado (o freio não funciona mais à noite). Um índice ômega-3



Laisser un commentaire
Sois le premier à commenter cet article.