Huit femmes pour deux hommes. Voilà le ratio qui devrait faire réfléchir chaque endocrinologue, chaque gynécologue, chaque médecin qui prescrit du Levothyrox sans jamais se demander pourquoi ce sont les femmes qui remplissent les salles d’attente. Pas les hommes. Les femmes. Huit fois sur dix.
En cinq ans de consultations thyroïdiennes, j’ai reçu des centaines de femmes avec le même profil. TSH « dans les normes », T3 libre en dessous du plancher fonctionnel, fatigue chronique, prise de poids inexpliquée, frilosité, brouillard mental. Et à chaque fois, la même question sans réponse : pourquoi moi ? Pourquoi maintenant ? Pourquoi depuis la pilule, depuis la grossesse, depuis la ménopause ?
La réponse tient en un mot que personne ne prononce en consultation : les oestrogènes. Pas les oestrogènes comme « hormones féminines » au sens vague du terme. Les oestrogènes comme perturbateurs directs du métabolisme thyroïdien, via un mécanisme biochimique précis, documenté, mesurable, et pourtant systématiquement ignoré.
« Quand l’un des messagers manque à l’appel, tout le système compense, souvent mal. » Dr Thierry Hertoghe
Si tu veux d’abord comprendre les bases du fonctionnement thyroïdien et ses sept cofacteurs essentiels, commence par mon article sur la thyroïde et la micronutrition. Ici, nous allons parler du lien profond entre tes hormones féminines et ta thyroïde, ce noeud que la médecine ne dénoue jamais parce qu’elle regarde chaque fil séparément.
Le mécanisme que personne ne t’a expliqué
Il faut commencer par un acteur invisible que tu ne trouveras sur aucune ordonnance : la TBG, thyroxin-binding globulin. C’est la protéine de transport des hormones thyroïdiennes dans le sang. La T4 et la T3 ne circulent pas librement. Elles sont liées à cette protéine, comme des passagers dans un bus. Et seules les hormones qui descendent du bus, celles qu’on appelle « libres » (T4 libre, T3 libre), peuvent entrer dans les cellules et agir.
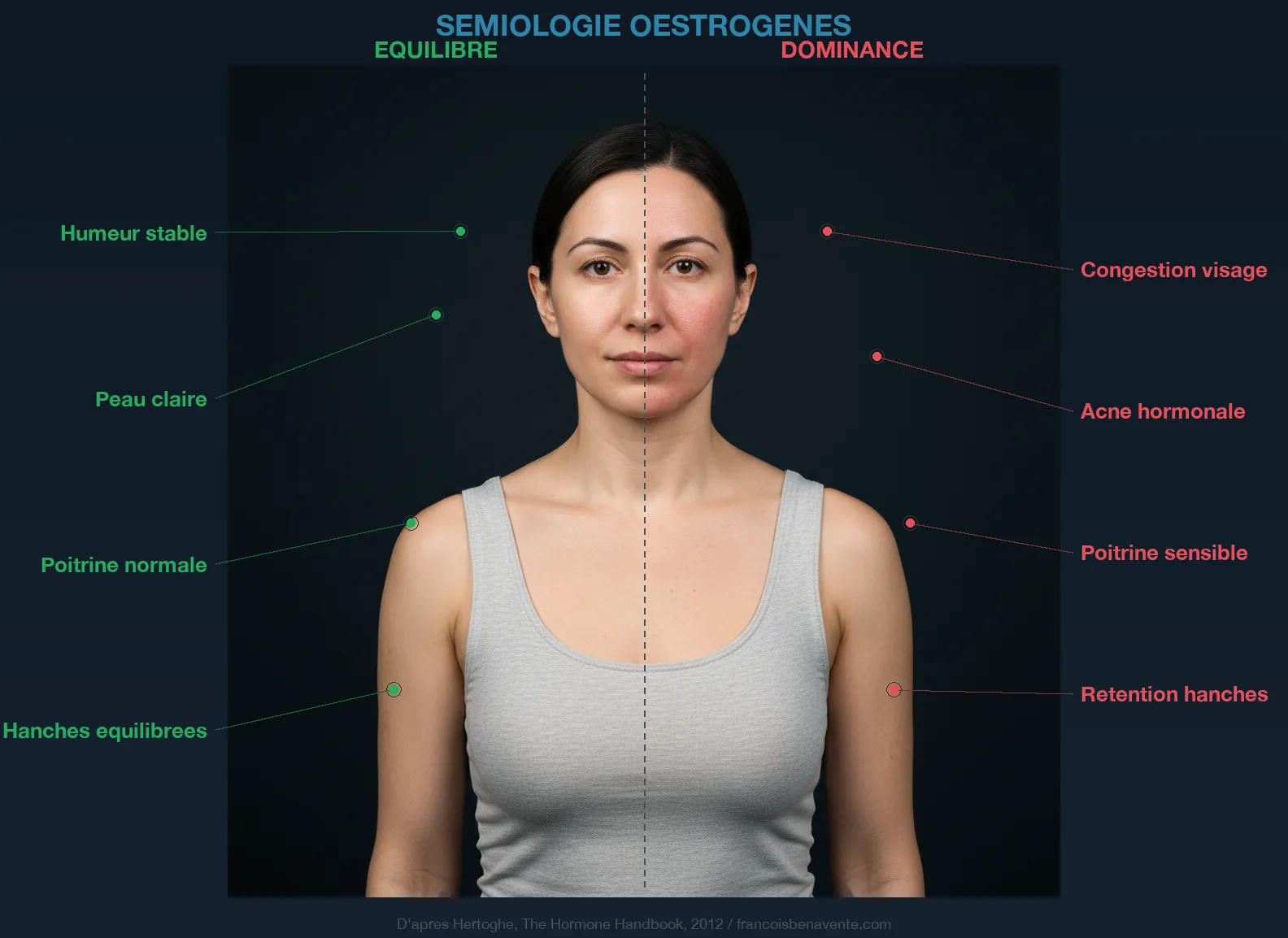
Le problème, c’est que les oestrogènes augmentent la production de TBG par le foie. Plus il y a d’oestrogènes dans le sang, plus le foie fabrique de TBG, et plus les hormones thyroïdiennes sont séquestrées sur leurs protéines de transport. Il reste moins de T3 libre disponible pour les cellules. Ton bilan sanguin peut afficher une T4 totale normale, une TSH correcte, et pourtant tes cellules crient famine parce que la T3 libre est captive. Comme le rappelle Hertoghe dans The Hormone Handbook, les oestrogènes en excès augmentent la TBG et réduisent les hormones thyroïdiennes libres, créant un tableau d’hypothyroïdie fonctionnelle que le dosage de TSH seul ne détecte pas.
Ce mécanisme explique à lui seul pourquoi les femmes sont huit fois plus touchées que les hommes. Ce n’est pas une faiblesse. C’est une conséquence biochimique directe de la physiologie féminine. Chaque fois que les oestrogènes montent, la TBG monte, et la T3 libre disponible chute. Et chaque période de la vie d’une femme où les oestrogènes fluctuent violemment devient une période à risque pour la thyroïde.
Mon article sur la thyroïde et le foie détaille cette relation bidirectionnelle : le foie convertit 60 % de la T4 en T3, mais il fabrique aussi la TBG. Quand le foie est surchargé par les oestrogènes, il produit trop de TBG et ne convertit plus assez de T3. Double peine.
Le problème ne vient pas que des oestrogènes en excès
On pense souvent « dominance oestrogénique » quand on parle de ce déséquilibre. Mais comme je l’explique dans l’article sur les règles douloureuses, dominance ne veut pas dire excès. On peut avoir des oestrogènes dans les normes basses et être quand même en dominance si la progestérone est encore plus basse. C’est le ratio qui compte, pas la valeur absolue.
La progestérone est l’antagoniste naturel des oestrogènes. Elle réduit les récepteurs aux oestrogènes, diminue leur activité, désensibilise les récepteurs à l’aldostérone (effet diurétique), et soutient indirectement la thyroïde en maintenant l’équilibre hormonal global. Hertoghe le confirme : l’oestradiol est dix fois plus puissant que l’oestrone, et sans une progestérone suffisante pour le contrebalancer, il impose sa loi à tout l’organisme. Conséquences : infertilité, endométriose, SOPK, fibromes, rétention d’eau, et bien sûr, blocage thyroïdien via la TBG.
Pourquoi la progestérone chute-t-elle ? La première cause, c’est le stress chronique. La progestérone partage un précurseur avec le cortisol : la prégnénolone. Quand le corps est en stress permanent, la prégnénolone est détournée vers la production de cortisol au détriment de la progestérone. C’est le « vol de prégnénolone » que j’explique en détail dans l’article sur le stress, le cortisol et les surrénales. Ensuite viennent les carences en magnésium, lithium, zinc, cuivre et manganèse, cofacteurs indispensables de la synthèse de progestérone. Les régimes extrêmes, qui privent le corps de cholestérol (précurseur de toutes les hormones stéroïdiennes), et les statines, qui bloquent la HMG-CoA réductase, appauvrissent également la matière première. Hertoghe ajoute un facteur que j’observe quotidiennement : quand la thyroïde et les surrénales sont fatiguées, il y a peu ou pas d’ovulation, ce qui crée un déséquilibre favorisant la formation de kystes ovariens.
Toutes ces maladies, endométriose, SOPK, fibromes, cancers oestrogéno-dépendants, partagent un dénominateur commun : un déséquilibre oestrogènes/progestérone associé à une glycémie à jeun élevée. C’est une observation clinique constante que Hertoghe et mes propres consultations confirment.
Les quatre périodes à risque de ta vie
Je pense à Léa (prénom modifié), 17 ans, amenée par sa mère. Fatigue depuis un an, règles chaotiques, acné, chute de cheveux. Le médecin traitant a dit « c’est l’adolescence ». La TSH était à 3,8 mU/L, « dans les normes ». Sa T3 libre n’avait pas été dosée. Quand je l’ai demandée, elle était à 2,6 pmol/L. Le sous-sol. Et personne n’avait fait le lien entre la tempête oestrogénique de la puberté et cette thyroïde qui décrochait en silence.
Quatre moments de la vie féminine concentrent l’essentiel des déclenchements thyroïdiens. Ce ne sont pas des coïncidences. Ce sont des carrefours hormonaux où les oestrogènes bougent, où la TBG suit, et où la thyroïde trinque.
La puberté et la pilule constituent le premier carrefour. À la puberté, les oestrogènes explosent. La TBG monte. C’est le moment où beaucoup de jeunes filles commencent à développer des symptômes thyroïdiens diffus que personne n’identifie : fatigue, prise de poids, troubles de concentration, frilosité. On met ça sur le compte de l’adolescence. Et puis arrive la pilule, souvent prescrite dès 15 ou 16 ans pour des règles douloureuses ou de l’acné. Les oestrogènes de synthèse contenus dans la pilule augmentent la TBG exactement comme les oestrogènes naturels. Pire : ils surchargent le foie, qui doit maintenant métaboliser des molécules de synthèse en plus de ses fonctions habituelles. La conversion T4 vers T3 ralentit. Les réserves de zinc s’effondrent (les travaux de Curtay confirment que le taux de vitamine B6 chute chez les femmes sous pilule depuis plus de deux ans, et le zinc suit la même trajectoire). Le magnésium plonge. Et la progestérone naturelle est mise en veille puisque la pilule supprime l’ovulation.
Je repense à Sarah (prénom modifié), 26 ans, venue me voir après huit ans de pilule. Elle avait arrêté pour un projet de bébé, et depuis, tout s’effondrait. Cycles absents, fatigue écrasante, dix kilos en six mois. Son gynécologue lui avait proposé de reprendre la pilule « le temps que ça se calme ». Personne n’avait dosé sa T3 libre, son zinc, son magnésium, sa vitamine D. Personne n’avait regardé son foie. Son corps criait que huit ans d’oestrogènes de synthèse avaient vidé les réserves et bloqué la conversion thyroïdienne. L’article sur l’hypothyroïdie comme symptôme explique pourquoi cette errance diagnostique est si fréquente.
La grossesse et le post-partum forment le deuxième carrefour, et probablement le plus violent. Pendant la grossesse, les oestrogènes sont multipliés par trente. C’est nécessaire pour le développement du placenta, la vascularisation utérine, la croissance du bébé. Mais la conséquence thyroïdienne est massive : la TBG explose, et la T3 libre disponible pour la mère chute drastiquement. Le corps du bébé a besoin de T3 pour construire son cerveau (un tiers d’EPA) et les gaines de myéline de ses neurones (un tiers de DHA). Et comme le précisent les travaux de Curtay et Hertoghe, la T4 ne traverse pas le placenta, seule la T3 compte. Toute insuffisance en T3 maternelle se répercute directement sur le développement neurologique du foetus.
L’American Thyroid Association recommande une TSH inférieure à 2,5 mU/L pour la conception. Ce seuil est bien plus strict que les normes de laboratoire habituelles, et pourtant il est rarement vérifié. Une femme sur cinq ayant fait une fausse couche présente un problème thyroïdien. Et les carences s’accumulent : l’anémie multiplie par 2,5 à 3 le risque de complications obstétricales. Curtay rapporte que 80 % des femmes sont déficientes en magnésium (étude du Val-de-Marne), et 100 % des femmes en âge de procréer ne couvrent pas leurs besoins en zinc par l’alimentation. La grossesse puise dans des réserves déjà vides.
Après l’accouchement, la chute des hormones placentaires crée un vide hormonal brutal. La thyroïdite du post-partum touche 5 à 10 % des femmes. Elle passe souvent inaperçue parce que la fatigue, les troubles de l’humeur et la prise de poids sont attribués au manque de sommeil et à « l’adaptation à la vie de maman ». C’est un diagnostic qui devrait être systématiquement recherché dans les six mois suivant un accouchement.
La périménopause, entre 40 et 50 ans environ, est le troisième carrefour. C’est la période la plus traître parce que les hormones ne diminuent pas de façon linéaire. Elles oscillent. Un cycle, les oestrogènes sont au plafond. Le suivant, ils sont au plancher. La progestérone, elle, chute de façon plus régulière puisque l’ovulation devient intermittente. Résultat : des mois de dominance oestrogénique intense alternent avec des mois de carence globale. La thyroïde subit ces montagnes russes sans filet. C’est la période où l’on voit apparaître les Hashimoto tardifs, les hypothyroïdies « nouvelles » chez des femmes qui n’avaient jamais eu de problème. L’article sur Hashimoto explique comment le mécanisme auto-immun peut se déclencher quand le terrain est fragilisé par cette instabilité hormonale.
La ménopause referme le cycle. Les oestrogènes chutent définitivement, mais la thyroïde ne récupère pas pour autant. Des années de dominance oestrogénique ont épuisé le foie, vidé les réserves en cofacteurs, et parfois déclenché un processus auto-immun irréversible. De plus, la chute des oestrogènes s’accompagne d’une perte osseuse accélérée, d’un risque cardiovasculaire accru, et d’un ralentissement métabolique qui aggrave les symptômes thyroïdiens. C’est souvent à ce moment que la prescription de Levothyrox intervient, sans que personne ne cherche à comprendre les décennies de déséquilibre qui ont mené là.
Les bons et les mauvais oestrogènes
Tous les oestrogènes ne se valent pas, et c’est une nuance fondamentale. Le foie métabolise les oestrogènes par les enzymes du cytochrome P450, et selon la voie empruntée, le résultat est radicalement différent.
Les enzymes CYP1A1 et CYP3A4 hydroxylent les oestrogènes en position 2. Les métabolites 2-OH ont une activité oestrogénique faible. Ils sont protecteurs, anti-prolifératifs, associés à un moindre risque de cancer. C’est la voie que tu veux favoriser.
L’enzyme CYP1B1 hydroxyle en position 4. Les métabolites 4-OH sont potentiellement génotoxiques, capables de former des adduits à l’ADN.
Et puis il y a la voie 16-alpha-OH. Les métabolites 16-alpha-OH conservent une activité oestrogénique élevée, sont pro-inflammatoires, et stimulent la prolifération cellulaire. Et voici le lien que personne ne fait : les oestrogènes 16-alpha augmentent l’hepcidine, cette hormone hépatique qui bloque l’absorption intestinale du fer et le séquestre dans les macrophages. C’est le pont entre l’excès d’oestrogènes et l’anémie que tant de femmes traînent sans explication. Moins de fer disponible signifie aussi moins de thyroperoxydase fonctionnelle, et donc moins de production d’hormones thyroïdiennes.
Il existe une hypothèse clinique fascinante que j’observe en consultation : l’excès de métabolites 16-alpha-OH pourrait expliquer le ratio de dix femmes pour un homme dans les thyroïdites auto-immunes. Ce sont ces métabolites pro-inflammatoires qui entretiennent la cascade immunitaire décrite par Seignalet, cette réponse xénoimmune qui finit par attaquer la thyroïde. Les hommes, avec des taux d’oestrogènes dix à vingt fois inférieurs, sont naturellement protégés de ce mécanisme.
Pour orienter vers la voie protectrice 2-OH, le foie a besoin de crucifères (brocoli, chou kale, roquette, radis, pousses de brocoli riches en sulforaphane et indole-3-carbinol), de vitamine B6, de magnésium, et d’une méthylation efficace (B9 sous forme 5-MTHF, B12 méthylcobalamine, bétaïne). Le DIM (diindolylméthane) est le métabolite actif de l’indole-3-carbinol. C’est un des compléments que j’utilise le plus en consultation chez les femmes avec un profil oestrogénique défavorable. Curtay insiste sur un point crucial : la forme de B9 compte. Le 5-MTHF est la forme active, pas l’acide folique de synthèse que l’on retrouve dans la plupart des compléments prénataux.
Le foie, carrefour obligé
Tu l’as compris, le foie est au centre de tout. Il convertit 60 % de la T4 en T3 active. Il fabrique la TBG. Il métabolise les oestrogènes par les cytochromes P450. Il produit la bile qui élimine les métabolites oestrogéniques conjugués. Et il synthétise le cholestérol, précurseur de toutes les hormones stéroïdiennes (dont la progestérone).
Quand le foie est surchargé, tout s’effondre en même temps. La conversion T4 vers T3 ralentit, comme le détaille mon article sur la thyroïde et le foie. La TBG augmente parce que le foie continue de la produire sous l’effet des oestrogènes qu’il n’arrive plus à éliminer. Les oestrogènes non métabolisés repassent dans la circulation (cycle entéro-hépatique). La production de bile diminue, ralentissant le transit et favorisant la réabsorption des oestrogènes par l’estrobolome intestinal, ces bactéries qui produisent la bêta-glucuronidase.
C’est un cercle vicieux que j’observe quotidiennement. L’hypothyroïdie ralentit le métabolisme hépatique. Le foie congestionné ne métabolise plus les oestrogènes. Les oestrogènes augmentent la TBG. La T3 libre chute. L’hypothyroïdie s’aggrave. Le foie ralentit encore. Et ainsi de suite. Le Dr Mouton parle de « foie gras thyroïdien » pour décrire la stéatose qui accompagne si souvent l’hypothyroïdie chronique.
Les xénoestrogènes ajoutent une couche supplémentaire. Viande non biologique, lait conventionnel, pesticides, plastiques, cosmétiques conventionnels, PFAS des poêles antiadhésives, eau du robinet contaminée. Ces molécules miment l’action des oestrogènes, saturent les récepteurs, et surchargent un foie déjà débordé. L’EFSA (Autorité européenne de sécurité des aliments) a identifié 101 pesticides sur 287 évalués qui affectent directement la thyroïde. C’est un tiers.
Le dysfonctionnement intestinal qui amplifie tout
L’intestin joue un rôle que l’on sous-estime systématiquement. L’estrobolome, cet ensemble de bactéries intestinales capables de métaboliser les oestrogènes, peut devenir ton pire ennemi. En cas de dysbiose, certaines bactéries surproduisent la bêta-glucuronidase, une enzyme qui déconjugue les oestrogènes que le foie avait préparés pour l’élimination. Au lieu d’être évacués dans les selles, les oestrogènes sont réabsorbés et renvoyés dans la circulation. La dominance oestrogénique s’aggrave sans que tu aies consommé un seul perturbateur endocrinien.
La candidose intestinale complique le tableau. Le Candida albicans fragilise les jonctions serrées de l’épithélium, créant une perméabilité intestinale qui laisse passer des macromolécules pro-inflammatoires. Et dans le contexte de Hashimoto, cette perméabilité est le point de départ de la cascade auto-immune décrite par Seignalet : les peptides antigéniques traversent la barrière, s’accumulent dans les thyrocytes, et le système immunitaire attaque la thyroïde. Le Candida capture aussi le magnésium via la production de tricarballylate, appauvrissant encore un organisme déjà carencé.
Le transit est fondamental. La constipation est l’ennemie de toute femme en dominance oestrogénique. Sans un transit quotidien, les oestrogènes conjugués par le foie et excrétés dans la bile stagnent et sont réabsorbés. L’hypothyroïdie elle-même ralentit le péristaltisme. C’est un cercle vicieux supplémentaire.
L’assiette avant le comprimé
Marchesseau le répétait : « Ne tuez pas les moustiques, asséchez le marécage. » Avant toute supplémentation, l’alimentation. Et dans le contexte thyroïde-hormones féminines, l’assiette agit simultanément sur les deux fronts.
Les crucifères sont le premier levier. Brocoli, chou kale, chou-fleur, roquette, radis, navet. Les pousses de brocoli sont les plus concentrées en sulforaphane. Le sulforaphane active les enzymes de phase II du foie (glucuronidation, sulfonation) et l’indole-3-carbinol oriente les oestrogènes vers la voie protectrice 2-OH. J’en prescris quotidiennement. La décoction gingembre-romarin du matin cumule un effet hépatoprotecteur, cholagogue et anti-inflammatoire. Le gingembre inhibe les COX-2 avec une efficacité comparable à l’ibuprofène dans les études cliniques sur la dysménorrhée, sans les effets secondaires gastriques.
Réduire les oméga-6 excessifs (huile de tournesol, produits transformés, fritures) et augmenter les oméga-3 (petits poissons gras trois fois par semaine, huile de lin ou cameline en assaisonnement). Le ratio oméga-6/oméga-3 idéal est de 1 pour 3. L’alimentation occidentale est souvent à 20 pour 1. Ce déséquilibre alimente l’inflammation chronique qui aggrave à la fois la dominance oestrogénique et l’hypothyroïdie.
Les protéines de qualité, surtout le matin : oeufs biologiques, petits poissons gras, oléagineux. Cibles : 1,2 g par kg de poids corporel par jour. Les acides aminés sont les précurseurs des neurotransmetteurs et des hormones. La tyrosine, précurseur direct des hormones thyroïdiennes, est apportée par les protéines animales.
Les évictions prioritaires : sucre raffiné (résistance à l’insuline, candidose, inflammation), alcool (surcharge hépatique directe), soja non fermenté en excès (phytoestrogènes chez les femmes en dominance), produits laitiers conventionnels (xénoestrogènes, caséine pro-inflammatoire), gluten si perméabilité intestinale suspectée. L’article sur les bases de la naturopathie détaille la réforme alimentaire globale.
Les cofacteurs qui débloquent la situation
Je pense à Nathalie (prénom modifié), 43 ans, en périménopause. Fatigue intense depuis deux ans, prise de sept kilos, peau sèche, règles devenues anarchiques. TSH à 3,4 mU/L, « dans les normes ». T3 libre à 2,9 pmol/L. Oestradiol fluctuant. Progestérone au plancher. Zinc plasmatique à 0,55 mg/L (norme basse). Magnésium érythrocytaire bas. Vitamine D à 19 ng/mL. Ferritine à 25 ng/mL. Personne ne lui avait prescrit ce bilan. Son endocrinologue surveillait la TSH, son gynécologue proposait un traitement hormonal substitutif. Aucun des deux ne regardait les cofacteurs.
Le zinc d’abord. Cofacteur de la conversion T4 vers T3, cofacteur de la delta-6-désaturase (qui convertit les oméga-3 en prostaglandines anti-inflammatoires), modulateur immunitaire. Selon le Dr Claeys, plus de 90 % des patients thyroïdiens sont carencés en zinc. Et Curtay confirme que 100 % des femmes en âge de procréer ne couvrent pas leurs besoins par l’alimentation. Zinc bisglycinate, 15 à 25 mg par jour, loin des repas riches en fer et en calcium.
Le magnésium ensuite. Anti-stress, myorelaxant, cofacteur de plus de 300 réactions enzymatiques. 80 % des femmes sont carencées selon l’étude du Val-de-Marne. Le magnésium soutient les surrénales (moins de vol de prégnénolone), relaxe le muscle utérin, et participe à la conversion T4 vers T3. Magnésium bisglycinate ou malate, 300 à 400 mg par jour, en deux prises.
La vitamine B6 sous forme P5P (pyridoxal-5-phosphate, la forme active). Cofacteur de la delta-6-désaturase, cofacteur de la détoxification hépatique des oestrogènes en phase II, cofacteur de la synthèse de progestérone et de sérotonine. La pilule consomme la B6, les oestrogènes en excès consomment la B6, et sans B6, ni la conversion des oméga-3 ni la détoxification des oestrogènes ne se font correctement. P5P, 50 mg par jour.
Le sélénium : cofacteur de la 5’-déiodinase (conversion T4 vers T3), cofacteur de la glutathion peroxydase (antioxydant thyroïdien majeur). Sélénométhionine, 100 à 200 microgrammes par jour. Indispensable avant toute supplémentation en iode, surtout en cas de Hashimoto.
Les oméga-3 EPA et DHA : précurseurs des prostaglandines anti-inflammatoires PGE3 et des résolvines. L’EPA est le précurseur direct des PGE3 qui relaxent le muscle utérin et réduisent l’inflammation. Huile de poisson ou microalgues, 2 à 3 g par jour.
La vitamine D3 : immunomodulatrice, anti-inflammatoire. L’étude ENNS montre que plus de 80 % de la population française est en insuffisance. Objectif sanguin : 60 ng/mL. Vitamine D3, 2 000 à 4 000 UI par jour, avec vitamine K2-MK7.
Le fer, mais uniquement après dosage de la ferritine. Objectif : 50 à 90 ng/mL. Le fer libre est pro-oxydant (réaction de Fenton). Curtay met en garde : fer plus vitamine C en supplément génère des radicaux hydroxyle. Préférer l’association fer, magnésium et polyphénols. Ne jamais supplémenter à l’aveugle.
Enfin, la B9 sous forme 5-MTHF (et jamais acide folique de synthèse) pour soutenir la méthylation hépatique et la détoxification des oestrogènes. L’homocystéine cible est inférieure ou égale à 7 mg/L. Au-dessus, la méthylation est insuffisante, et les oestrogènes stagnent.
Pour la complémentation, Sunday Natural propose du sélénium, du zinc, du magnésium et de la vitamine D de qualité pharmaceutique (-10 % avec le code FRANCOIS10).
Le protocole phytothérapique par phase du cycle
Je reprends ici le protocole de Rina Nissim, sage-femme suisse auteure de Mamamelis, adapté à la problématique thyroïde-hormones féminines. L’idée est d’accompagner chaque phase du cycle avec les plantes qui soutiennent l’hormone dominante de cette phase.
En phase folliculaire (du premier jour des règles à l’ovulation) : cassis (anti-inflammatoire, soutien surrénalien), framboisier (tonique utérin, riche en minéraux), prêle (reminéralisante, riche en silice), ronces (astringent, tonique). C’est la phase où les oestrogènes montent naturellement. On ne les bloque pas, on s’assure que le foie les métabolise correctement.
En phase lutéale (de l’ovulation aux règles) : grémil (freine la production excessive d’oestrogènes), alchémille (la plante progestérone-like par excellence, tonique utérin), achillée millefeuille (régulatrice hormonale, antispasmodique), gattilier (Vitex agnus-castus, agit sur l’axe hypothalamo-hypophysaire en favorisant la sécrétion de LH, soutient la production de progestérone par le corps jaune). Le gattilier est la plante la plus étudiée pour les troubles du cycle. Nissim recommande 80 gouttes deux fois par jour en teinture-mère pendant la phase lutéale.
En complément, la bouillotte chaude sur l’hypocondre droit chaque soir, 20 minutes. Ce geste est le plus simple et le plus puissant pour activer la circulation hépatique, favoriser la production de bile, et accélérer la détoxification des oestrogènes. Le Dr Salmanoff plaçait la capillarothérapie au centre de toute régénération : le bain chaud, la bouillotte, les techniques de sudation ouvrent les émonctoires et décongestionne le foie.
L’article sur les règles douloureuses détaille ce protocole phytothérapique de Nissim dans son intégralité, et celui sur l’endométriose l’applique au contexte spécifique de cette maladie.
Cas particulier : la grossesse et la conception
La préparation à la conception est le moment où le noeud thyroïde-hormones féminines doit être impérativement dénoué. Les enjeux sont trop importants pour être laissés au hasard. J’ai consacré un article entier à ce sujet : thyroïde et fertilité, le verrou que personne ne lève.
L’American Thyroid Association fixe la TSH cible à moins de 2,5 mU/L pour la conception. C’est un seuil que beaucoup de laboratoires ne signalent même pas, puisque leurs normes vont jusqu’à 4,0 ou 4,5. Toute femme en projet de grossesse devrait exiger un bilan périconception complet : TSH, T3 libre, T4 libre, anticorps anti-TPO et anti-thyroglobuline. Et pas seulement la TSH.
Les besoins en iode augmentent de 50 % pendant la grossesse. Les besoins en fer doublent. Les besoins en zinc, sélénium, magnésium et vitamines B augmentent massivement. J’ai détaillé la supplémentation périconception dans un article dédié. Et le foetus dépend entièrement de la mère pour ses hormones thyroïdiennes pendant le premier trimestre, avant que sa propre thyroïde ne devienne fonctionnelle. Un déficit maternel en T3 pendant cette fenêtre critique a des conséquences mesurables sur le QI de l’enfant.
Curtay insiste sur la forme de B9 : le 5-MTHF, pas l’acide folique de synthèse. Certaines femmes portent le polymorphisme MTHFR qui les empêche de convertir l’acide folique en sa forme active. Elles pensent être protégées par leur supplément prénatal, mais celui-ci ne fonctionne pas. L’homocystéine est le marqueur à surveiller. Le fer doit être associé au magnésium et aux polyphénols, jamais à la vitamine C en supplément (réaction de Fenton). Pour le développement cérébral du bébé, les oméga-3 sont non négociables : un tiers d’EPA pour le cerveau, un tiers de DHA pour les gaines de myéline.
Le bilan à exiger
Je recommande ce bilan à toute femme qui présente des symptômes thyroïdiens fluctuant avec le cycle, un historique de pilule prolongée, un post-partum difficile, ou une entrée en périménopause avec fatigue et prise de poids.
Bilan thyroïdien fonctionnel : TSH, T3 libre, T4 libre, T3 reverse, ratio T3L/rT3, anticorps anti-TPO et anti-thyroglobuline. La TSH seule ne suffit pas. Elle ne détecte pas le blocage par la TBG ni le défaut de conversion hépatique.
Bilan hormonal féminin : oestradiol (E2), progestérone (en phase lutéale, vers J21), SHBG, testostérone libre, DHEAS. Le ratio E2/progestérone est plus informatif que les valeurs isolées. Si possible, le dosage urinaire des métabolites oestrogéniques (2-OH, 4-OH, 16-alpha-OH) permet d’évaluer le profil de détoxification hépatique. En amont du bilan sanguin, tu peux évaluer ta dominance oestrogénique avec le questionnaire oestrogènes de Hertoghe.
Bilan des cofacteurs : zinc plasmatique, magnésium érythrocytaire (pas sérique, il est trompeur), ferritine, 25-OH-vitamine D, sélénium plasmatique, homocystéine, vitamine B12, B9 érythrocytaire.
Bilan hépatique et métabolique : gamma-GT, ASAT, ALAT, bilirubine, triglycérides, cholestérol total et fractions, glycémie à jeun, insuline à jeun (HOMA-IR).
Ce bilan complet permet de visualiser simultanément les deux systèmes, thyroïdien et hormonal féminin, et les ponts métaboliques qui les relient. C’est à partir de ces données que le protocole peut être individualisé. L’article sur la thyroïde et le poids explique pourquoi les oestrogènes augmentent le nombre de récepteurs dans les adipocytes et rendent la graisse rebelle.
Ce que la naturopathie ne peut pas faire
Je tiens à être clair. La naturopathie ne remplace pas un suivi endocrinologique ni gynécologique. Les pathologies thyroïdiennes graves (Basedow, cancers thyroïdiens, myxoedème) nécessitent une prise en charge médicale. L’endométriose profonde, le SOPK avec insulinorésistance sévère, les fibromes volumineux, les ménorragies non contrôlées relèvent de la médecine.
La naturopathie accompagne. Elle identifie et corrige les déséquilibres de terrain qui entretiennent le noeud thyroïde-hormones féminines. Elle soutient le foie, répare l’intestin, comble les carences, réduit l’inflammation, rééquilibre les prostaglandines, accompagne la progestérone. Les deux approches ne s’opposent pas. Elles se complètent, et c’est dans cette complémentarité que les résultats les plus durables se construisent.
Je repense à Nathalie. Après cinq mois de protocole (correction des carences, soutien hépatique, phytothérapie par phase du cycle, réforme alimentaire), sa T3 libre était remontée de 2,9 à 4,6 pmol/L. Sa progestérone avait doublé. Ses cycles s’étaient stabilisés. Elle avait perdu quatre kilos sans régime. Sa peau n’était plus sèche. Et surtout, cette fatigue écrasante qui l’accompagnait depuis deux ans avait disparu. Elle n’avait pas pris de Levothyrox. Elle avait dénoué le noeud.
Si tu veux un accompagnement personnalise, tu peux prendre rendez-vous en consultation.
Pour aller plus loin
- Dominance oestrogénique : quand tes hormones piègent ta thyroïde
- Seins fibrokystiques : le triangle thyroïde, iode et oestrogènes
- Basedow et grossesse : concevoir et porter en sécurité
- Grossesse : la micronutrition que personne ne te prescrit
Tu veux evaluer ton statut ? Fais le questionnaire thyroide claeys gratuit en 2 minutes.
Sources
- Hertoghe, Thierry. The Hormone Handbook. 2e éd. Luxembourg : International Medical Books, 2012.
- Curtay, Jean-Paul. Nutrithérapie. Marco Pietteur, 2016.
- Nissim, Rina. Mamamélis. Genève : Mamamélis, 1992.
- Seignalet, Jean. L’Alimentation ou la Troisième Médecine. 5e éd. Paris : François-Xavier de Guibert, 2004.
- Mouton, Georges. Écologie digestive. Marco Pietteur, 2004.
- Vernay, M. et al. “Vitamin D Status (ENNS, 2006-2007).” Urology Annals 4, no. 3 (2012) : 163-172.
Si tu veux aller plus loin, tu peux prendre rendez-vous en consultation pour un accompagnement personnalisé. Basé à Paris, je consulte en visio dans toute la France.
Pour la complémentation, Sunday Natural propose du sélénium, du zinc, du magnésium et de la vitamine D de qualité pharmaceutique (-10 % avec le code FRANCOIS10). L’extracteur de jus reste un outil fondamental pour soutenir le foie au quotidien avec des jus frais de crucifères et légumes verts. Retrouve tous mes partenariats avec les codes promo exclusifs.
« La Santé se renforce par l’hygiène vitale, et la maladie se “guérit” de la même façon. La médication est un trucage physiologique. » Pierre-Valentin Marchesseau


Laisser un commentaire
Sois le premier à commenter cet article.