Thomas a quarante et un ans. Cadre dans une entreprise de conseil, il travaille soixante heures par semaine depuis cinq ans. Quand il s’est assis en face de moi, ses mains tremblaient légèrement. Il m’a dit qu’il dormait mal depuis huit mois, qu’il avait des palpitations en ouvrant sa boîte mail le matin, et que la semaine précédente, il s’était retrouvé incapable de rédiger un simple compte rendu de réunion. Lui qui gérait des projets à plusieurs millions d’euros ne trouvait plus ses mots devant un document Word. Son médecin lui avait prescrit un anxiolytique et un arrêt de quinze jours. Thomas m’a regardé avec cette expression que je connais, celle des gens qui ne comprennent pas ce qui leur arrive, et il m’a posé la question que j’entends au moins deux fois par semaine : « Comment j’en suis arrivé là ? Je n’ai jamais été fragile. »
Thomas n’est pas fragile. Son cerveau a simplement basculé dans un mode de fonctionnement archaïque qui n’a rien à voir avec la fragilité. Un mode de survie. Et c’est précisément ce basculement, silencieux, progressif, biochimique, que personne ne lui a jamais expliqué.
Tu penses que le burn-out, c’est travailler trop. La neurobiologie dit que c’est ton cerveau qui ne sait plus distinguer un email urgent d’un tigre.
« Ce ne sont pas les événements qui stressent les hommes, mais l’idée qu’ils s’en font. » Epictète, cité par le Dr Anne Lucas1
Le stress : un mécanisme de survie détourné
Le mot « stress » a été introduit en biologie par Hans Selye en 1936. Avant lui, le terme appartenait à la physique des matériaux. Selye l’a emprunté pour décrire la réponse non spécifique de l’organisme à toute sollicitation. Et il a identifié trois phases successives qui constituent le syndrome général d’adaptation2.
La première phase est l’alarme. L’organisme perçoit une menace. Les surrénales libèrent de l’adrénaline et de la noradrénaline. Le coeur accélère. Les muscles se tendent. La respiration s’accélère. Les pupilles se dilatent. Le sang est redirigé vers les muscles au détriment du tube digestif. C’est la réponse fight-or-flight, programmée depuis des millions d’années pour fuir un prédateur ou affronter un ennemi. Cette phase est brève, intense et normalement suivie d’un retour au calme.
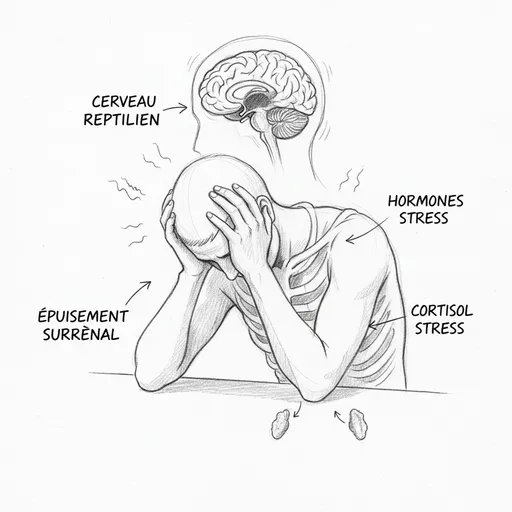
La deuxième phase est la résistance. Si le stress persiste, l’organisme s’adapte. Les surrénales passent de l’adrénaline au cortisol, une hormone qui maintient l’énergie à un niveau élevé sur la durée. Le cortisol mobilise les réserves de glucose, freine le système immunitaire, maintient la pression artérielle. C’est un mécanisme d’adaptation remarquable. Mais il a un coût. Comme je le détaille dans l’article sur le stress, le cortisol et la thyroïde, le cortisol chroniquement élevé détourne la prégnénolone au détriment de la progestérone et de la DHEA, bloque la conversion de la T4 en T3 active, favorise la production de T3 reverse, et épuise les réserves de magnésium, de zinc, de vitamines B et de vitamine C. Le corps tient, mais il se vide.
La troisième phase est l’épuisement. Les surrénales ne suivent plus. Le cortisol s’effondre. C’est le burn-out au sens biologique. L’organisme n’a plus les ressources pour maintenir la résistance. Tout lâche en même temps : l’énergie, le sommeil, la concentration, l’immunité, la motivation. C’est la phase que Selye considérait comme potentiellement mortelle. Et c’est la phase dans laquelle Thomas se trouvait quand il est entré dans mon cabinet.
La différence entre stress et burn-out, c’est la différence entre un sprint et un marathon couru à la vitesse d’un sprint. Le premier est normal. Le second est une catastrophe métabolique. Si tu veux comprendre en détail les trois stades de l’épuisement surrénalien et comment les identifier, j’ai écrit un article complet sur le sujet.
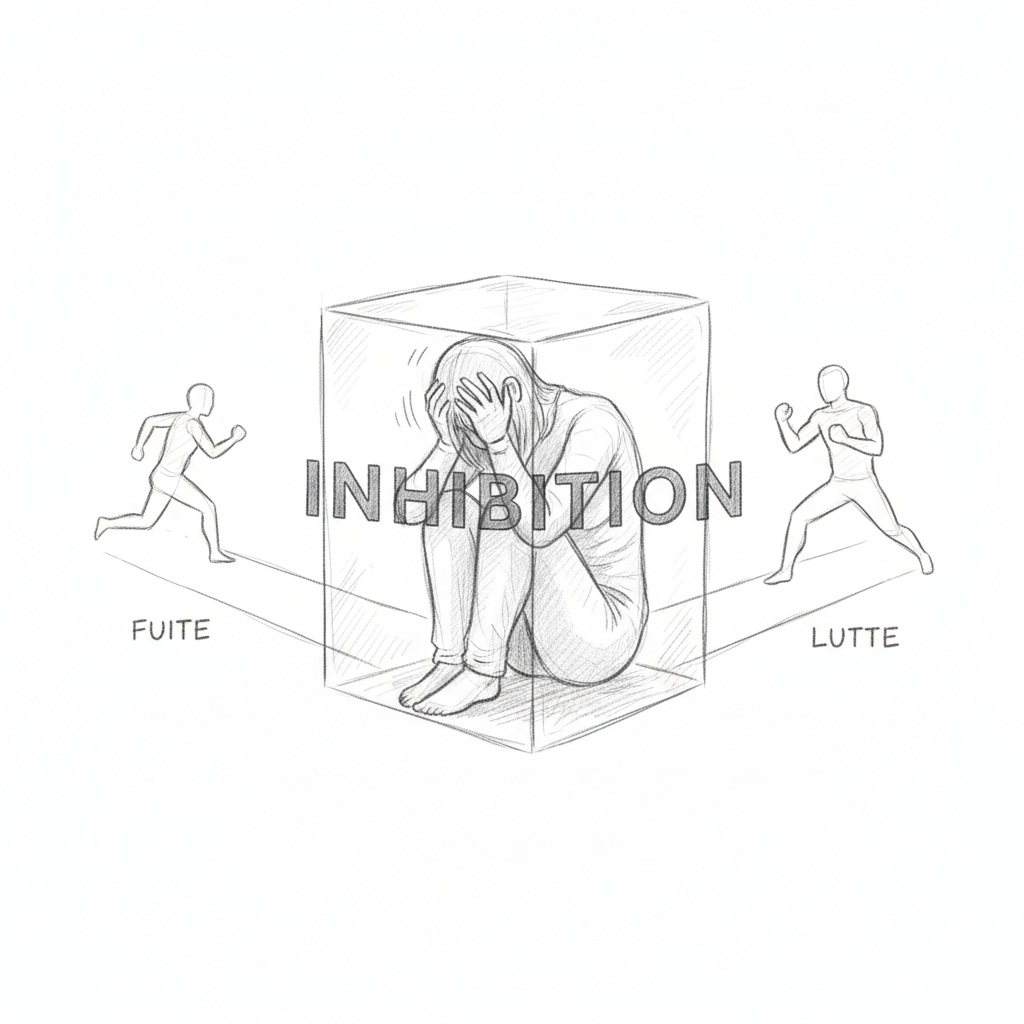
Laborit et les trois états d’urgence de l’instinct
Henri Laborit, neurobiologiste et chirurgien français, a publié en 1986 un modèle qui reste d’une pertinence saisissante pour comprendre le burn-out. Laborit décrit trois états d’urgence de l’instinct, trois réponses archaïques du cerveau face à la menace3.
Le premier état est la fuite. L’organisme perçoit un danger et choisit de s’éloigner. C’est la réponse la plus économique en énergie. Le rythme cardiaque s’accélère, l’adrénaline monte, les muscles se préparent. En situation professionnelle, la fuite se manifeste par l’évitement : tu repousses la réunion difficile, tu ne lis plus tes mails, tu procrastines sur les dossiers lourds. Ce n’est pas de la paresse. C’est un cerveau qui essaie de fuir ce qu’il perçoit comme un prédateur.
Le deuxième état est la lutte. L’organisme fait face. Le cortisol monte, l’agressivité augmente, la tolérance diminue. En entreprise, la lutte se traduit par l’irritabilité disproportionnée, les conflits avec les collègues, les réponses sèches aux mails, le bruxisme nocturne (serrer les dents pendant le sommeil est un résidu de comportement de combat). Thomas serrait les dents si fort la nuit que son dentiste avait dû lui fabriquer une gouttière. Personne n’avait fait le lien avec son stress professionnel.
Le troisième état est l’inhibition de l’action. C’est celui que Laborit considérait comme le plus destructeur. Quand on ne peut ni fuir ni lutter, le cerveau se fige. Le système parasympathique prend le dessus. La tension artérielle chute. Le rythme cardiaque ralentit. L’énergie s’effondre. L’individu se « déconnecte ». En situation de burn-out avancé, l’inhibition se manifeste par le sentiment de vide, l’incapacité à prendre des décisions, la dépersonnalisation (avoir l’impression de se regarder vivre de l’extérieur), et parfois la sidération totale face à des tâches autrefois simples. Thomas, incapable de rédiger son compte rendu, était en pleine inhibition de l’action.
Laborit l’avait compris il y a quarante ans : l’inhibition de l’action est le terreau de la maladie. Quand le corps ne peut ni agir ni fuir, il somatise. Les tensions musculaires chroniques, les troubles digestifs, les céphalées, les infections à répétition ne sont pas des coïncidences. Ce sont les conséquences biologiques d’un cerveau coincé dans l’inhibition, un cerveau qui a verrouillé toutes les sorties.
Les quatre territoires du cerveau : le modèle ANC
L’approche neurocognitive et comportementale (ANC), développée par le docteur Jacques Fradin, propose un modèle fonctionnel du cerveau qui éclaire remarquablement le mécanisme du burn-out. Ce modèle distingue quatre territoires, chacun ayant une fonction spécifique et un mode de traitement de l’information radicalement différent4.
Le premier territoire est le cerveau reptilien. C’est le plus ancien sur le plan évolutif. Il gère la survie individuelle. Son vocabulaire est binaire : danger ou pas danger. Ses réponses sont les trois états de Laborit : fuite, lutte, inhibition. Il ne réfléchit pas. Il ne nuance pas. Il réagit. Sa vitesse de traitement est fulgurante, quelques millisecondes, parce qu’en situation de survie, la rapidité prime sur la précision. Quand un tigre surgit, tu ne fais pas de liste de pour et de contre. Tu cours. Le problème, c’est que ton cerveau reptilien ne fait pas la différence entre un tigre et un mail de ton directeur un dimanche soir. La réponse biochimique est la même : adrénaline, cortisol, tensions musculaires, tachycardie, bouffées de chaleur.
Le deuxième territoire est le cerveau paléolimbique. Il gère la survie de la collectivité, le positionnement grégaire, l’affirmation de soi au sein du groupe. C’est le cerveau de la hiérarchie sociale, de la compétition, de la soumission, de la dominance. En entreprise, il est en permanence activé : la réunion où tu dois défendre ton projet, le regard de ton supérieur, la comparaison avec les collègues, la peur de perdre ta place. Le paléolimbique te pousse à prouver ta valeur, à montrer que tu résistes, à ne surtout pas avouer ta fatigue. C’est lui qui te fait dire « je gère » quand tu ne gères plus rien du tout.
Le troisième territoire est le cerveau néolimbique. Il gère le simple et le connu. C’est le pilote automatique, le territoire des habitudes, des routines, de la personnalité. Il fonctionne par reconnaissance de motifs : si la situation ressemble à quelque chose de déjà vécu, il applique la solution qu’il connaît. C’est extrêmement efficace pour les tâches répétitives et les situations familières. Mais c’est aussi un piège. Le néolimbique est rigide. Il déteste la nouveauté, l’incertitude, le changement. Et quand une situation nouvelle survient, il fait quelque chose de catastrophique : il la traite comme si elle était connue.
Le quatrième territoire est le néocortex préfrontal. C’est le plus récent sur le plan évolutif, le plus sophistiqué, et celui qui nous distingue le plus des autres mammifères. Il gère le complexe et l’inconnu en mode adaptatif. Il est capable d’ouverture d’esprit, de nuance, de créativité, de recul, d’innovation. C’est le territoire de la pensée flexible, de la résolution de problèmes, de la prise de décision éclairée. Le préfrontal ne réagit pas. Il répond. Et cette différence entre réagir et répondre est au coeur de tout ce qui distingue le stress adaptatif du stress pathologique.
Le piège du pilote automatique : comment le stress naît dans le cerveau
Le Dr Anne Lucas, dans son cours au DU de Micronutrition, décrit le mécanisme du stress selon le modèle ANC avec une clarté qui mérite d’être détaillée pas à pas5.
Tout commence par une situation nouvelle. Un événement imprévu, une demande inhabituelle, un changement de planning, un conflit relationnel. Cette situation arrive au cerveau et la première question est : est-ce simple ou complexe ? Connu ou inconnu ?
Si le néolimbique juge la situation comme simple et connue, il active le pilote automatique. Il plaque une réponse préformatée, une habitude, un schéma de pensée issu de l’expérience passée. Le problème survient quand cette évaluation est fausse. Quand la situation est en réalité complexe ou nouvelle, mais que le néolimbique la traite comme si elle était familière. La réponse automatique est alors inadaptée. Elle ne résout pas le problème. Et c’est là que le mécanisme du stress se déclenche.
Le néocortex préfrontal détecte l’erreur. Il voit que la réponse automatique ne fonctionne pas, que la situation n’est pas réglée, que quelque chose cloche. Et il envoie un signal d’alarme. Mais ce signal ne remonte pas au néolimbique pour lui demander de réviser son évaluation. Il descend directement au cerveau reptilien. C’est le court-circuit fondamental du stress. Le reptilien reçoit un signal d’alarme qu’il interprète comme une menace de survie. Et il déclenche la cascade : adrénaline, cortisol, fuite, lutte ou inhibition.
Ce mécanisme explique pourquoi le stress est si souvent disproportionné par rapport à la situation objective. Tu ne stresses pas parce que la situation est réellement dangereuse. Tu stresses parce que ton pilote automatique a donné une mauvaise réponse, que ton préfrontal l’a détecté, et que ton reptilien a interprété ce signal d’erreur comme un danger vital. Un mail anodin peut déclencher une tempête interne si le néolimbique le classe dans la catégorie « menace pour ma position », et si le préfrontal détecte que ta réponse automatique (ignorer, ou répondre sèchement) n’est pas adaptée.
C’est exactement ce qui arrivait à Thomas. Chaque nouvelle demande, chaque réunion imprévue, chaque changement de planning déclenchait son pilote automatique. Et comme la charge était devenue trop complexe pour des réponses préformatées, le signal d’erreur remontait en boucle au reptilien. Cinquante, cent fois par jour, son cerveau reptilien recevait des alarmes de survie. Des fausses alarmes, mais biochimiquement indiscernables de vraies menaces. Son corps produisait du cortisol comme s’il devait affronter un prédateur huit heures par jour, cinq jours par semaine, depuis cinq ans.
Les dégâts du stress chronique sur le corps
Le dysfonctionnement du système nerveux autonome (SNA) est le premier marqueur clinique du stress chronique. Le SNA se compose de deux branches : le système sympathique (accélérateur) et le système parasympathique (frein). En situation de stress aigu, le sympathique domine. En phase de récupération, le parasympathique reprend le contrôle. Chez le patient en burn-out, cette alternance est rompue. Le sympathique reste activé en permanence, ou l’organisme bascule dans une dominance parasympathique d’inhibition6.
Les signes cliniques de ce dérèglement sont nombreux et souvent mal interprétés. La tachycardie de repos, les palpitations inexpliquées, les bouffées de chaleur sans cause hormonale, les tensions musculaires chroniques (trapèzes, mâchoires, plexus solaire), le bruxisme nocturne, les sueurs froides, les troubles du transit (diarrhée ou constipation alternante), la perte ou l’excès d’appétit, la baisse de libido, les vertiges orthostatiques, les acouphènes, les céphalées de tension. Combien de patients reçoivent un bêtabloquant pour des palpitations qui ne sont que le symptôme d’un cerveau reptilien en alerte permanente.
Le cortisol chroniquement élevé détruit le corps à bas bruit. Il provoque une résistance à l’insuline (le cortisol maintient une glycémie élevée qui finit par épuiser les récepteurs à l’insuline), une prise de poids abdominale (le cortisol favorise le stockage viscéral), une immunodépression (le cortisol inhibe la prolifération des lymphocytes T et B), une déminéralisation osseuse (le cortisol inhibe les ostéoblastes), une atrophie musculaire (le cortisol est catabolique), et une neurotoxicité directe sur l’hippocampe, la zone du cerveau responsable de la mémoire et de l’apprentissage7. Thomas qui ne trouvait plus ses mots ne souffrait pas de démence précoce. Son hippocampe était intoxiqué au cortisol.
Le cortisol dépléte systématiquement les réserves en magnésium, en zinc, en vitamines B (notamment B5, B6, B9 et B12) et en vitamine C. Ce qui crée un cercle vicieux infernal : le stress épuise les nutriments nécessaires à la fabrication des neurotransmetteurs (dopamine, sérotonine, GABA, noradrénaline), ce qui rend le cerveau plus vulnérable au stress, ce qui épuise encore plus les nutriments. C’est la spirale descendante du burn-out. Et c’est pourquoi la micronutrition n’est pas un luxe dans la prise en charge du burn-out. C’est une nécessité biochimique.
Évaluer ton niveau de stress : les outils que la science propose
Avant de parler de solutions, il faut savoir où tu en es. Trois outils d’évaluation validés scientifiquement permettent de quantifier ton niveau de stress et de déterminer la gravité de la situation8.
Le premier est le questionnaire HAD (Hospital Anxiety and Depression Scale). Ce questionnaire comporte quatorze items, sept pour l’anxiété et sept pour la dépression. Le score d’anxiété s’interprète ainsi : de 0 à 7, état normal. De 8 à 10, anxiété légère. De 11 à 14, anxiété modérée. De 15 à 21, anxiété sévère. Le Dr Lucas précise que le HAD est un outil de dépistage, pas de diagnostic. Mais un score d’anxiété supérieur à 10 doit alerter. Et un score supérieur à 14 nécessite une prise en charge urgente, souvent médicale en première intention.
Le deuxième est l’échelle de stress perçu de Cohen. Elle mesure non pas les événements stressants eux-mêmes mais la perception subjective du stress. Le score s’interprète ainsi : en dessous de 25, pas de stress significatif. Entre 25 et 49, stress modéré. Au-dessus de 50, stress pathologique nécessitant une intervention. L’intérêt de cette échelle est qu’elle confirme le principe d’Epictète repris par le modèle ANC : ce ne sont pas les événements qui stressent, mais l’idée que tu t’en fais. Deux personnes face au même événement peuvent avoir des scores diamétralement opposés.
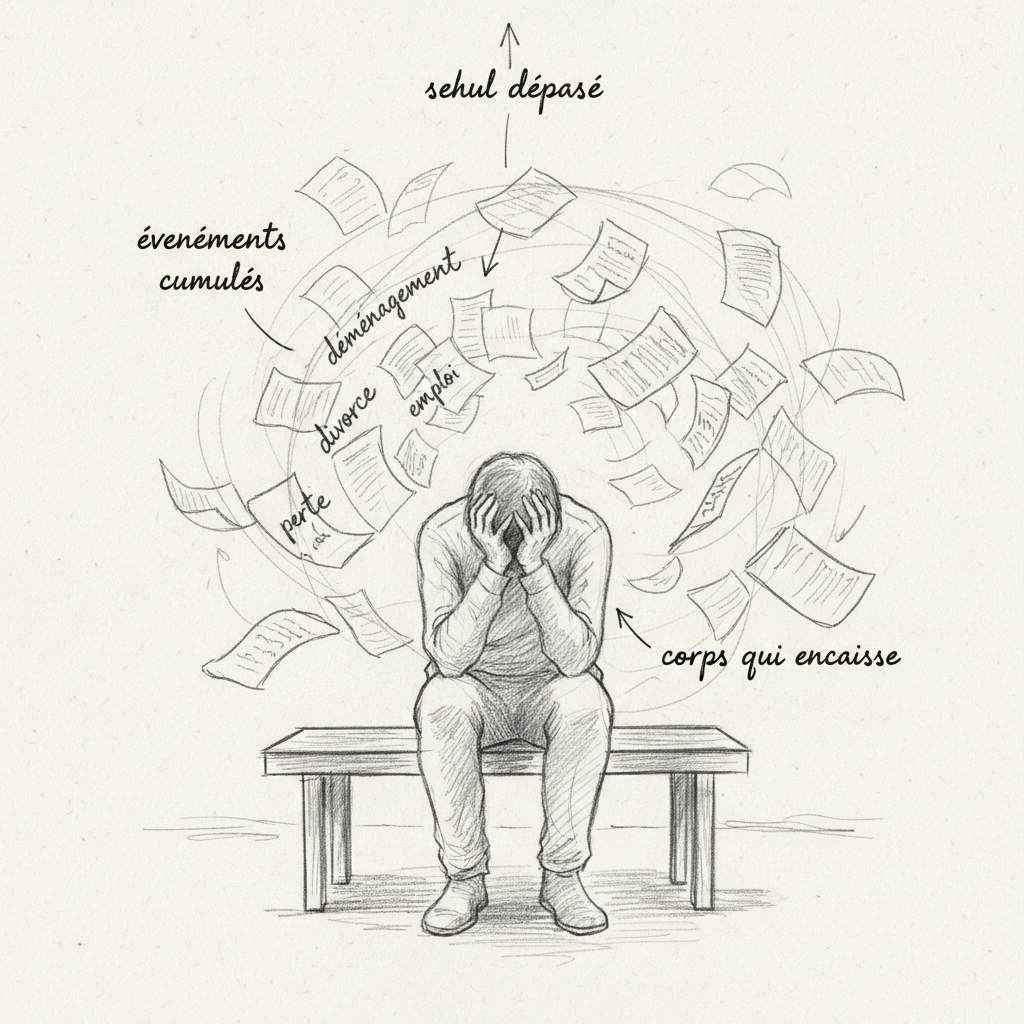
Le troisième est l’échelle de Holmes et Rahe, qui date de 1967 mais reste utilisée en clinique. Elle attribue un score à quarante-trois événements de vie (décès d’un conjoint : 100 points, divorce : 73, licenciement : 47, déménagement : 20, vacances : 13). On additionne les scores des événements vécus dans les douze derniers mois. En dessous de 150 points, le risque de maladie dans l’année suivante est faible. Entre 150 et 300 points, le risque est modéré (environ 50 %). Au-dessus de 300 points, le risque dépasse 80 %9. Thomas cumula 340 points : changement de poste, naissance de son deuxième enfant, déménagement, conflit avec sa hiérarchie, et décès de son père six mois plus tôt. Individuellement, chacun de ces événements était gérable. Cumulés, ils ont noyé ses capacités d’adaptation.
J’utilise régulièrement le questionnaire Holmes-Rahe en consultation pour objectiver le niveau de stress de mes patients. C’est un outil simple, rapide, et qui ouvre souvent les yeux : beaucoup de gens ne réalisent pas la charge de stress accumulée sur l’année écoulée tant qu’on ne met pas un chiffre dessus.
Sortir du reptilien : la voie préfrontale
Si le mécanisme du stress est un court-circuit du reptilien, la solution est de rétablir l’accès au préfrontal. C’est le principe fondamental de l’approche neurocognitive : le préfrontal est le seul territoire capable de traiter le complexe et l’inconnu sans déclencher d’alarme10. Il est capable de prendre du recul, de relativiser, de trouver des solutions créatives, d’accepter l’incertitude sans paniquer.
Mais voilà le problème : quand le reptilien est activé, l’accès au préfrontal est physiologiquement bloqué. Le cortisol inhibe les fonctions exécutives du cortex préfrontal. C’est un mécanisme de survie logique : quand un tigre te poursuit, tu n’as pas besoin de réfléchir, tu as besoin de courir. Mais en situation de stress chronique, ce blocage devient pathologique. Le reptilien verrouille le préfrontal, qui ne peut plus envoyer de signal de régulation, ce qui maintient le reptilien en alerte, ce qui verrouille encore plus le préfrontal. Boucle fermée.
Pour briser cette boucle, il faut agir sur deux fronts simultanés. Le premier est biochimique : restaurer les réserves en magnésium, en vitamines B, en oméga-3 et en vitamine C pour redonner au cerveau les matières premières nécessaires à la synthèse des neurotransmetteurs inhibiteurs (GABA, sérotonine) qui calment le reptilien. Le second est comportemental : pratiquer des techniques qui activent délibérément le préfrontal et le parasympathique.
La respiration physiologique (cohérence cardiaque, respiration abdominale) est le levier le plus puissant et le plus rapide. Le nerf vague, qui innerve le coeur et le tube digestif, est le principal médiateur du système parasympathique. Une respiration lente et profonde (six cycles par minute, soit cinq secondes d’inspiration et cinq secondes d’expiration) active directement le nerf vague et fait basculer la balance sympathique/parasympathique en faveur du frein. Cinq minutes suffisent pour abaisser le cortisol de façon mesurable. C’est une porte d’entrée vers le préfrontal que tu peux utiliser n’importe où, n’importe quand.
L’exercice physique modéré est le deuxième levier. L’article sur le sport et la micronutrition détaille les mécanismes en jeu : augmentation du BDNF (Brain-Derived Neurotrophic Factor), stimulation de la neurogenèse hippocampique, augmentation de la synthèse de sérotonine et de dopamine, libération d’endorphines. Trente minutes de marche rapide par jour suffisent. Mais attention : le sport intense et prolongé augmente le cortisol. En situation de burn-out, le marathon est ton ennemi. La marche, le yoga, la natation, le vélo à allure modérée sont tes alliés.
Le sommeil est le troisième levier, et probablement le plus négligé. Comme je l’explique dans l’article sur le sommeil, c’est pendant le sommeil profond que le cortisol chute, que l’hormone de croissance est sécrétée (réparation tissulaire), que les souvenirs sont consolidés et que les déchets métaboliques du cerveau sont éliminés via le système glymphatique. Un burn-out sans restauration du sommeil est un burn-out qui ne guérit pas. Mélatonine, magnésium bisglycinate au coucher, suppression des écrans une heure avant le lit, chambre fraîche et obscure : ce sont les fondamentaux.
Le protocole micronutritionnel du stress chronique
Le Dr Anne Lucas insiste sur un principe fondamental : en situation de stress chronique, les besoins en micronutriments explosent alors même que l’alimentation se dégrade (le stress pousse vers le sucre rapide, le café, l’alcool, les repas sautés)11. La supplémentation n’est pas optionnelle. Elle est structurellement nécessaire.
Le magnésium est la priorité absolue. C’est le premier minéral épuisé par le cortisol. Un déficit en magnésium abaisse le seuil de tolérance au stress, favorise les tensions musculaires, les crampes, le bruxisme, l’irritabilité, les troubles du sommeil et les palpitations. Le magnésium bisglycinate est la forme la mieux tolérée et la mieux absorbée, à raison de 300 à 400 mg par jour répartis en deux prises (matin et soir). L’article sur le magnésium, la thyroïde et le sommeil détaille les interactions entre ces trois systèmes.
Les vitamines B sont le deuxième pilier. La B5 (acide pantothénique) est le cofacteur de la synthèse du cortisol dans les surrénales. La B6 sous forme de pyridoxal-5-phosphate (P5P) est cofacteur de la synthèse de la dopamine, de la sérotonine et du GABA. La B9 (méthylfolate) et la B12 (méthylcobalamine) sont indispensables à la méthylation et au recyclage de l’homocystéine. Un complexe B à doses physiologiques est le minimum. En situation de burn-out avancé, la B6 P5P à 50 mg par jour et la B5 à 500 mg par jour sont souvent nécessaires12.
Les oméga-3 EPA et DHA protègent les membranes neuronales et exercent un effet anti-inflammatoire puissant en modulant le rapport AA/EPA. Comme je le détaille dans l’article sur les oméga-3 et la fluidité membranaire, le DHA est le composant structural majeur des membranes du cerveau. Un déficit en oméga-3 compromet l’exocytose des neurotransmetteurs et la mobilité des récepteurs synaptiques. Deux à trois grammes d’EPA/DHA par jour est la posologie habituelle en situation de stress chronique.
La vitamine C est le cofacteur de la synthèse du cortisol (dans les surrénales, les concentrations de vitamine C sont parmi les plus élevées de l’organisme) et de la conversion de la dopamine en noradrénaline. Un gramme à deux grammes par jour, répartis en plusieurs prises (la vitamine C est hydrosoluble et s’élimine rapidement), soutiennent l’axe surrénalien sans le stimuler artificiellement.
Le zinc est cofacteur de la pyridoxal kinase (enzyme qui active la B6), de la delta-6-désaturase (enzyme clé du métabolisme des oméga-3) et d’enzymes antioxydantes (SOD). Le stress chronique dépléte le zinc, ce qui compromet en cascade la synthèse des neurotransmetteurs et la protection antioxydante. Quinze à trente milligrammes de zinc bisglycinate par jour en dehors des repas complètent le protocole.
Les plantes adaptogènes sont le dernier étage de la fusée. La rhodiola (Rhodiola rosea) module l’axe hypothalamo-hypophyso-surrénalien et augmente la résistance au stress sans effet excitant. L’ashwagandha (Withania somnifera) abaisse le cortisol et améliore la qualité du sommeil. L’éleuthérocoque (Eleutherococcus senticosus) soutient les performances cognitives sous stress. Ces plantes sont à utiliser en cure de deux à trois mois, pas en permanence, et jamais sans avoir d’abord corrigé les carences de fond13.
L’intestin dans le burn-out : le lien que personne ne fait
Le stress chronique détruit l’intestin. Ce n’est pas une métaphore. Le cortisol altère la perméabilité intestinale en dégradant les jonctions serrées entre les entérocytes. Le système nerveux entérique (le « deuxième cerveau », avec ses 200 millions de neurones) est directement connecté au cerveau central via le nerf vague, et il subit de plein fouet les conséquences du dérèglement du SNA. La motilité intestinale est perturbée (d’où les ballonnements, la constipation ou la diarrhée alternante). Le microbiote se déséquilibre (les bactéries pathogènes prolifèrent sous l’effet du cortisol, les bactéries protectrices déclinent). Et la dysbiose qui en résulte entretient une inflammation systémique de bas grade qui aggrave le stress cérébral.
C’est le cercle vicieux intestin-cerveau du burn-out. Le stress altère l’intestin, l’intestin enflammé envoie des signaux d’alarme au cerveau via le nerf vague et les cytokines pro-inflammatoires, le cerveau interprète ces signaux comme un danger, le reptilien s’active, le cortisol monte, et l’intestin se dégrade encore plus. Comme je le détaille dans l’article sur la dépression et les neurotransmetteurs, l’inflammation intestinale active l’enzyme IDO qui détourne le tryptophane de la voie de la sérotonine vers la voie des kynurénines. Résultat : moins de sérotonine, plus de métabolites neurotoxiques, et un cerveau qui s’enfonce dans l’anxiété et l’épuisement.
C’est pourquoi le protocole de récupération d’un burn-out doit inclure un volet intestinal. La restauration de l’intestin par le protocole des 4R (retirer, remplacer, réensemencer, réparer) est un pilier incontournable. Sans intestin fonctionnel, les nutriments que tu prends ne seront pas absorbés. Et sans absorption, pas de synthèse de neurotransmetteurs. C’est aussi simple et aussi frustrant que cela.
Le cas de Thomas : six mois pour reprendre le contrôle
Le bilan de Thomas a révélé ce que je retrouve chez la grande majorité de mes patients en burn-out. Un magnésium érythrocytaire effondré (signe de déplétion cellulaire, pas seulement sérique). Un zinc sérique en norme basse. Une vitamine D à 18 ng/mL (insuffisance franche). Un cortisol salivaire qui montrait un profil typique du stade 2-3 de l’épuisement surrénalien : cortisol matinal aplati (les surrénales ne répondent plus à la demande de réveil) et cortisol vespéral encore trop élevé (le frein ne fonctionne plus la nuit). Un index oméga-3 à 3,8 % (catastrophique pour un cerveau qui en consomme massivement). Et une ferritine à 28 ng/mL, techniquement « dans la norme » mais bien trop basse pour assurer la synthèse optimale des neurotransmetteurs.
Le protocole a duré six mois, structuré en trois phases.
Phase 1 (mois 1-2) : éteindre l’incendie. Arrêt de travail prolongé à six semaines (pas quinze jours, c’est insuffisant). Magnésium bisglycinate 400 mg par jour. Complexe B haute dose. Vitamine C 1,5 gramme par jour. Vitamine D3 4000 UI par jour. Oméga-3 EPA/DHA 3 grammes par jour. Mélatonine 1 mg au coucher pour restaurer le sommeil. Cohérence cardiaque trois fois cinq minutes par jour. Marche quotidienne de trente minutes.
Phase 2 (mois 3-4) : reconstruire les fondations. Rhodiola 300 mg le matin. Zinc bisglycinate 25 mg au coucher. Fer bisglycinate 30 mg avec vitamine C (pour remonter la ferritine au-dessus de 50). Protocole 4R intestinal (L-glutamine, probiotiques multisouches, curcumine). Reprise d’une activité physique douce et régulière. Chrononutrition : petit-déjeuner protéiné (oeufs, oléagineux, avocat) pour la dopamine matinale, glucides complexes le soir pour favoriser le passage du tryptophane au cerveau et la synthèse de sérotonine14.
Phase 3 (mois 5-6) : consolider et prévenir. Diminution progressive des compléments. Maintien du magnésium et des oméga-3 au long cours. Travail sur les schémas néolimbiques (identifier les réponses automatiques inadaptées, entraîner le recours au préfrontal). Reprise progressive du travail avec un aménagement négocié (réduction du temps, redéfinition des priorités).
À trois mois, Thomas dormait à nouveau. À quatre mois, il retrouvait sa concentration. À six mois, il m’a dit quelque chose qui résume tout le travail accompli : « Je n’ai pas changé de métier. J’ai changé de cerveau. » Ce qu’il voulait dire, c’est qu’il avait appris à ne plus laisser son reptilien prendre les décisions à la place de son préfrontal. Et que son corps, enfin nourri correctement, lui donnait à nouveau les moyens de choisir.
Les limites de l’approche naturelle
Le burn-out sévère est une urgence médicale. Si tu as des idées noires, si tu ne te lèves plus, si tu pleures sans raison tous les jours, si ton score HAD dépasse 15, consulte un médecin. La micronutrition et la naturopathie sont des leviers puissants mais complémentaires. Ils ne remplacent pas un arrêt de travail quand il est nécessaire, un suivi psychiatrique quand la dépression est installée, ou une prise en charge médicamenteuse quand la situation l’exige.
La question que Thomas m’a posée lors de notre première séance, « comment j’en suis arrivé là », a une réponse neurobiologique précise. Il y est arrivé parce que son cerveau néolimbique a traité pendant cinq ans des situations complexes avec des réponses simples. Parce que son préfrontal a envoyé des milliers de signaux d’erreur qui ont été interceptés par son reptilien. Parce que son reptilien a déclenché des milliers de cascades de cortisol qui ont vidé ses surrénales, son magnésium, son zinc, ses vitamines B, son sommeil et sa joie de vivre. Le burn-out n’est pas un manque de volonté. C’est un court-circuit neurobiologique sur un terrain carencé. Et quand on comprend le mécanisme, on comprend la solution.
Si tu te reconnais dans le parcours de Thomas, commence par les bases de la naturopathie pour comprendre la notion de terrain. Si tu veux explorer le lien entre tes surrénales et ta thyroïde, lis l’article sur le stress, le cortisol et la thyroïde. Et si tu veux savoir si ton cerveau manque de matières premières, l’article sur la dépression et les neurotransmetteurs est le complément naturel de celui-ci. Ton cerveau est un organe. Il se nourrit. Il se répare. Et il peut réapprendre à faire confiance à son préfrontal plutôt qu’à son reptilien.
Si tu veux un accompagnement personnalise, tu peux prendre rendez-vous en consultation.
Pour aller plus loin
- Basedow et stress : la thyroïde de l’émotion
- Échelle de Holmes-Rahe : quand les événements de vie rendent malade
- DHEA : l’hormone oubliée de ta vitalité et de ton immunité
- Épuisement surrénalien : les 3 stades que personne ne t’explique
Tu veux evaluer ton statut ? Fais le questionnaire stress holmes rahe gratuit en 2 minutes.
Tu veux evaluer ton statut ? Fais le questionnaire hertoghe cortisol gratuit en 2 minutes.
Sources
- Lucas, Anne. Stress, Anxiété, Burn Out & Micronutrition. Cours #24, DU MAPS, 2020.
- Selye, Hans. The Stress of Life. McGraw-Hill, 1956.
- Laborit, Henri. L’inhibition de l’action. Masson, 1986.
- Hertoghe, Thierry. The Hormone Handbook. 2e éd. International Medical Books, 2012.
« L’inhibition de l’action est la source de l’angoisse. L’angoisse est la source de toutes les maladies. » Henri Laborit
Références scientifiques
Footnotes
-
Lucas A. Stress, Anxiété, Burn Out & Micronutrition. DU de Micronutrition, Alimentation, Prévention et Santé (MAPS), cours #24. Diapositive sur les principes fondamentaux du stress : « Ce ne sont pas les événements qui stressent les hommes, mais l’idée qu’ils s’en font. » ↩
-
Selye H. A syndrome produced by diverse nocuous agents. Nature 138 (1936): 32. Le syndrome général d’adaptation en trois phases : alarme, résistance, épuisement. ↩
-
Laborit H. L’inhibition de l’action. Masson, 1986. Trois états d’urgence de l’instinct : fuite (flight), lutte (fight), inhibition de l’action (freeze). ↩
-
Lucas A. DU MAPS, cours #24. Diapositives sur l’approche neurocognitive et comportementale (ANC) : « 4 territoires du cerveau : reptilien (survie individuelle, stress), paléolimbique (survie collectivité, affirmation de soi), néolimbique (simple/connu, mode automatique), néocortex préfrontal (complexe/inconnu, mode adaptatif). » ↩
-
Lucas A. DU MAPS, cours #24. Mécanisme du stress selon l’ANC : « Situation nouvelle perçue comme simple par le néolimbique, pilote automatique, réponse inadaptée, préfrontal détecte l’erreur, signal au reptilien, alarme inappropriée. » ↩
-
Lucas A. DU MAPS, cours #24. Dysfonctionnement du SNA : « Tachycardie, palpitations, bouffées de chaleur, tensions musculaires, bruxisme, sueurs, troubles du transit. » ↩
-
Sapolsky RM. Glucocorticoids and hippocampal atrophy in neuropsychiatric disorders. Archives of General Psychiatry 57, no. 10 (2000): 925-935. PMID: 11015810. ↩
-
Lucas A. DU MAPS, cours #24. Questionnaire HAD : « 0-7 normal, 8-10 léger, 11-14 modéré, 15-21 sévère. » Échelle de Cohen : « <25 pas de stress, 25-49 moyen, >50 pathologique. » ↩
-
Holmes TH, Rahe RH. The Social Readjustment Rating Scale. Journal of Psychosomatic Research 11, no. 2 (1967): 213-218. PMID: 6059863. Score >300 : 80 % de risque de maladie dans l’année. ↩
-
Lucas A. DU MAPS, cours #24. Le néocortex préfrontal : « Gère le complexe et l’inconnu. Mode adaptatif. Ouverture d’esprit, innovation, acceptation de l’incertitude. Seul territoire capable de traiter la nouveauté sans alarme. » ↩
-
Lucas A. DU MAPS, cours #24. Micronutrition et stress : besoins accrus en magnésium, vitamines B (B5, B6, B9, B12), vitamine C, oméga-3 et zinc en situation de stress chronique. ↩
-
Lucas A. DU MAPS, cours #24. Supplémentation ciblée : vitamine B5 cofacteur de la synthèse du cortisol, B6 P5P cofacteur de la DOPA décarboxylase et de la tryptophane décarboxylase. ↩
-
Panossian A, Wikman G. Effects of adaptogens on the central nervous system and the molecular mechanisms associated with their stress-protective activity. Pharmaceuticals 3, no. 1 (2010): 188-224. PMID: 27713248. ↩
-
Lucas A. DU MAPS, cours #24. Chrononutrition et neurotransmetteurs : « Protéines le matin (tyrosine, dopamine), glucides complexes le soir (insuline, passage du tryptophane, sérotonine, mélatonine). » ↩




Laisser un commentaire
Sois le premier à commenter cet article.