Tu connais cette scène. Tu sors de table, le repas n’avait rien d’excessif, et pourtant ton ventre se transforme en ballon de baudruche. Tu dessangles ta ceinture d’un cran. Tu évites de te lever trop vite pour ne pas que ça gargouille devant tout le monde. Tu te sens gonflé, lourd, comme enceinte de trois mois alors que tu as juste mangé une salade et un bout de pain. Et le pire, c’est que ça recommence demain. Et après-demain. Tous les jours, depuis des mois, parfois des années.
J’ai perdu le compte des patients qui arrivent en consultation avec cette plainte. « Je suis ballonné en permanence. » Ou alors : « J’ai des gaz terribles, c’est humiliant. » Certains n’osent plus manger en société. D’autres ont supprimé les choux, les oignons, les légumineuses, le lactose, le gluten, et ils gonflent quand même. Leur gastro-entérologue a fait une coloscopie, une fibroscopie, peut-être un test d’intolérance au lactose. Tout est « normal ». On leur prescrit du Spasfon, du charbon, un IPP, et on leur dit de « gérer leur stress ».
« Toute maladie commence dans l’intestin. » Hippocrate
Les gaz ne sont pas un problème. Ils sont un message. Ton ventre essaie de te dire quelque chose de très précis sur l’état de ta digestion, de ton écosystème intestinal, et parfois de ta santé globale. Un être humain en bonne santé produit entre 0,5 et 1,5 litre de gaz par jour, ce qui se traduit par 12 à 25 évacuations quotidiennes. C’est physiologique, c’est normal, c’est le sous-produit d’une digestion qui fonctionne. Le problème commence quand la production de gaz explose, quand le ventre gonfle de façon systématique après les repas, quand l’odeur devient insoutenable, quand la distension provoque des douleurs et que la vie sociale en prend un coup. À ce moment-là, il ne s’agit plus de « stress » ou de « sensibilité ». Il s’agit d’un terrain digestif qui dysfonctionne, et qui demande qu’on le regarde pour ce qu’il est.
Fermentation et putréfaction : deux mondes, deux messages
C’est la première distinction que je pose en consultation, et elle change tout. La plupart des gens mettent tous les gaz dans le même sac. Or il existe deux mécanismes fondamentalement différents de production de gaz dans l’intestin, et ils ne racontent pas la même histoire.
La fermentation concerne les glucides. Quand les sucres, les amidons ou les fibres alimentaires arrivent mal digérés dans l’intestin, les bactéries s’en emparent et les dégradent en produisant de l’hydrogène, du dioxyde de carbone et du méthane. Ces gaz sont essentiellement inodores. Le patient se plaint de ballonnements, de distension abdominale, de gargouillis, d’un ventre tendu comme un tambour. Mais les gaz ne sentent pas ou peu. C’est le profil classique de la personne qui gonfle après les fruits, le pain, les pâtes, les légumineuses. Ce qui fermente, c’est ce que les bactéries coliques n’auraient pas dû recevoir en si grande quantité : des résidus glucidiques insuffisamment digérés dans l’intestin grêle. Les ballonnements, les éructations, le caractère fermentant, c’est souvent le signe d’une prolifération de levures, comme le précise le Dr Mouton dans ses travaux sur l’écosystème intestinal.
La putréfaction, c’est tout autre chose. Elle concerne les protéines. Quand les protéines animales ou végétales arrivent insuffisamment décomposées dans le côlon, une flore protéolytique spécifique les dégrade en substances toxiques et malodorantes : indol, scatol, phénol, hydrogène sulfuré, cadavérine, putrescine. Ces noms ne sont pas anodins. L’hydrogène sulfuré, c’est l’odeur de l’œuf pourri. Le scatol, c’est littéralement la molécule qui donne son odeur aux selles. La cadavérine porte bien son nom. Quand un patient me dit « mes gaz sentent la mort », je sais immédiatement que son problème est du côté de la putréfaction, et que ses protéines ne sont pas correctement digérées en amont. Les spasmes, les crampes, les gaz nauséabonds : c’est le profil d’une dysbiose de putréfaction due aux pathogènes entériques, un terrain que la naturopathie connaît bien.
Cette distinction n’est pas un détail académique. Elle oriente tout le protocole. Si tu fermentes, il faut regarder du côté des amidons, des sucres, des combinaisons alimentaires et de la flore fermentaire. Si tu putréfies, il faut regarder du côté de l’estomac (assez d’acide pour dégrader les protéines ?), du pancréas (assez d’enzymes protéolytiques ?) et de la flore pathogène. Les solutions ne sont pas les mêmes.
L’estomac d’abord : quand le problème commence tout en haut
On accuse toujours l’intestin. Mais dans la majorité des cas que je reçois en cabinet, le problème commence bien plus haut. Il commence dans l’estomac.
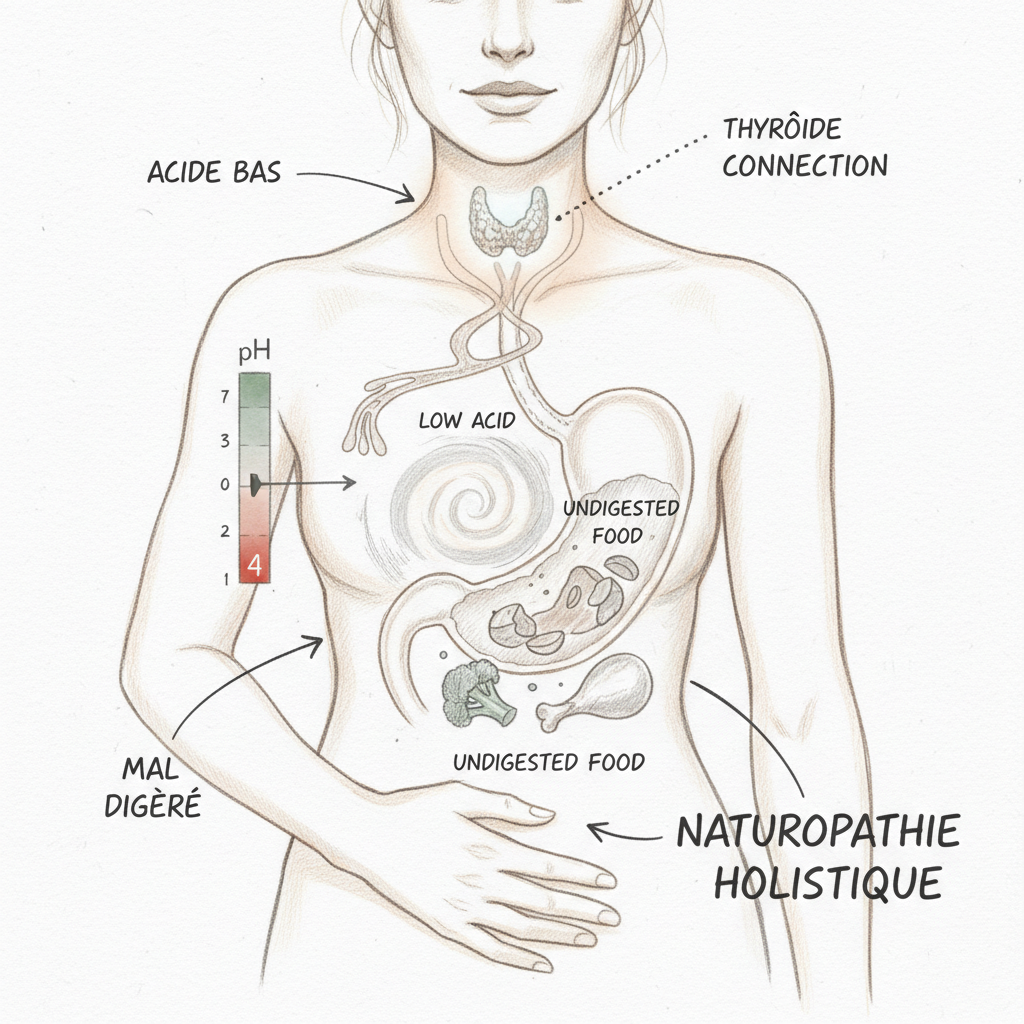
L’estomac produit de l’acide chlorhydrique (HCl) grâce à ses cellules pariétales. Cet acide a deux fonctions vitales : désinfecter les aliments (il tue la plupart des bactéries et parasites ingérés) et activer la pepsine, l’enzyme qui découpe les protéines en fragments plus petits (les peptides). Si ton estomac ne produit pas assez d’HCl, c’est ce qu’on appelle l’hypochlorhydrie, et les conséquences en cascade sont redoutables. Les protéines arrivent mal digérées dans l’intestin grêle. Le pancréas, qui reçoit normalement un chyme acide, n’est pas correctement stimulé et sécrète moins d’enzymes. Les bactéries pathogènes qui auraient dû être neutralisées passent la barrière gastrique et colonisent l’intestin. Le fer, le zinc, le calcium et la B12 sont mal absorbés parce qu’ils ont besoin d’un pH acide pour être solubilisés. C’est toute la chaîne digestive qui déraille à partir d’un seul étage.
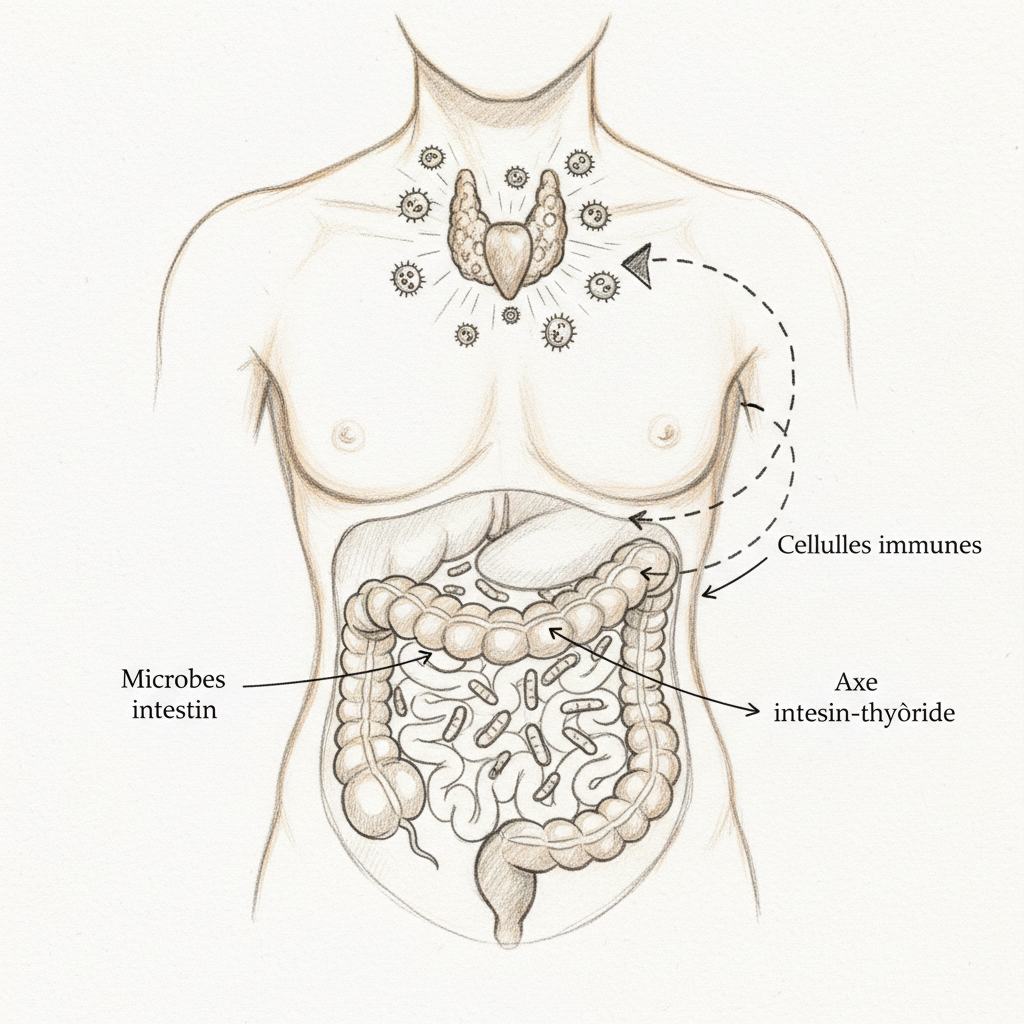
L’hypochlorhydrie est infiniment plus fréquente qu’on ne le croit. Elle touche une proportion considérable des personnes de plus de 40 ans, et je la soupçonne chez la majorité de mes patients ballonnés chroniques. Ses causes sont multiples. La carence en zinc est l’une des principales, car le zinc est un cofacteur direct de la production d’HCl par les cellules pariétales. L’hypothyroïdie ralentit elle-même la sécrétion gastrique, créant un cercle vicieux entre thyroïde et digestion que j’ai détaillé dans un article dédié. Le stress chronique, en détournant le flux sanguin vers les muscles et en activant le système nerveux sympathique, met littéralement l’estomac « en pause ». L’infection à Helicobacter pylori, présente chez environ la moitié de la population mondiale, abîme progressivement les cellules pariétales. Et puis il y a les inhibiteurs de la pompe à protons (IPP), ces médicaments prescrits comme des bonbons pour le reflux, qui suppriment mécaniquement la production d’acide et créent une hypochlorhydrie iatrogène.
Il existe un test simple que je propose systématiquement en consultation. Le matin, à jeun, dissous une cuillère à café de bicarbonate de sodium dans un verre d’eau et bois-le d’un trait. Si tu rotes dans les trois minutes, ton estomac produit suffisamment d’acide (la réaction entre le bicarbonate et l’HCl libère du CO2). Si tu ne rotes pas du tout, ou après plus de cinq minutes, c’est un signe évocateur d’hypochlorhydrie. Ce n’est pas un diagnostic en soi, mais c’est un excellent indicateur de terrain. L’autre test, complémentaire, consiste à prendre une cuillère à café de vinaigre de cidre non filtré dans un peu d’eau avant le repas : si tes ballonnements s’améliorent, c’est que l’acidité supplémentaire compense ce que ton estomac ne produit pas.
En cas d’hypochlorhydrie confirmée, la supplémentation en bétaïne HCl peut transformer la digestion en quelques jours. On commence par une gélule de 600 mg au début du repas contenant des protéines. Si aucune sensation de chaleur gastrique n’apparaît, on augmente progressivement jusqu’à trouver la dose optimale, parfois deux ou trois gélules par repas. Ce n’est pas un traitement à vie. C’est un soutien temporaire le temps que le terrain se rétablisse, à condition de traiter la cause (zinc, thyroïde, stress, éradication d’H. pylori si nécessaire).
Les combinaisons alimentaires : l’art oublié de bien associer
Herbert M. Shelton, dans son ouvrage monumental Food Combining Made Easy, posait un principe que la naturopathie a repris et que les gastro-entérologues continuent d’ignorer superbement : chaque catégorie d’aliment se digère dans des conditions de pH et d’enzymes spécifiques, et certaines associations créent un conflit digestif qui aboutit mécaniquement à la fermentation.
La règle la plus spectaculaire concerne les fruits. Un fruit se digère en vingt à trente minutes dans l’estomac. Un amidon (pain, pâtes, riz) met deux à trois heures. Une protéine concentrée (viande, poisson, œuf) peut demander jusqu’à quatre ou cinq heures. Que se passe-t-il quand tu manges une banane en dessert après un steak-frites ? La banane, piégée derrière la viande et les pommes de terre, reste bloquée dans un estomac dont le pH est inadapté à sa digestion. Elle attend. Et en attendant, elle fermente. Le sucre du fruit nourrit les levures et les bactéries présentes dans le bol alimentaire, les gaz s’accumulent, et vingt minutes après le repas, ton ventre se transforme en cocotte-minute.
Robert Masson, figure emblématique de la naturopathie française, insistait sur un précepte que je répète à chaque consultation : « La nourriture doit devenir liquide avant d’être avalée. » La mastication n’est pas un détail. C’est le premier acte digestif. Les enzymes salivaires (amylase, lipase linguale) entament la digestion des amidons et des graisses. Les dents réduisent les aliments en particules fines qui seront plus facilement attaquées par l’acide gastrique. Manger en 8 minutes en regardant son téléphone, c’est court-circuiter une étape fondamentale. Je vois des patients dont les ballonnements disparaissent simplement en leur imposant de mastiquer chaque bouchée 20 à 30 fois et de poser la fourchette entre chaque bouchée. Pas de complément. Pas de régime. Juste la mastication.
L’autre association problématique est celle des protéines concentrées et des amidons concentrés dans le même repas. Les protéines se digèrent en milieu très acide (pH 2 à 3 dans l’estomac). Les amidons commencent leur digestion en milieu basique (amylase salivaire, pH 6,8). Quand tu combines un gros steak avec une grosse portion de pâtes, le pH gastrique hésite, la digestion des deux est ralentie, et le bol alimentaire arrive incomplètement digéré dans l’intestin. La solution n’est pas de ne plus jamais combiner protéines et féculents, c’est de limiter la dose quand on les associe. Un repas protéines + légumes verts, ou un repas féculents + légumes verts, sera toujours mieux digéré qu’un repas protéines + féculents concentrés.
Le côlon irritable : quand l’intestin crie au secours
Un Français sur quatre souffre du syndrome du côlon irritable. Cinquante pour cent des consultations en gastro-entérologie sont liées à ce syndrome. C’est le diagnostic-poubelle par excellence, celui qu’on pose quand les examens sont normaux mais que le patient continue de souffrir. Trois symptômes cardinaux le définissent : douleurs abdominales, ballonnements et troubles du transit (diarrhée, constipation, ou alternance des deux).
Le Pr Jean Seignalet a proposé un mécanisme qui change radicalement la vision de ce syndrome. Dans L’alimentation ou la troisième médecine, il explique que l’atteinte primitive se situe au niveau de la muqueuse de l’intestin grêle. Sous l’effet du gluten muté, de la caséine, des cuissons agressives et de la dysbiose, les jonctions serrées se relâchent et l’intestin grêle devient poreux. Des macromolécules alimentaires et bactériennes franchissent alors la barrière et passent dans la circulation sanguine. L’organisme tente d’expulser ces déchets par toutes les voies disponibles, et la paroi colique devient une voie d’élimination de secours. C’est cette expulsion de déchets sanguins à travers la paroi du côlon qui provoque l’inflammation chronique et les symptômes du côlon irritable.
« Le danger ne vient pas de la lumière colique mais du sang. » Jean Seignalet
Cette phrase renverse toute la logique conventionnelle. On ne traite pas le côlon irritable en regardant ce qui passe dans l’intestin. On le traite en regardant ce qui passe dans le sang, c’est-à-dire ce qui a traversé un intestin grêle devenu trop perméable. Et Seignalet ne s’est pas contenté de théoriser. Sur 237 patients souffrant de syndrome du côlon irritable, il a obtenu 233 rémissions complètes avec son régime ancestral, la plupart en un mois environ. Des chiffres qui feraient rougir n’importe quel essai clinique sur le Spasfon.
Le régime originel de Seignalet repose sur des principes que je retrouve quotidiennement en naturopathie. Éviction du blé muté et des céréales modernes au profit du riz, du sarrasin, du quinoa. Suppression des produits laitiers animaux (sauf petites quantités de beurre cru et de fromages affinés de chèvre ou brebis). Cuisson douce en dessous de 110°C pour éviter les réactions de Maillard et la formation de glycotoxines. Et surtout, une large place aux produits crus, ce qui va à l’encontre du réflexe conventionnel qui consiste à tout cuire quand l’intestin est fragile. Seignalet a observé que le cru fonctionnait mieux que le cuit pour ces patients, précisément parce que les enzymes vivantes des aliments crus aident à la digestion et que les cuissons créent des néoantigènes qui entretiennent l’agression intestinale.
Le SIBO : l’intrus de l’intestin grêle
Depuis une dizaine d’années, un diagnostic a émergé dans la sphère de la gastro-entérologie fonctionnelle et il explique un grand nombre de cas de ballonnements chroniques résistants aux traitements classiques : le SIBO, pour Small Intestinal Bacterial Overgrowth, c’est-à-dire la prolifération bactérienne de l’intestin grêle.
Dans un tube digestif sain, l’intestin grêle contient relativement peu de bactéries. L’essentiel de la flore intestinale réside dans le côlon. Plusieurs mécanismes protègent l’intestin grêle de la colonisation bactérienne : l’acide gastrique (qui tue les bactéries en transit), la bile (bactériostatique), le péristaltisme (qui propulse le contenu vers l’aval) et la valve iléo-cæcale (qui empêche le reflux des bactéries coliques vers l’intestin grêle). Quand un ou plusieurs de ces garde-fous défaillent, les bactéries coliques remontent et s’installent dans le grêle.
Les conséquences sont immédiates. Ces bactéries se retrouvent au contact des aliments avant que ceux-ci aient été correctement absorbés. Elles fermentent les sucres et les amidons en plein intestin grêle, produisant des gaz dès les premières bouchées. Le patient gonfle presque immédiatement après avoir commencé à manger, parfois même en buvant un simple verre d’eau. C’est un signe caractéristique : quand les ballonnements surviennent dans les 15 à 30 minutes qui suivent le repas, le grêle est suspect.
Les causes du SIBO recoupent ce que j’ai déjà décrit : l’hypochlorhydrie (plus assez d’acide pour stériliser le haut du tube digestif), le ralentissement du péristaltisme (hypothyroïdie, diabète, opioïdes), la chirurgie abdominale (ablation de la valve iléo-cæcale), et parfois simplement le stress chronique qui perturbe le complexe moteur migrant, cette onde de nettoyage qui balaie l’intestin grêle entre les repas. Le diagnostic repose sur un test respiratoire au lactulose : le patient ingère du lactulose et on mesure l’hydrogène et le méthane dans l’air expiré. Un pic précoce (dans les 90 premières minutes) signe la présence de bactéries dans le grêle.
Le traitement du SIBO combine un régime temporaire pauvre en FODMAPs (ces glucides fermentescibles qui nourrissent les bactéries en excès) et des antimicrobiens, soit pharmaceutiques (rifaximine), soit naturels. Parmi les antimicrobiens naturels les plus documentés, on retrouve l’huile essentielle d’origan (carvacrol), l’extrait de pépins de pamplemousse (EPP), la berbérine et l’allicine de l’ail. Ces substances permettent de réduire la charge bactérienne dans le grêle sans dévaster la flore colique. Mais le traitement ne sert à rien si on ne corrige pas la cause de la prolifération : tant que l’estomac ne produit pas assez d’acide, tant que le péristaltisme est ralenti, tant que la valve iléo-cæcale ne fonctionne pas, le SIBO revient.
Le protocole ventre plat : remonter la chaîne
En consultation, je ne donne jamais de charbon végétal en première intention. Le charbon, c’est un pansement. Il adsorbe les gaz, il soulage temporairement, mais il ne change rien au terrain. Si les gaz reviennent dès l’arrêt du charbon, c’est la preuve que la cause est toujours là. Mon approche suit une logique de cascade : on commence par le haut et on descend.
La première étape, c’est la digestion haute. On corrige la mastication (30 bouchées minimum, fourchette posée entre chaque bouchée, repas assis et sans écran). On évalue l’acidité gastrique avec le test du bicarbonate et, si nécessaire, on soutient avec du vinaigre de cidre ou de la bétaïne HCl. On vérifie les cofacteurs de la sécrétion d’HCl : zinc (15 à 25 mg de bisglycinate par jour), vitamine B1 (cofacteur de la sécrétion gastrique), et on s’assure que la thyroïde fonctionne correctement. Le gingembre frais, râpé dans de l’eau chaude 15 minutes avant le repas, est un prokinétique naturel remarquable qui stimule à la fois la sécrétion gastrique et la vidange de l’estomac.
La deuxième étape, ce sont les combinaisons alimentaires. Fruits en dehors des repas (30 minutes avant ou en collation). Pas de dessert sucré après un repas protéiné. Limitation des associations protéines concentrées + amidons concentrés. Légumes verts à chaque repas comme base de l’assiette. Ces ajustements, qui ne coûtent rien et ne suppriment rien, suffisent à réduire spectaculairement les gaz chez 60 à 70 % des patients que je reçois.
La troisième étape concerne l’écosystème intestinal. Si les gaz persistent malgré une digestion haute corrigée et des combinaisons alimentaires respectées, il faut regarder la flore. Un test SIBO (respiratoire) et un bilan de la dysbiose (métabolites organiques urinaires ou coproculture fonctionnelle) permettent de savoir si le problème vient d’une prolifération bactérienne dans le grêle ou d’une dysbiose dans le côlon. En cas de SIBO, on utilise les antimicrobiens naturels (EPP, origan, berbérine) sur des cures de 4 à 6 semaines. En cas de dysbiose de putréfaction, on réduit les protéines animales, on augmente les fibres solubles et on soutient avec des probiotiques ciblés (les souches Lactobacillus rhamnosus GG et Saccharomyces boulardii sont parmi les mieux documentées).
La quatrième étape, c’est le soutien symptomatique pendant que le terrain se rétablit. Les tisanes carminatives sont utilisées depuis des millénaires et la science leur a donné raison. La menthe poivrée est un antispasmodique puissant, documenté dans plusieurs méta-analyses pour le côlon irritable : elle relaxe le muscle lisse intestinal via le blocage des canaux calciques. Le fenouil et la badiane (anis étoilé) réduisent la production de gaz et facilitent leur évacuation. Le charbon végétal activé, pris à distance des repas et des compléments (deux heures minimum), peut adsorber les gaz en phase aiguë.
La cinquième étape, quand le terrain le permet, c’est la réparation de la muqueuse intestinale. La L-glutamine, acide aminé le plus consommé par les entérocytes, est le pilier de cette réparation. On la dose entre 5 et 10 g par jour, à jeun le matin, pendant deux à trois mois. Le zinc soutient la cicatrisation muqueuse et l’intégrité des jonctions serrées. Les oméga-3 EPA/DHA (2 à 3 g par jour) réduisent l’inflammation de la paroi intestinale. Et le régime de Seignalet, dans sa logique d’éviction du blé muté, des laitages et des cuissons agressives, offre au tube digestif les conditions de sa propre guérison.
Ce que tes gaz disent de toi : le diagnostic par les symptômes
Après des années de pratique, j’ai appris à lire les gaz comme d’autres lisent une analyse de sang. Ce n’est pas de la divination. C’est de la sémiologie clinique, celle que les anciens médecins pratiquaient avant l’invention du scanner.
Des gaz inodores avec un ventre qui gonfle après les féculents et les fruits, c’est un profil fermentaire : insuffisance de digestion des glucides, candidose possible, combinaisons alimentaires inadaptées. Des gaz nauséabonds avec des selles molles et collantes, c’est un profil de putréfaction : protéines mal digérées, hypochlorhydrie probable, flore protéolytique en excès. Un ventre qui gonfle dès les premières bouchées, avant même d’avoir fini l’entrée, c’est un profil SIBO : les bactéries sont au mauvais endroit. Des éructations abondantes après le repas, avec une sensation de nourriture qui « reste sur l’estomac » pendant des heures, c’est un profil d’insuffisance gastrique : pas assez d’acide, pas assez d’enzymes. Une constipation opiniâtre avec un ventre dur, c’est un profil de ralentissement du transit : insuffisance thyroïdienne à explorer, manque d’eau, sédentarité, et parfois aliments allergisants non identifiés.
« Le médecin du futur ne donnera plus de médicament, il intéressera ses patients au soin du corps, à la nutrition, aux causes et à la prévention de la maladie. » Thomas Edison
Quand consulter : les signaux d’alerte
Je ne suis pas médecin, et la naturopathie ne remplace pas la médecine. Certains signaux doivent te faire consulter un gastro-entérologue sans tarder. Une perte de poids involontaire associée aux troubles digestifs. Du sang dans les selles, qu’il soit rouge vif ou noir (méléna). Des douleurs abdominales nocturnes qui te réveillent. Une modification brutale du transit après 50 ans. De la fièvre associée aux troubles digestifs. Un antécédent familial de cancer colorectal. Ces drapeaux rouges nécessitent des explorations complémentaires (coloscopie, bilan sanguin complet, imagerie) avant toute approche naturopathique.
Le SIBO lui-même mérite un diagnostic médical objectif. Le test respiratoire au lactulose est le standard actuel. Se supplémenter en antimicrobiens « à l’aveugle » sans savoir si l’on a réellement un SIBO, c’est tirer dans le brouillard. Et une candidose digestive sévère, que j’aborde en lien avec l’épuisement surrénalien, demande parfois un antifongique médical avant que les antimicrobiens naturels puissent prendre le relais.
Retrouver un ventre silencieux
Je termine toujours mes consultations sur ce sujet avec la même image. Ton intestin, c’est un écosystème. Comme une forêt. Quand la forêt est saine, chaque espèce vit à sa place, les nutriments circulent, les déchets sont recyclés, et le silence règne. Les ballonnements, les gaz, les douleurs, c’est le bruit que fait une forêt quand elle est déséquilibrée. Quand les mauvaises herbes envahissent les clairières. Quand les cours d’eau sont pollués. Quand le sol est appauvri.
Seignalet l’a démontré avec une constance impressionnante : 233 rémissions complètes sur 237 patients atteints de côlon irritable, simplement en revenant à une alimentation conforme à nos besoins génétiques. Pas de médicament. Pas de chirurgie. Pas de psychothérapie. Juste l’alimentation. Cela ne veut pas dire que le régime suffit toujours, ni que le stress ou les émotions n’ont aucun rôle. Cela veut dire que dans la majorité des cas, la cause est d’abord alimentaire et que le terrain digestif répond remarquablement bien quand on lui donne ce dont il a besoin et qu’on cesse de l’agresser.
L’intestin est ton second cerveau. Il contient plus de 200 millions de neurones, il produit 95 % de la sérotonine de ton organisme, il abrite 70 % de tes cellules immunitaires. Le négliger, c’est négliger ton système immunitaire, ton humeur, ton énergie, ta santé globale. Les ballonnements ne sont pas une fatalité. Ils sont un signal. Écoute-le.
Si tu veux un accompagnement personnalise, tu peux prendre rendez-vous en consultation.
Pour aller plus loin
- Constipation chronique : les 7 causes que ton médecin ne cherche pas
- Diarrhée chronique : les causes profondes que personne ne cherche
- Digestion et microbiote : ce que l’analyse métagénomique révèle sur ton ventre
- Hypochlorhydrie : quand ton estomac ne produit plus assez d’acide
Références
Seignalet, Jean. L’alimentation ou la troisième médecine. Éditions du Rocher, 5e édition. Les données sur les 237 patients atteints de côlon irritable et les 233 rémissions complètes sont issues de ses observations cliniques compilées sur plus de 15 ans.
Shelton, Herbert M. Food Combining Made Easy. Shelton’s Health School, 1951. Les principes de combinaisons alimentaires adaptés par la naturopathie européenne.
Mouton, Georges. Écosystème intestinal et santé optimale. Éditions Marco Pietteur. La distinction entre dysbiose de fermentation (levures) et dysbiose de putréfaction (pathogènes entériques) est détaillée dans ses travaux sur les axes de travail intestinaux.
Masson, Robert. Diététique de l’expérience. Éditions Trédaniel. Les préceptes de mastication et de respect des combinaisons alimentaires en naturopathie orthodoxe.
Pimentel, Mark et al. « ACG Clinical Guideline: Small Intestinal Bacterial Overgrowth. » American Journal of Gastroenterology, 2020. Lignes directrices actuelles sur le diagnostic et le traitement du SIBO, incluant le test respiratoire au lactulose et les protocoles antimicrobiens.
Chedid, Victor et al. « Herbal therapy is equivalent to rifaximin for the treatment of small intestinal bacterial overgrowth. » Global Advances in Health and Medicine, 2014. Étude comparative montrant l’efficacité des antimicrobiens naturels (EPP, origan, berbérine) face à la rifaximine dans le traitement du SIBO.


Laisser un commentaire
Sois le premier à commenter cet article.