Nathalie a cinquante-deux ans et elle prend de l’oméprazole depuis sept ans. Au départ, c’était pour des remontées acides après les repas. Son médecin avait diagnostiqué un reflux gastro-oesophagien et prescrit un IPP « pour calmer l’acidité ». Sept ans plus tard, Nathalie a toujours ses remontées (qu’elle gère en augmentant la dose), mais elle a gagné une fatigue chronique, des cheveux qui tombent, des ongles striés et cassants, une ferritine à 12 ng/mL malgré une supplémentation en fer depuis deux ans, et une B12 dans les chaussettes.
Quand je l’ai reçue en consultation, j’ai demandé un bilan thyroïdien complet. TSH à 4,8 mUI/L (« normale » pour le labo, fonctionnellement élevée). T4 libre dans le tiers inférieur. T3 libre basse. Anti-TPO à 145. Un Hashimoto que personne n’avait cherché. Et une iodurie à 62 mcg/L. J’ai aussi demandé un test respiratoire à l’urée marquée : Helicobacter pylori positif.
Nathalie avait trois causes d’hypochlorhydrie superposées : l’hypothyroïdie qui ralentissait ses cellules pariétales, l’Helicobacter pylori qui les atrophiait, et l’oméprazole qui bloquait le peu de pompes à protons restantes. Son reflux n’avait jamais été un excès d’acide. C’était un déficit. Et les IPP l’avaient aggravé pendant sept ans.
L’acide chlorhydrique : bien plus qu’un dissolvant
Le liquide gastrique a un pH compris entre 1 et 3. C’est l’un des milieux les plus acides du corps humain. Cette acidité extrême n’est pas un défaut de conception. C’est une nécessité biologique.
L’acide chlorhydrique (HCl) est produit par les cellules pariétales de l’estomac grâce à la pompe à protons H+/K+-ATPase. Cette pompe consomme de l’énergie (ATP) pour expulser des ions hydrogène (H+) dans la lumière gastrique contre un gradient de concentration colossal. C’est l’une des réactions les plus énergivores du corps. Quand les mitochondries des cellules pariétales sont fatiguées (hypothyroïdie, carence en fer, carence en zinc), la pompe tourne au ralenti et la production d’acide chute.
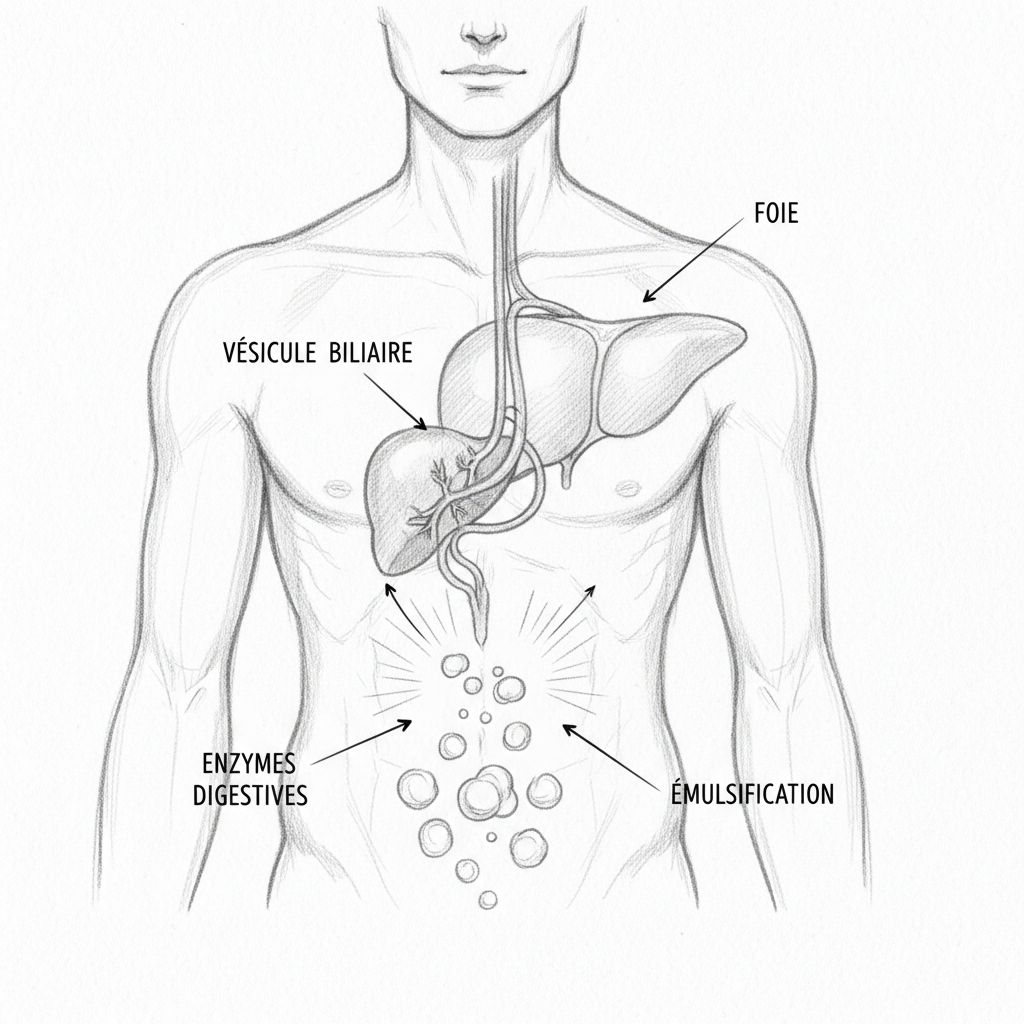
L’acide remplit cinq fonctions essentielles. La première est la digestion des protéines : l’HCl active le pepsinogène en pepsine, l’enzyme qui découpe les protéines en peptides et en acides aminés. Sans acide suffisant, les protéines passent mal digérées dans l’intestin grêle où elles fermentent et provoquent des ballonnements, des gaz malodorants et une inflammation locale.
La deuxième fonction est la stérilisation du bol alimentaire. L’acidité de l’estomac est la première barrière antimicrobienne du tube digestif. Elle tue la majorité des bactéries, levures et parasites ingérés avec les aliments. Quand cette barrière tombe (pH supérieur à 4), les pathogènes survivent et colonisent l’intestin grêle. C’est l’une des causes principales du SIBO (pullulation bactérienne de l’intestin grêle).
La troisième fonction est l’absorption des minéraux. Le fer, le zinc, le calcium, le magnésium et le chrome nécessitent un milieu acide pour être ionisés et absorbés. En hypochlorhydrie, ces minéraux traversent le tube digestif sans être assimilés. C’est pourquoi tant de patients hypothyroïdiens ont des carences en fer résistantes à la supplémentation : le fer est dans la gélule, mais l’estomac ne peut pas le préparer à l’absorption.
La quatrième fonction est l’absorption de la vitamine B12. La B12 alimentaire est liée aux protéines. L’acide gastrique est nécessaire pour la libérer, puis le facteur intrinsèque (lui aussi sécrété par les cellules pariétales) la transporte jusqu’à l’iléon terminal pour absorption. En hypochlorhydrie, la B12 reste piégée dans les protéines alimentaires et n’est jamais absorbée. Les carences en B12 chez les patients sous IPP au long cours sont bien documentées.
La cinquième fonction est le signal en aval. L’acidité gastrique déclenche la cascade digestive : elle stimule la sécrétion de sécrétine et de cholécystokinine (CCK) par le duodénum, qui à leur tour stimulent la sécrétion de bile et d’enzymes pancréatiques. Sans signal acide initial, toute la cascade en aval tourne au ralenti. C’est pourquoi l’hypochlorhydrie ne se manifeste pas seulement au niveau de l’estomac mais perturbe l’ensemble de la digestion.
Le piège de l’estomac : confondre déficit et excès
C’est le piège le plus fréquent que je rencontre en consultation. Le patient a des remontées acides, des brûlures, une sensation de « trop d’acide ». Le médecin prescrit un IPP. Les symptômes s’améliorent temporairement (parce que moins d’acide remonte). Le patient reste sous IPP pendant des années. Et le problème de fond s’aggrave silencieusement.
Le reflux gastro-oesophagien (RGO) n’est pas un excès d’acide. C’est une remontée d’acide là où il ne devrait pas être. Le sphincter oesophagien inférieur, le muscle qui ferme l’entrée de l’estomac, se contracte en réponse au pH acide du contenu gastrique. Quand l’acidité est insuffisante, le sphincter ne se ferme pas correctement et le contenu remonte. C’est un défaut de fermeture, pas un excès de production.
Ce paradoxe explique pourquoi tant de patients sous IPP continuent à avoir du reflux : le médicament réduit l’acide mais ne corrige pas le mécanisme de fermeture. Et en réduisant l’acide, il aggrave la malabsorption qui aggrave l’hypothyroïdie qui aggrave l’hypochlorhydrie. Le cercle vicieux est parfait.
Les IPP (oméprazole, ésoméprazole, lansoprazole, pantoprazole, rabéprazole) sont parmi les médicaments les plus prescrits au monde. Ils réduisent la production d’acide gastrique de quatre-vingt-dix pour cent. Initialement conçus pour des traitements courts (ulcère, éradication d’H. pylori), ils sont prescrits au long cours chez des millions de patients. Or des chercheurs finlandais ont montré que sept jours de lansoprazole chez des hommes en bonne santé suffisent à faire monter le pH gastrique de 1,3 à 6,1, permettant la colonisation bactérienne de l’estomac et la production d’acétaldéhyde (cancérigène) à partir de l’alcool ingéré.
Mouton, dans son traité d’écologie digestive, est catégorique sur les IPP : « Les inhibiteurs de la pompe à protons sont les médicaments les plus surutilisés de la médecine moderne. Ils créent les conditions d’une catastrophe digestive silencieuse : pullulation bactérienne, malabsorption, dysbiose, immunodépression. Leur prescription devrait être limitée à des indications précises et des durées courtes. »
Le lien thyroïde-estomac
La relation entre la thyroïde et l’estomac est à double sens et plus profonde qu’on ne l’imagine.
Dans le sens thyroïde vers estomac, les hormones thyroïdiennes (principalement la T3) stimulent directement les cellules pariétales gastriques. Elles augmentent l’expression des pompes à protons, stimulent la production de gastrine (l’hormone qui commande la sécrétion acide) et maintiennent la vascularisation de la muqueuse gastrique. En hypothyroïdie, ces trois mécanismes sont défaillants. La production d’acide chute. C’est pourquoi l’hypochlorhydrie est retrouvée chez la majorité des patients hypothyroïdiens non traités, et chez beaucoup de patients traités dont la T3 libre reste basse malgré un Levothyrox à dose « correcte ».
Dans le sens estomac vers thyroïde, l’hypochlorhydrie empêche l’absorption des cofacteurs essentiels à la fonction thyroïdienne. Le fer est nécessaire à la thyroperoxydase (TPO), l’enzyme qui fabrique les hormones thyroïdiennes. Le zinc est cofacteur de la synthèse hormonale et de la réception cellulaire de la T3. Le sélénium active la déiodinase qui convertit la T4 inactive en T3 active. La B12 est indispensable à la méthylation et à la production d’énergie cellulaire. Quand ces nutriments ne sont pas absorbés à cause du manque d’acide, la thyroïde tourne encore plus au ralenti.
Ce cercle vicieux est aggravé par un troisième acteur : l’auto-immunité. Hashimoto est la cause la plus fréquente d’hypothyroïdie. Or l’auto-immunité thyroïdienne (anti-TPO, anti-thyroglobuline) est souvent associée à une gastrite auto-immune (anticorps anti-cellules pariétales et anti-facteur intrinsèque). Les études montrent que 20 à 40% des patients Hashimoto ont des anticorps anti-cellules pariétales. La même dérégulation immunitaire qui attaque la thyroïde peut aussi attaquer l’estomac. C’est la « polyendocrinopathie auto-immune » que Hertoghe décrit comme un phénomène sous-diagnostiqué.
Helicobacter pylori : l’ennemi silencieux
Helicobacter pylori infecte la moitié de la population mondiale. En France, la prévalence est d’environ 20 à 30% chez les adultes. Cette bactérie spiralée a une capacité unique : survivre et prospérer dans l’acide de l’estomac grâce à la production d’uréase, une enzyme qui transforme l’urée en ammoniac, créant un micro-environnement alcalin autour de la bactérie.
Mais H. pylori ne se contente pas de neutraliser l’acide localement. Elle provoque une gastrite chronique qui atrophie progressivement les cellules pariétales. Elle bloque les pompes à protons existantes et réduit l’expression du gène qui les code, diminuant leur nombre total. Le résultat est une hypochlorhydrie chronique qui s’aggrave avec les années d’infection.
La relation entre H. pylori et la thyroïde est bidirectionnelle. D’un côté, l’hypochlorhydrie causée par H. pylori aggrave l’hypothyroïdie via la malabsorption. De l’autre, l’hypothyroïdie réduit la motilité gastrique et l’immunité locale, créant un environnement favorable à la persistance de H. pylori. Plusieurs études montrent que l’éradication de H. pylori améliore l’absorption du Levothyrox et peut permettre de réduire la dose chez les patients thyroïdiens.
Le dépistage de H. pylori devrait être systématique chez tout patient hypothyroïdien qui présente des symptômes digestifs hauts (brûlures, reflux, lourdeur postprandiale, éructations). Le test respiratoire à l’urée marquée au carbone 13 est non invasif et fiable. L’éradication repose classiquement sur une trithérapie antibiotique, mais des approches complémentaires existent : le mastic de Chios (résine de Pistacia lentiscus, 500 mg trois fois par jour pendant deux semaines), le sulforaphane (extrait de brocoli germé, qui inhibe H. pylori in vitro), et la NAC (N-acétylcystéine, qui détruit le biofilm de H. pylori et améliore l’efficacité des antibiotiques).
Le protocole en pratique
La première étape est le diagnostic. Avant tout, il faut confirmer l’hypochlorhydrie et identifier sa cause. Le test au bicarbonate de soude est un premier indicateur à domicile : à jeun le matin, dissoudre une demi-cuillère à café de bicarbonate de sodium dans un verre d’eau, boire d’un trait et chronométrer le premier rot. Moins de deux minutes : acidité probablement correcte. Deux à cinq minutes : acidité probablement insuffisante. Plus de cinq minutes ou pas de rot : hypochlorhydrie très probable. Ce test n’est pas un diagnostic médical mais il oriente.
Le test au vinaigre de cidre complète le tableau : une cuillère à café de vinaigre de cidre dans un demi-verre d’eau avant un repas. Si les symptômes digestifs s’améliorent (moins de lourdeur, moins de ballonnements), c’est que l’estomac manquait d’acide. Si les symptômes s’aggravent (brûlures), l’acidité est probablement suffisante ou une lésion de la muqueuse est présente. Ces deux tests sont décrits en détail dans le questionnaire pH estomac du site.
La deuxième étape est le traitement de la cause. Si H. pylori est positif, l’éradication est la priorité. Si des IPP sont en cours, le sevrage progressif est indispensable (réduire de moitié pendant deux semaines, puis quart de dose pendant deux semaines, puis arrêt, en accompagnant avec les alternatives naturelles ci-dessous). Si une hypothyroïdie est identifiée, le traitement thyroïdien (Levothyrox ou thyroïde naturelle) améliorera progressivement la production d’acide en quatre à huit semaines. Consulte l’article sur les 7 nutriments thyroïdiens pour les cofacteurs essentiels.
La troisième étape est le soutien acide naturel. Le vinaigre de cidre (une cuillère à café dans un demi-verre d’eau, quinze minutes avant chaque repas principal) est le geste le plus simple et souvent le plus efficace. Le gingembre frais (une tranche de deux centimètres infusée dix minutes dans de l’eau chaude, bu avant le repas) stimule la motilité gastrique et la sécrétion d’acide. Les plantes amères (gentiane, artichaut, pissenlit) en teinture-mère (trente gouttes dans un peu d’eau dix minutes avant le repas) activent la cascade digestive par le réflexe céphalique amer.
La quatrième étape est la bétaïne HCl (sous supervision professionnelle). Ce supplément apporte directement de l’acide chlorhydrique à l’estomac. Le protocole de titration consiste à prendre une gélule de 500 mg au milieu d’un repas contenant des protéines animales (viande, poisson, oeufs). Si aucune sensation de chaleur ou de brûlure n’apparaît, augmenter d’une gélule au repas suivant. Continuer à augmenter d’une gélule par repas jusqu’à ressentir une légère chaleur gastrique, puis redescendre d’une gélule. Cette dose est la dose de maintien. Elle peut varier de 500 mg à 3000 mg selon la sévérité de l’hypochlorhydrie. La bétaïne HCl est strictement contre-indiquée en cas d’ulcère actif, de gastrite érosive, de prise d’AINS ou de corticoïdes.
La cinquième étape est la correction des carences secondaires. L’hypochlorhydrie crée des carences en fer, zinc, B12, magnésium et calcium qu’il faut corriger en parallèle. Mais attention : supplémenter sans corriger l’acidité gastrique, c’est jeter les compléments dans le vide. La priorité est de restaurer l’absorption avant de charger en micronutriments. Les formes chélatées (bisglycinate de fer, bisglycinate de zinc, citrate de magnésium) sont mieux absorbées en milieu peu acide que les formes oxyde ou sulfate. La B12 en forme méthylcobalamine sublinguale contourne le problème gastrique en étant absorbée directement par la muqueuse buccale.
La sixième étape est de protéger et régénérer la muqueuse. L’eau de quinton hypertonique (une ampoule avant le repas) apporte des oligo-éléments marins et stimule la sécrétion gastrique. La glutamine (quatre grammes par jour) nourrit les cellules de la muqueuse intestinale. Le zinc-carnosine (75 mg deux fois par jour) est spécifiquement protecteur de la muqueuse gastrique et a montré une efficacité dans la réparation des lésions causées par H. pylori et les AINS.
L’alimentation qui soutient l’acidité
Les protéines animales sont les stimulateurs naturels les plus puissants de la sécrétion acide. Elles agissent de deux manières : en stimulant la production de gastrine (l’hormone qui commande la sécrétion d’HCl) et en stimulant directement les cellules pariétales via les acides aminés absorbés. C’est probablement pour cette raison que beaucoup de personnes en hypochlorhydrie chronique ressentent une amélioration avec une alimentation riche en protéines animales de qualité (oeufs, poisson, viande blanche).
Le bouillon d’os est un allié précieux. Riche en glycine, proline et glutamine, il nourrit la muqueuse gastrique tout en apportant des minéraux sous forme biodisponible. Un bol de bouillon chaud quinze minutes avant le repas prépare l’estomac à la digestion.
Les aliments fermentés (choucroute crue, kimchi, kéfir, kombucha) apportent des acides organiques et des enzymes qui soutiennent la digestion. Leur pH acide contribue à maintenir un environnement gastrique favorable. En revanche, ils sont à introduire progressivement chez les patients SIBO (la fermentation peut aggraver les ballonnements).
Les méthylxanthines (café, thé, chocolat) stimulent la sécrétion acide mais irritent la muqueuse et relâchent le sphincter oesophagien inférieur. En présence de reflux, elles sont donc à éviter malgré leur effet stimulant sur l’acide. C’est un compromis à évaluer individuellement.
Le sevrage des IPP
Arrêter les IPP après des années d’utilisation ne se fait pas du jour au lendemain. Le phénomène de rebond acide (rebound acid hypersecretion) est bien documenté : quand les pompes à protons sont débloquées après des mois de suppression, elles surproduisent temporairement de l’acide, provoquant des brûlures intenses qui poussent le patient à reprendre le médicament. Ce rebond dure deux à quatre semaines.
Le protocole de sevrage progressif est indispensable. Réduire la dose de moitié pendant deux semaines. Puis prendre le demi-comprimé un jour sur deux pendant deux semaines. Puis arrêter. Pendant tout le sevrage, accompagner avec du vinaigre de cidre avant les repas, de la mélatonine le soir (trois milligrammes, qui a montré un effet protecteur contre le reflux comparable aux IPP dans certaines études), du bicarbonate de soude en SOS (une pointe de couteau dans un verre d’eau en cas de brûlure aiguë, ponctuellement), et des plantes anti-reflux (guimauve, réglisse DGL, aloe vera).
Kousmine, dans son approche de la médecine orthomoléculaire, insistait sur le fait que « supprimer un symptôme sans en chercher la cause, c’est couper l’alarme sans éteindre le feu. Les anti-acides sont l’exemple parfait de cette médecine du silence. Ils éteignent la douleur mais nourrissent la maladie. »
Mise en garde
L’hypochlorhydrie est un symptôme, pas un diagnostic. Elle peut être causée par l’hypothyroïdie, H. pylori, les IPP, la gastrite auto-immune, le vieillissement, le stress chronique, la carence en zinc ou une combinaison de ces facteurs. L’identification de la cause est indispensable avant de traiter.
La bétaïne HCl est formellement contre-indiquée en cas d’ulcère gastrique ou duodénal, de gastrite érosive, de prise d’anti-inflammatoires (AINS, aspirine) ou de corticoïdes. Toute douleur aiguë de l’estomac, tout vomissement de sang ou toute selle noire (méléna) impose une consultation médicale urgente et une gastroscopie.
Le sevrage des IPP doit être progressif et accompagné. Un arrêt brutal peut provoquer un rebond acide sévère. Si les IPP ont été prescrits pour un ulcère documenté ou un oesophage de Barrett, le sevrage ne se fait qu’avec l’accord du gastro-entérologue.
Masson, dans sa philosophie de l’alimentation, rappelait que « l’estomac est le premier laboratoire du corps. Quand il fonctionne mal, tout ce qui suit est compromis. Avant de chercher des solutions sophistiquées en aval, vérifie que l’étage du dessus fait son travail. » Nathalie, qui a pu arrêter ses IPP après sept ans et retrouver une ferritine normale en six mois de correction thyroïdienne et de soutien gastrique, confirmerait. Si tu veux un accompagnement personnalise, tu peux prendre rendez-vous en consultation.
Pour aller plus loin
- Ballonnements et gaz : ton ventre essaie de te parler
- Bile et vésicule biliaire : la clé oubliée de ta digestion
- Constipation chronique : les 7 causes que ton médecin ne cherche pas
- Diarrhée chronique : les causes profondes que personne ne cherche
Tu veux evaluer ton statut ? Fais le questionnaire thyroide claeys gratuit en 2 minutes.

Laisser un commentaire
Sois le premier à commenter cet article.