Tu ne te sens pas la même femme du premier au vingt-huitième jour. Énergie qui flambe, libido qui monte, peau qui rayonne, puis chute brutale, irritabilité, seins tendus, ventre gonflé, cafards inexpliqués. Ce n’est pas dans ta tête. Ton corps traverse, chaque mois, deux états biochimiques radicalement différents. Et pourtant, la grande majorité des protocoles de phytothérapie féminine appliquent les mêmes plantes sur les vingt-huit jours, sans tenir compte de cette bascule.
La phytothérapie cyclique consiste précisément à adapter le choix des plantes selon la phase du cycle ovarien. En phase folliculaire (J1 à J14), on soutient la montée œstrogénique, on draine, on relance la vitalité. En phase lutéale (J14 à J28), on accompagne la progestérone, on calme le système nerveux, on prépare soit la nidation, soit les règles. Cette approche, ancrée dans la tradition européenne et formalisée dans les années 1980 par des cliniciennes comme Rina Nissim, repose sur une logique simple : tu ne soignes pas la même chose en début et en fin de cycle, parce que ton corps ne demande pas la même chose.
J’ai vu, en consultation, des femmes améliorer leur syndrome prémenstruel de 70 % en deux cycles, juste en respectant ce découpage. Pas de miracle, juste de la chronobiologie appliquée.
Pourquoi le cycle féminin est une danse à deux temps
Le cycle ovarien dure en moyenne vingt-huit jours, mais avec une fourchette physiologique de 21 à 35 jours. Il se divise en deux moitiés clairement identifiables, séparées par un événement central : l’ovulation, vers J14.
La première moitié, la phase folliculaire, démarre au premier jour des règles. L’hypophyse sécrète la FSH, qui recrute une cohorte de follicules ovariens. L’un d’eux, le follicule dominant, prend le dessus et fabrique des œstrogènes en quantité croissante, principalement de l’œstradiol (E2). Cette montée œstrogénique épaissit l’endomètre, fluidifie la glaire cervicale, booste la sérotonine cérébrale, augmente la libido et la confiance en soi. C’est la phase ascendante, solaire, dynamique.
La seconde moitié, la phase lutéale, commence avec l’ovulation. Le follicule rompu se transforme en corps jaune, qui sécrète massivement la progestérone. Cette hormone prépare l’utérus à une éventuelle grossesse, calme le système nerveux par son métabolite l’alloprégnanolone (qui se fixe sur les récepteurs GABA), augmente légèrement la température corporelle de 0,3 à 0,5 °C et tempère l’effet excitant des œstrogènes. C’est la phase descendante, plus introspective, plus intuitive.
Marchesseau, dans ses cours, parlait de la femme comme d’un « être lunaire à terrain humide », constamment soumis aux marées hormonales. La naturopathie traditionnelle a toujours considéré que la santé féminine se joue dans cet équilibre œstrogènes/progestérone, et que la plupart des troubles gynécologiques modernes (règles douloureuses, syndrome prémenstruel, fibromes, endométriose) sont l’expression d’une dominance œstrogénique relative, c’est-à-dire d’un défaut de progestérone par rapport aux œstrogènes circulants.
Phase folliculaire (J1 à J14) : ouvrir, drainer, soutenir l’œstradiol
La phase folliculaire pose les bases du cycle. Si elle est bâclée (follicule de mauvaise qualité, foie congestionné, terrain acide), la phase lutéale qui suivra sera médiocre, peu importe la qualité des plantes utilisées en deuxième partie. C’est une vérité que beaucoup oublient.
Les phyto-œstrogéniques modulateurs
Les plantes contenant des phyto-œstrogènes (isoflavones, lignanes, coumestanes) ne sont pas des œstrogènes au sens strict. Ce sont des modulateurs sélectifs des récepteurs aux œstrogènes (SERM végétaux). Elles se fixent préférentiellement sur les récepteurs ER-bêta, qui sont protecteurs (anti-prolifératifs sur le sein et l’utérus), tandis que les œstrogènes endogènes activent surtout les ER-alpha, prolifératifs. C’est ce qui explique le paradoxe : ces plantes peuvent soutenir une femme en hypo-œstrogénie ET protéger une femme en dominance œstrogénique, en occupant les récepteurs et en empêchant l’effet des œstrogènes les plus actifs.
La sauge sclarée (Salvia sclarea) est la reine des phyto-œstrogéniques en phase folliculaire. Elle agit par sa teneur en sclaréol, structurellement proche de l’œstradiol. Posologie classique : 30 gouttes de teinture mère deux fois par jour, de J5 à J14. Attention, elle est contre-indiquée en cas d’antécédent de cancer hormono-dépendant et pendant la grossesse.
Le houblon (Humulus lupulus), particulièrement riche en 8-prényl-naringénine, est l’un des phyto-œstrogènes les plus puissants connus. Identifié par Milligan et son équipe en 1999 dans le Journal of Clinical Endocrinology and Metabolism, le 8-prényl-naringénine présente une activité œstrogénique supérieure à la plupart des phyto-œstrogènes établis1. Il est très utile chez les femmes en aménorrhée hypothalamique ou en pré-ménopause précoce, à raison d’une infusion de 2 g de cônes par tasse, le soir (il est aussi sédatif).
Le trèfle rouge (Trifolium pratense) apporte quatre isoflavones (génistéine, daidzéine, formononétine, biochanine A) avec un profil très complet. Il est particulièrement intéressant en pré-ménopause : une méta-analyse de 2021 publiée dans Nutrients, portant sur 12 essais cliniques randomisés, a montré une réduction significative des bouffées de chaleur quotidiennes chez les femmes recevant au moins 80 mg d’isoflavones par jour pendant 12 semaines2. La graine de lin moulue (1 cuillère à soupe par jour), riche en lignanes, complète admirablement, en apportant en prime des oméga-3 et des fibres pour le transit.
Les adaptogènes : nourrir l’axe hypothalamo-hypophyso-ovarien
Les adaptogènes ne sont pas hormono-mimétiques. Ils nourrissent l’axe HHO en améliorant la résistance au stress et en soutenant la fonction surrénalienne. Une part substantielle des troubles ovariens fonctionnels (cycles anovulatoires, déficit lutéal, aménorrhée hypothalamique) trouve son origine dans une fatigue surrénalienne et un excès chronique de cortisol qui détourne la prégnénolone vers la voie du stress, au détriment de la voie progestérone (le « pregnenolone steal »). Une femme épuisée ne fabrique pas de bons follicules, c’est aussi simple que ça.
La maca (Lepidium meyenii), tubercule des hauts plateaux péruviens, est l’adaptogène féminin par excellence. Elle améliore l’énergie, la libido, l’humeur, sans contenir de phyto-œstrogènes. Un essai croisé randomisé en double aveugle conduit par Brooks, Stojanovska et leurs collaborateurs (Menopause, 2008) a montré qu’une dose de 3,5 g de poudre de maca par jour pendant six semaines réduisait significativement les symptômes psychologiques (anxiété, dépression) et la dysfonction sexuelle chez des femmes postménopausées, sans modification des taux d’œstrogènes ou d’androgènes circulants3. Posologie : 2 à 3 g de poudre par jour, intégrés dans un smoothie ou un yaourt, idéalement de J5 à J14.
La schisandra (Schisandra chinensis) est l’adaptogène hépato-protecteur. Elle soutient les phases I et II de détoxification hépatique des œstrogènes (deux mécanismes que je détaille plus bas), tout en améliorant l’endurance et la concentration. 1 g d’extrait sec par jour.
L’ashwagandha (Withania somnifera) régule le cortisol et soutient la thyroïde, deux glandes intimement connectées à la fonction ovarienne. Dans un essai randomisé en double aveugle contre placebo publié en 2019 dans Medicine, Lopresti et son équipe ont mesuré une réduction significative du cortisol matinal et des scores de stress perçu chez des adultes traités pendant 60 jours par 240 mg d’extrait standardisé d’ashwagandha4. Posologie usuelle : 300 à 600 mg par jour d’extrait standardisé (KSM-66 ou Sensoril).
Le drainage hépatique : la clé oubliée
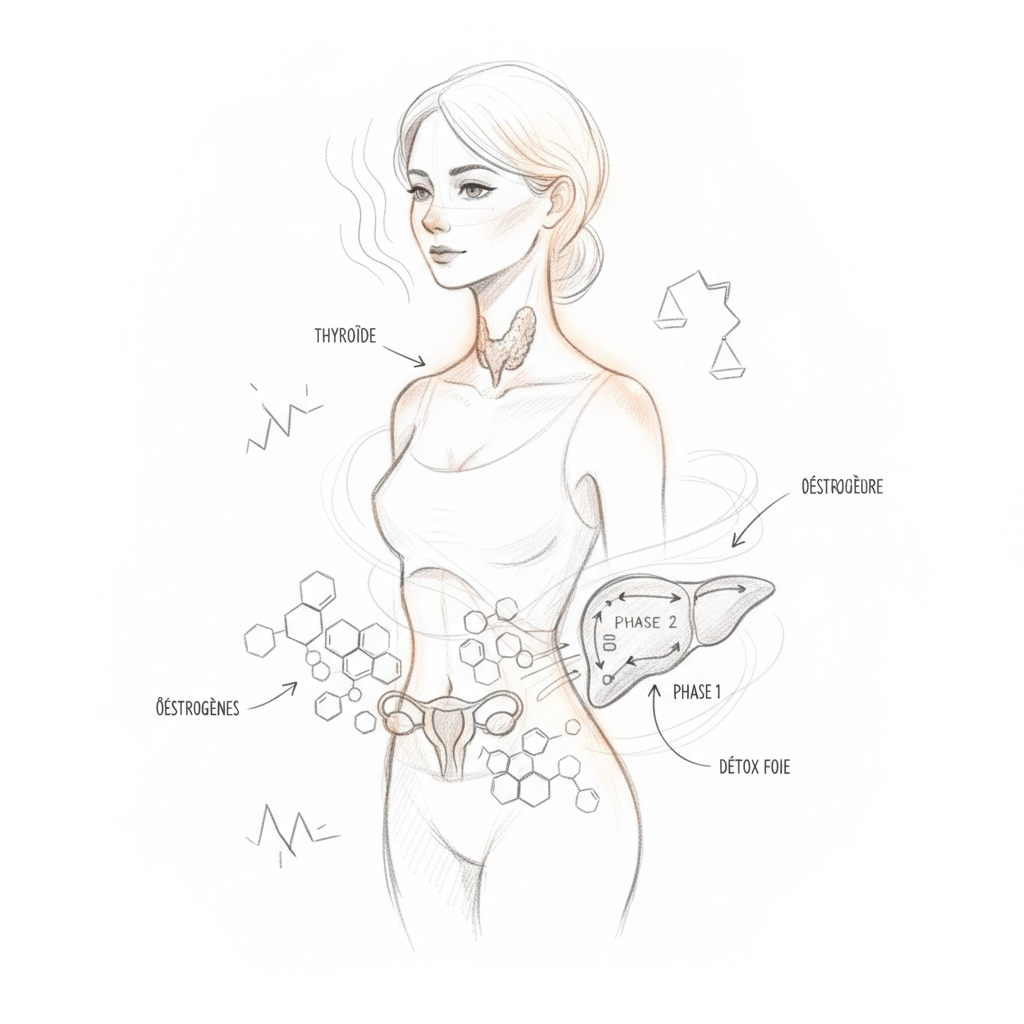
Le foie est le chef d’orchestre de l’équilibre hormonal féminin. Toutes les hormones stéroïdes (œstrogènes inclus) sont métabolisées par lui en deux phases : hydroxylation (phase I, par le cytochrome P450) puis conjugaison (phase II, par méthylation, sulfatation ou glucuronidation). Si ces phases sont déficientes, les œstrogènes recirculent, s’accumulent et créent le terrain de la dominance œstrogénique. C’est mécanique.
Le chardon-Marie (Silybum marianum), grâce à sa silymarine, protège et régénère les hépatocytes. 200 à 400 mg d’extrait standardisé à 80 % de silymarine, deux fois par jour, sur tout le mois ou en cures de trois semaines. Le romarin (Rosmarinus officinalis), riche en acide carnosique, stimule la phase II hépatique et possède une action choleretique douce. Une infusion de 2 g de feuilles par tasse, deux fois par jour, est l’un des gestes les plus simples et les plus efficaces qu’une femme puisse poser pour son terrain.
Le desmodium (Desmodium adscendens) est plus spécifique : il protège l’hépatocyte contre les agressions toxiques (médicaments, alcool, stress oxydatif). Il est très utile chez les femmes traitées par contraception hormonale ou par traitement hormonal substitutif. 30 mL de décoction concentrée le matin, en cure de 3 semaines.
Les bourgeons (gemmothérapie) de phase folliculaire
La gemmothérapie utilise les tissus embryonnaires de la plante (bourgeons, jeunes pousses, radicelles), riches en méristèmes, hormones végétales et facteurs de croissance. Trois bourgeons sont précieux en phase folliculaire.
Le bourgeon de pommier (Malus communis) est l’œstrogène-like le plus doux de la gemmothérapie. Il régule l’axe HHO chez la femme jeune ou en pré-ménopause, à raison de 5 à 15 gouttes par jour, de J5 à J14. Le bourgeon de framboisier (Rubus idaeus) est probablement le plus important de toute la gemmothérapie féminine : il régule à la fois la FSH, la LH et l’axe ovarien, dans un sens ou dans l’autre selon ce que demande le terrain. Il est utile dans tous les troubles du cycle, sans exception. 5 à 10 gouttes par jour, en continu sur 3 cycles. Le bourgeon d’airelle (Vaccinium vitis idaea) est plus spécifique de la pré-ménopause et de la sphère utérine, mais peut être utilisé dès la quarantaine.
Phase lutéale (J14 à J28) : calmer, soutenir la progestérone, drainer la stase
La phase lutéale est celle où se manifestent la majorité des symptômes du syndrome prémenstruel. Tension mammaire, irritabilité, ballonnements, rétention d’eau, fringales, troubles du sommeil, anxiété. Ces signes ne sont pas une fatalité féminine. Ils signent presque toujours un déficit relatif de progestérone, lié soit à une ovulation de mauvaise qualité, soit à un corps jaune fragile, soit à une dominance œstrogénique qui masque l’effet de la progestérone produite.
Les plantes progestérone-like
Aucune plante ne contient de progestérone bio-identique (la progestérone naturelle est synthétisée à partir du diosgénine de l’igname sauvage, mais en laboratoire, pas dans le corps). En revanche, certaines plantes stimulent l’axe hypothalamo-hypophysaire ou modulent les récepteurs à la progestérone. On les appelle progestérone-like par commodité.
Le gattilier (Vitex agnus-castus) est la star de la phase lutéale. Il agit sur l’hypophyse en augmentant la sécrétion de LH et en abaissant la prolactine, ce qui soutient la production de progestérone par le corps jaune. La preuve clinique la plus solide reste l’essai randomisé contrôlé contre placebo de Schellenberg, publié dans le British Medical Journal en 2001, mené sur 170 femmes pendant trois cycles : amélioration significative de l’irritabilité, de la dysphorie, de la tension mammaire et des céphalées prémenstruelles dans le groupe Vitex5. Une revue systématique ultérieure de Van Die et son équipe (Planta Medica, 2013) a confirmé ces résultats sur l’ensemble des essais disponibles dans le syndrome prémenstruel et les troubles du cycle6. Posologie : 40 gouttes d’extrait fluide standardisé le matin, de J15 à J28, sur trois cycles minimum. Premier effet ressenti vers le deuxième cycle.
L’alchémille (Alchemilla vulgaris) tonifie l’utérus et raccourcit légèrement la phase lutéale chez les femmes ayant des cycles trop longs. Elle est précieuse en cas de spotting prémenstruel, signe quasi pathognomonique de déficit lutéal. 30 gouttes de teinture mère deux fois par jour, de J15 aux règles. L’achillée millefeuille (Achillea millefolium) régule également la phase lutéale, avec une action anti-spasmodique utérine appréciable. En infusion (2 g de fleurs par tasse) ou en teinture, elle est l’une des plus polyvalentes de la pharmacopée féminine.
Le drainage veineux et lymphatique
La progestérone, si elle est insuffisante, ne contre-balance pas l’effet vasodilatateur des œstrogènes en deuxième partie de cycle. Résultat : stase veineuse pelvienne, jambes lourdes, hémorroïdes cycliques, congestion mammaire. Trois plantes sont reines.
La vigne rouge (Vitis vinifera), riche en oligo-proanthocyanidines, tonifie le réseau veineux et améliore la microcirculation. 300 à 500 mg d’extrait sec par jour, de J15 à J28. Le marronnier d’Inde (Aesculus hippocastanum), grâce à l’escine, est plus puissant : la revue Cochrane de Pittler et Ernst (2012), portant sur dix-sept essais randomisés, conclut à une réduction significative de la douleur, de l’œdème et du prurit dans l’insuffisance veineuse chronique sous extrait de graine standardisé7. 600 mg par jour pendant deux semaines suffisent généralement à réduire visiblement la lourdeur des jambes et la tension pelvienne en seconde partie de cycle. L’hamamélis (Hamamelis virginiana), enfin, est un tonique veineux et anti-inflammatoire intéressant en cas de petits saignements anormaux ou d’hémorroïdes.
Le système nerveux : où se joue 80 % du syndrome prémenstruel
Le syndrome prémenstruel est, en réalité, un trouble neurochimique autant qu’hormonal. La chute de progestérone et de son métabolite GABAergique (l’alloprégnanolone) prive le cerveau de son frein neurologique principal. C’est ce qui explique l’irritabilité, l’anxiété, les troubles du sommeil et l’hypersensibilité émotionnelle de la phase prémenstruelle.
La mélisse (Melissa officinalis) est un anxiolytique doux, antispasmodique digestif et utérin, et somnifère léger. 2 g de feuilles fraîches en infusion deux à trois fois par jour, ou 30 gouttes de teinture mère. La passiflore (Passiflora incarnata) agit sur les récepteurs GABA-A, exactement comme les benzodiazépines, mais sans dépendance ni accoutumance. Un essai randomisé en double aveugle d’Akhondzadeh (Journal of Clinical Pharmacy and Therapeutics, 2001) a comparé un extrait de passiflore à l’oxazépam dans le traitement de l’anxiété généralisée : efficacité équivalente sur les symptômes anxieux après quatre semaines, avec un profil de tolérance supérieur (moins de troubles attentionnels et de somnolence diurne)8. 300 mg d’extrait sec le soir, ou 50 gouttes de teinture mère.
Le millepertuis (Hypericum perforatum) est le grand antidépresseur naturel des troubles affectifs prémenstruels (forme sévère du SPM, le PMDD). Il agit sur la sérotonine, la dopamine et la noradrénaline. Attention majeure : il est contre-indiqué avec les antidépresseurs ISRS, la pilule contraceptive (qu’il déactive partiellement par induction du cytochrome P450), les anticoagulants et de nombreux autres médicaments. À utiliser uniquement en l’absence de tout traitement, sous suivi. 600 à 900 mg par jour d’extrait standardisé à 0,3 % d’hypéricine. La valériane (Valeriana officinalis) clôt le tableau, pour les troubles du sommeil prémenstruels : 400 mg d’extrait sec une heure avant le coucher.
Les anti-inflammatoires utérins
La douleur prémenstruelle et menstruelle est médiée par les prostaglandines PGE2 et PGF2-alpha, dont la synthèse explose juste avant les règles sous l’effet de la chute de progestérone. Plusieurs plantes inhibent cette voie inflammatoire.
La reine des prés (Filipendula ulmaria), véritable aspirine végétale (riche en salicylés), inhibe la cyclo-oxygénase. 2 g de sommités fleuries en infusion, deux à trois fois par jour, de J22 jusqu’aux règles. La viorne obier (Viburnum opulus) est un antispasmodique utérin spécifique : c’est la plante des dysménorrhées spasmodiques par excellence. 30 gouttes de teinture mère trois à quatre fois par jour pendant la crise. L’ortie piquante (Urtica dioica), en racine ou en feuille, est un reminéralisant et anti-inflammatoire général qui soutient le terrain sur tout le mois, à raison de 2 g de feuilles en infusion par jour.
Mode d’emploi : le schéma type sur trois cycles
L’erreur la plus fréquente, c’est de tout mélanger en même temps. Une bonne phytothérapie cyclique se construit avec sobriété : maximum trois plantes par phase, idéalement deux. Sinon, tu te disperses, tu masques les effets, et tu ne sais plus ce qui marche.
Voici un schéma de base, à adapter selon le terrain. De J1 à J5 (les règles), tu laisses faire. Pas de plantes phyto-actives, on respecte le repos. Tisane d’ortie pour reminéraliser, c’est tout. De J5 à J14, tu introduis le drainage hépatique (romarin et chardon-Marie), le bourgeon de framboisier (10 gouttes le matin) et un adaptogène (maca 2 g par jour). Si dominance œstrogénique forte, ajoute la sauge sclarée. De J15 à J21, tu bascules sur le gattilier (40 gouttes le matin) et l’alchémille (30 gouttes deux fois par jour). Tu maintiens le bourgeon de framboisier en continu. De J22 à J28, tu ajoutes la mélisse ou la passiflore le soir si troubles du sommeil et de l’humeur, plus la reine des prés ou la viorne dès que les premières douleurs apparaissent.
Ce protocole tourne sur trois cycles complets. Tu fais ensuite un bilan : qu’est-ce qui a changé, qu’est-ce qui reste. Tu ajustes. Et tu peux faire une pause d’un cycle, pour observer ce qui tient sans plantes. C’est souvent à ce moment-là qu’on voit ce qui a vraiment été régulé en profondeur.
Cas particuliers : SOPK, endométriose, aménorrhée, préménopause
Le syndrome des ovaires polykystiques (SOPK) demande une approche spécifique. La logique cyclique classique ne s’applique pas telle quelle, parce que la femme SOPK n’ovule pas, ou très peu. La priorité va à la régulation insulinique (cannelle, berbérine), à la maca (1500 mg par jour pendant 3 mois) pour relancer l’ovulation, et au gattilier en continu (pas en cyclique) pour rééquilibrer LH et FSH. Pour le détail, je renvoie à mon article dédié sur le SOPK : causes et solutions naturelles.
L’endométriose appelle un travail de fond anti-inflammatoire et anti-œstrogénique. Le drainage hépatique est central, ainsi que les oméga-3 EPA à fortes doses (3 g par jour). Le gattilier est utile, l’alchémille aussi, mais l’approche doit toujours s’inscrire dans une stratégie globale couvrant alimentation, foie, intestin, stress. Voir l’article complet sur l’endométriose : causes et solutions.
L’aménorrhée hypothalamique, fréquente chez les femmes sportives ou ayant eu des restrictions alimentaires, ne se traite pas avec des phyto-œstrogènes. La priorité absolue est la reprise de poids et la réintroduction des apports caloriques et lipidiques suffisants. Les plantes ne feront rien si l’organisme est en déficit énergétique. Une fois la base corrigée, on peut introduire le houblon en début de soirée et le bourgeon de framboisier en continu, sur 6 mois.
La préménopause (40 à 50 ans, avant l’arrêt définitif des règles) est l’âge d’or de la phytothérapie cyclique. Les cycles deviennent irréguliers, plus courts puis plus longs, les SPM s’aggravent, l’humeur fluctue. Le protocole de base décrit plus haut fonctionne très bien, en augmentant les phyto-œstrogéniques (sauge, houblon, trèfle rouge en alternance) et en soutenant fortement le foie. C’est aussi le moment de penser à la thyroïde, qui ralentit naturellement à cette période et amplifie tous les déséquilibres hormonaux. Lecture associée : thyroïde, œstrogènes et progestérone.
Précautions, contre-indications, interactions
Cette approche n’est ni anodine ni universelle. Quelques garde-fous sont indispensables.
Grossesse et allaitement : la majorité des plantes citées sont contre-indiquées, sauf l’ortie et l’alchémille (sur avis professionnel uniquement). En cas de désir de grossesse, on arrête tout au moment de l’ovulation présumée.
Cancers hormono-dépendants (sein, utérus, ovaire) : toutes les plantes phyto-œstrogéniques sont strictement proscrites. La maca, le chardon-Marie, le romarin, le desmodium et l’ashwagandha restent envisageables sous suivi médical.
Interactions médicamenteuses : le millepertuis est l’une des plantes les plus dangereuses en interaction (anti-VIH, anticoagulants, antidépresseurs, contraceptifs oraux, immunosuppresseurs). Le gattilier ne se mélange pas avec les agonistes dopaminergiques. L’ashwagandha peut majorer l’effet des sédatifs et des anxiolytiques. En cas de doute, on consulte.
Quand voir un médecin : règles abondantes nouvelles ou s’aggravant, saignements en dehors des règles, douleurs invalidantes ne cédant à rien, aménorrhée de plus de 3 mois sans grossesse, fatigue extrême, suspicion de pathologie organique (fibrome, endométriose, kyste). La phytothérapie n’est pas une médecine de l’urgence, ni un substitut au diagnostic médical.
La femme cyclique, terrain de toute la naturopathie féminine
Les plantes ne font rien sans le terrain. Si tu manges mal, si tu dors quatre heures par nuit, si ton foie est saturé par dix années de pilule et de mauvaise alimentation, aucune teinture mère, aussi pure soit-elle, ne te sortira durablement de tes troubles. La phytothérapie cyclique est un accélérateur, pas un fondement. Le fondement, c’est l’assiette, le sommeil, la gestion du stress, le mouvement.
Mais une fois le terrain travaillé, les plantes deviennent des alliées d’une finesse rare. Elles parlent au corps dans la langue qu’il comprend, celle du règne végétal qui nous a co-évolué pendant trois millions d’années. Comme l’écrivait Carton, « la plante guérit par parenté ». Cette parenté, le cycle féminin l’a particulièrement reconnue, sans doute parce que la femme, plus que l’homme, vit dans le rythme. Apprends à lire ton cycle, et tu sauras quelle plante t’appelle, à quel moment.
C’est le début d’une autre forme de médecine. Une médecine de l’écoute, de la patience, du temps long. La médecine du vivant.
À lire aussi
- Règles douloureuses : les vraies causes et solutions naturelles
- Endométriose : causes et solutions naturelles
- SOPK : causes profondes et solutions naturelles
- Thyroïde, œstrogènes et progestérone : l’équilibre féminin
- Symptothermie : la méthode naturelle pour comprendre ton cycle
Question pour les commentaires
As-tu déjà testé une cure cyclique avec gattilier ou sauge sclarée ? Quelle plante t’a le plus aidée, et à quel moment du cycle l’as-tu prise ?
Références
Études cliniques (PubMed)
Ouvrages de référence
Footnotes
-
Milligan SR, Kalita JC, Heyerick A, Rong H, De Cooman L, De Keukeleire D. Identification of a potent phytoestrogen in hops (Humulus lupulus L.) and beer. Journal of Clinical Endocrinology and Metabolism, 1999, 84(6) : 2249-2252. PMID : 10372741. DOI : 10.1210/jcem.84.6.5887. ↩
-
Kanadys W, Barańska A, Błaszczuk A, Polz-Dacewicz M, Drop B, Kanecki K, Malm M. Evaluation of clinical meaningfulness of red clover (Trifolium pratense L.) extract to relieve hot flushes and menopausal symptoms in peri- and post-menopausal women : a systematic review and meta-analysis of randomized controlled trials. Nutrients, 2021, 13(4) : 1258. PMID : 33920485. DOI : 10.3390/nu13041258. ↩
-
Brooks NA, Wilcox G, Walker KZ, Ashton JF, Cox MB, Stojanovska L. Beneficial effects of Lepidium meyenii (Maca) on psychological symptoms and measures of sexual dysfunction in postmenopausal women are not related to estrogen or androgen content. Menopause, 2008, 15(6) : 1157-1162. PMID : 18784609. DOI : 10.1097/gme.0b013e3181732953. ↩
-
Lopresti AL, Smith SJ, Malvi H, Kodgule R. An investigation into the stress-relieving and pharmacological actions of an ashwagandha (Withania somnifera) extract : a randomized, double-blind, placebo-controlled study. Medicine (Baltimore), 2019, 98(37) : e17186. PMID : 31517876. DOI : 10.1097/MD.0000000000017186. ↩
-
Schellenberg R. Treatment for the premenstrual syndrome with agnus castus fruit extract : prospective, randomised, placebo controlled study. BMJ, 2001, 322(7279) : 134-137. PMID : 11159568. DOI : 10.1136/bmj.322.7279.134. ↩
-
Van Die MD, Burger HG, Teede HJ, Bone KM. Vitex agnus-castus extracts for female reproductive disorders : a systematic review of clinical trials. Planta Medica, 2013, 79(7) : 562-575. PMID : 23136064. DOI : 10.1055/s-0032-1327831. ↩
-
Pittler MH, Ernst E. Horse chestnut seed extract for chronic venous insufficiency. Cochrane Database of Systematic Reviews, 2012, 11 : CD003230. PMID : 23152216. DOI : 10.1002/14651858.CD003230.pub4. ↩
-
Akhondzadeh S, Naghavi HR, Vazirian M, Shayeganpour A, Rashidi H, Khani M. Passionflower in the treatment of generalized anxiety : a pilot double-blind randomized controlled trial with oxazepam. Journal of Clinical Pharmacy and Therapeutics, 2001, 26(5) : 363-367. PMID : 11679026. DOI : 10.1046/j.1365-2710.2001.00367.x. ↩

Laisser un commentaire
Sois le premier à commenter cet article.