Et si ta thyroïde ne manquait pas de médicaments, mais simplement de cofacteurs nutritionnels ? Après plus de 300 consultations thyroïdiennes en cabinet, je partage ce que j’observe au quotidien, et ce que la médecine conventionnelle rate systématiquement.
Ta thyroïde va bien… vraiment ?
Tu es fatigué. Frileux. Tu prends du poids sans raison. Ton médecin dose la TSH, la trouve « dans les normes » et conclut que tout va bien. Sauf que non. L’hypothyroïdie est un symptôme, pas un diagnostic. Ce scénario, je le vis chaque semaine en consultation. La personne en face de moi sait que quelque chose ne tourne pas rond, mais son bilan dit le contraire. Et là, c’est le début d’une errance médicale qui peut durer des années.
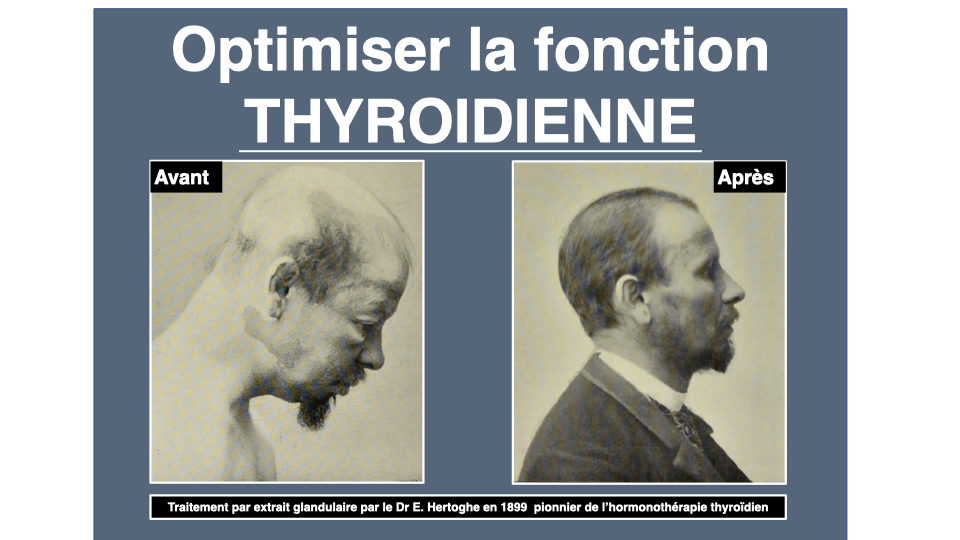
Le Dr Eugène Hertoghe décrivait déjà ce tableau en 1899. Il l’appelait le myxœdème fruste. Plus d’un siècle plus tard, son arrière-petit-fils, le Dr Thierry Hertoghe, continue de marteler le même message dans ses ouvrages et à la clinique Hertoghe de Bruxelles. Quant au Dr Benoît Claeys, il écrit dans En finir avec l’hypothyroïdie que les normes de laboratoire ne servent qu’à écarter la pathologie franche, pas à définir la santé optimale. La TSH optimale ? Inférieure à 1,5 mU/L selon la biochimiste Guénaëlle Abéguilé. Pas les 0,4-4,0 que ton labo affiche comme une vérité absolue.
« Toute maladie est une échéance et non un accident ; la maladie est préparée de longue date par des fautes d’hygiène. » Dr V. Pache
Le problème de fond ? La médecine réduit trop souvent la thyroïde à un chiffre. TSH + T4 libre, circulez. Or la production, et surtout la conversion des hormones thyroïdiennes, dépend de cofacteurs nutritionnels précis. Pas de cofacteurs, pas de conversion. C’est aussi simple que ça.
Ce que tes symptômes racontent
Le Dr Hertoghe a cartographié la sémiologie de l’hypothyroïdie dans son Textbook avec une précision remarquable. Fatigue chronique dans la quasi-totalité des cas. Frilosité excessive chez 90 % des patients. Bradycardie chez 95 %. Peau sèche et épaissie. Perte du tiers externe du sourcil, ce fameux signe de Hertoghe que j’enseigne dans mes cours et que trop peu de médecins connaissent. Constipation. Prise de poids malgré une alimentation contrôlée. Dépression. Brouillard mental. Chute de cheveux.
Ce que j’observe chez mes clients ? Le profil est toujours le même. Des êtres passant la majorité de leurs journées enfermés à l’intérieur. Manque de soleil. Manque de plein air. Stress chronique. Alimentation cuite, ultra-transformée, souvent émotionnelle. Sommeil de mauvaise qualité. En clair : un terrain oxydé, carencé et stressé. La thyroïde n’est que le révélateur.
Je pense à Nathalie (prénom modifié), 45 ans, venue me consulter l’an dernier. TSH à 3,2 mU/L, « dans les normes » selon son médecin. Mais sa T3 libre était basse à 2,8 pmol/L (l’objectif est supérieur à 5,2 pmol/L selon Cosserat), sa ferritine à 22 ng/mL, son sélénium plasmatique à 65 µg/L, sa 25-OH-D à 18 ng/mL. Son endocrinologue lui avait dit que tout allait bien. Après quatre mois de correction nutritionnelle ciblée, sa T3 libre est remontée à 4,1 pmol/L et ses symptômes ont nettement reculé. Pas de Lévothyrox. Juste les bons cofacteurs, au bon moment.
Ma stratégie thyroïdienne en 4 axes
Dans tous mes BHV (bilans d’hygiène vitale), j’utilise un cadre en quatre axes. Le premier, c’est la brique de base : les nutriments indispensables au fonctionnement thyroïdien. L’iode, la tyrosine, le magnésium, la vitamine D, le fer, le zinc, le cuivre, les vitamines A et E. Sans ces briques, la thyroïde ne peut tout simplement pas synthétiser ses hormones.
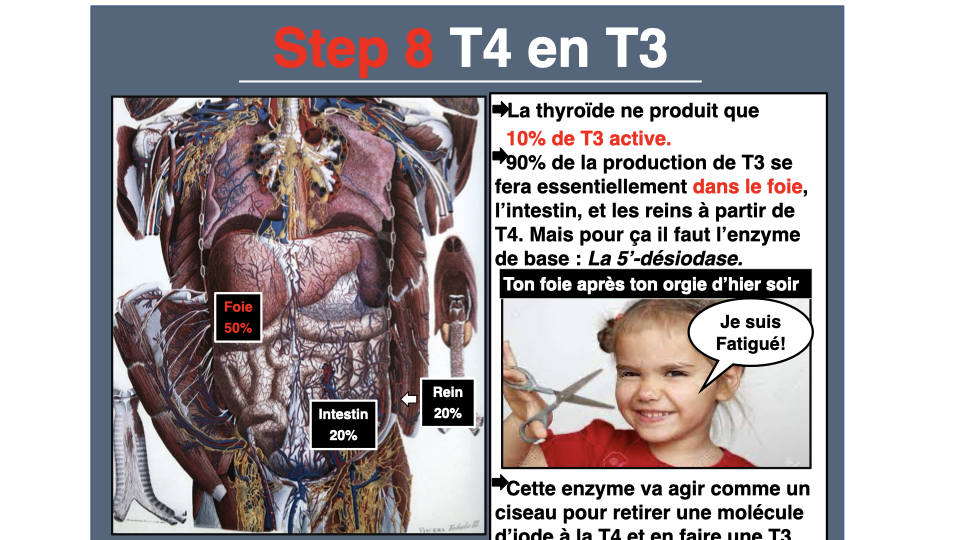
Le deuxième axe, ce sont les cofacteurs de la conversion T4 vers T3. La thyroïde produit essentiellement de la T4 (thyroxine), une pro-hormone relativement inactive. C’est dans le foie et les reins que la T4 se transforme en T3, la forme active, grâce à une enzyme appelée 5’-déiodinase. Et cette enzyme a besoin de sélénium, de fer, de molybdène. Elle a aussi besoin d’un foie en bonne santé et d’un écosystème intestinal fonctionnel. Imagine ça comme une voiture : tu as de l’essence dans le réservoir, mais l’injecteur est grippé.
Le troisième axe concerne la réception cellulaire. Même si la T3 est présente dans le sang, encore faut-il qu’elle pénètre dans les cellules. Pour cela, il faut corriger les carences en vitamine D3, en oméga-3, éliminer les excès de déchets colloïdaux (Salmanoff, dans sa théorie capillaire, parlait de 5 kg de déchets pour un corps de 54 kg), et surtout corriger la mauvaise balance œstrogènes/progestérone. Les œstrogènes en excès augmentent la TBG, la protéine de transport, qui séquestre les hormones thyroïdiennes et les empêche d’agir.
Le quatrième axe, ce sont les facteurs qui nuisent au mécanisme thyroïdien : carences en tout genre, syndrome métabolique, thé/café/produits laitiers/cigarette/gluten (qui empêchent la conversion T4 en T3), mauvais gène DIO2 (le Dr Georges Mouton a montré sur 1 704 patients que 13,4 % sont homozygotes variants), empoisonnement aux métaux lourds ou au fluor.
Les 7 nutriments dont dépend ta thyroïde
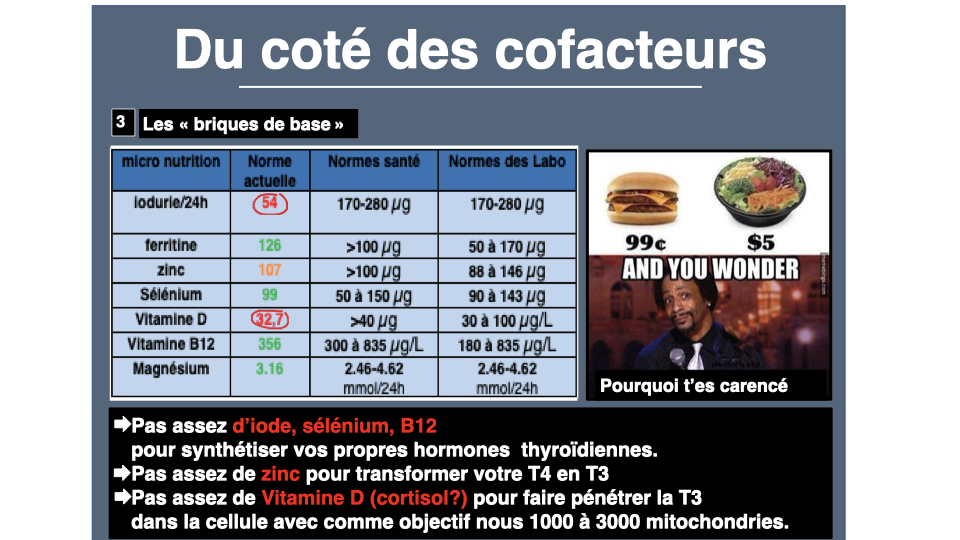
Le sélénium d’abord. La thyroïde est le tissu qui possède la teneur en sélénium la plus élevée de tout l’organisme, par gramme de tissu1. Le sélénoprotéome humain est codé par 25 gènes2 : glutathion peroxydases, superoxyde dismutase, thiorédoxine réductase. Ces enzymes protègent la thyroïde du stress oxydatif généré par sa propre activité (la production de H₂O₂ est nécessaire à la synthèse hormonale). En supplémentation, la sélénométhionine à 100-200 µg par jour reste la référence, surtout en cas de thyroïdite auto-immune3.
Le zinc intervient dans plus de 300 réactions enzymatiques. Le Pr Jean Lederer de l’Université de Louvain et le Dr Benoît Claeys ont décrit en détail le lien zinc-thyroïde. Selon Claeys, plus de 90 % des patients en consultation présentent une carence nette en zinc. Le zinc est indispensable à la synthèse des hormones thyroïdiennes ET à la conversion T4 en T34. Une carence en zinc signifie que la T3 ne pénètre pas dans les cellules. Pire : supplémenter en T3 chez un patient carencé en zinc peut provoquer des palpitations cardiaques, car le cœur est plus sensible à la T3 que les autres tissus. Claeys va jusqu’à écrire que la majorité des échecs de traitement par hormones thyroïdiennes résulte d’une carence en zinc. Tu peux évaluer ton statut avec le questionnaire carence en zinc.
Le fer, même combat. La thyroperoxydase (TPO) est une enzyme à fer5. Sans fer suffisant, la synthèse hormonale patine6. Mais le fer libre est pro-oxydant (réaction de Fenton). On ne supplée jamais à l’aveugle. Toujours doser la ferritine avant, et viser entre 50 et 80 ng/mL. Tu peux évaluer tes signes de carence avec le questionnaire fer.
L’iode, le carburant fondamental. La T4 contient quatre atomes d’iode, la T3 en contient trois. La thyroïde humaine en contient 12 à 16 mg. Le Dr Didier Cosserat recommande 150 microgrammes par jour pour l’adulte, 200-250 pour la femme enceinte. Un complément d’iode de qualité ou des algues marines (wakamé, nori, kelp) couvrent ces besoins. Le sel marin et le sel de l’Himalaya ne contiennent que des traces, contrairement à la croyance populaire. Mais attention : dans les cas de thyroïdite auto-immune, l’excès d’iode peut aggraver le mécanisme auto-immun chez les patients Hashimoto. J’ai consacré un article complet à la question de l’iode et de l’auto-immunité thyroïdienne. La clé, c’est la balance oxydative : il faut d’abord corriger le statut en sélénium, vitamines A, D, E et K2 avant de supplémenter en iode. L’iode a un partenaire indissociable : la L-tyrosine, acide aminé précurseur direct des hormones thyroïdiennes, et aussi de la dopamine. Ce qui explique pourquoi tant d’hypothyroïdiens manquent aussi de motivation et d’élan.
La vitamine D. Environ 80 % des adultes français présentent une insuffisance (étude ENNS, Vernay et al., 2012). Or la thyroïdite d’Hashimoto, première cause d’hypothyroïdie en France, est une maladie auto-immune. Et la vitamine D est précurseur du glutathion, notre principal antioxydant endogène. Vise un taux de 25-OH-D supérieur à 60 ng/mL, bien au-dessus du « vous êtes dans les normes » habituel. 2 000 à 4 000 UI par jour de vitamine D3. Tu peux évaluer ta carence avec le questionnaire vitamine D.
Et le magnésium, cofacteur universel, intervient dans la conversion T4 vers T3, dans la sensibilité des récepteurs thyroïdiens et dans la production d’ATP. La carnitine, souvent oubliée, joue aussi un role cle dans le transport des acides gras vers les mitochondries et l’energie cellulaire des hypothyroidiens. Autant dire : dans tout ce qui fait défaut chez l’hypothyroïdien fatigué et frileux. En magnésium bisglycinate, 300 à 400 mg le soir. Tu peux évaluer ta carence avec le questionnaire magnésium.
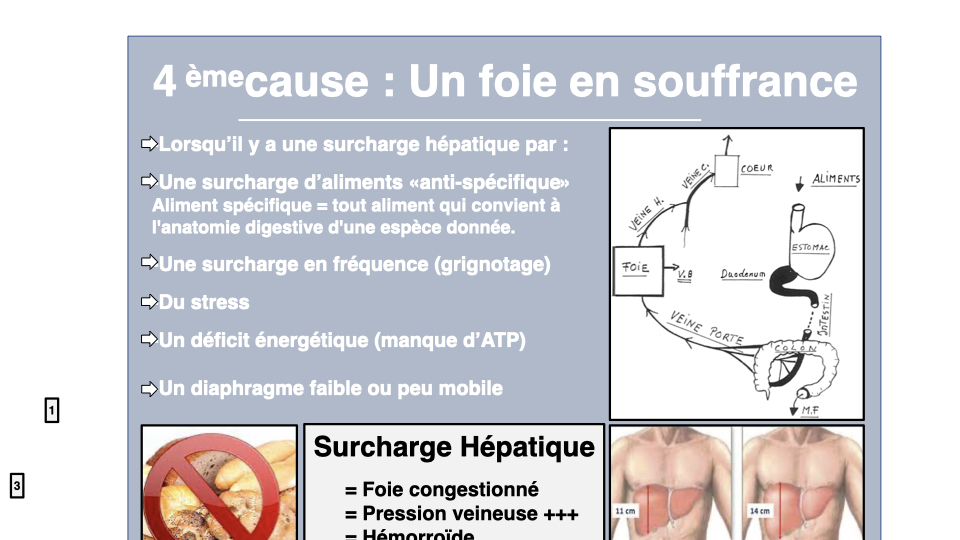
Le foie, organe oublié de la thyroïde
La relation foie-thyroïde est bidirectionnelle. Le foie est le principal site de conversion T4 en T3 via les déiodinases. Il synthétise la TBG, protéine de transport. Il métabolise les œstrogènes en excès qui bloquent la thyroïde. Et il régule le cholestérol via la HMG-CoA réductase, une enzyme directement activée par la T3.
Chez l’hypothyroïdien, cette enzyme tourne au ralenti. Conséquence : le cholestérol LDL s’accumule (réduction de la clairance), la conversion des acides biliaires diminue, la bile se sature et les calculs biliaires se forment. Combien de mes clients se sont vu prescrire des statines pour un cholestérol qui n’était que le reflet d’une thyroïde en souffrance ?
La stéatose hépatique non alcoolique (NAFLD) est également fréquente en hypothyroïdie. Foie gras, syndrome métabolique, résistance à l’insuline : c’est un cercle vicieux où la thyroïde ralentit le foie et le foie ralentit la thyroïde. D’où l’importance d’inclure systématiquement un volet hépatique : dîners cellulosiques deux soirs par semaine (carotte, navet, radis noir, artichaut), décoction gingembre-romarin le matin, soutien en sulforaphane et indole-3-carbinol issus des crucifères. C’est la logique de la cure de désintoxication appliquée au terrain thyroïdien.
Ce qui sabote ta thyroïde au quotidien
Les xénobiotiques méritent qu’on s’y arrête sérieusement. Selon l’EFSA (2013), 101 pesticides sur 287 évalués affectent la thyroïde7. L’inhibition de la synthèse, l’altération du métabolisme, la perturbation du transport : les xénobiotiques attaquent à tous les étages. PCB, dioxines, phtalates, bisphénols, perchlorates et thiocyanates, la liste est longue. Et certains de ces perturbateurs se cachent directement dans tes ustensiles de cuisine.
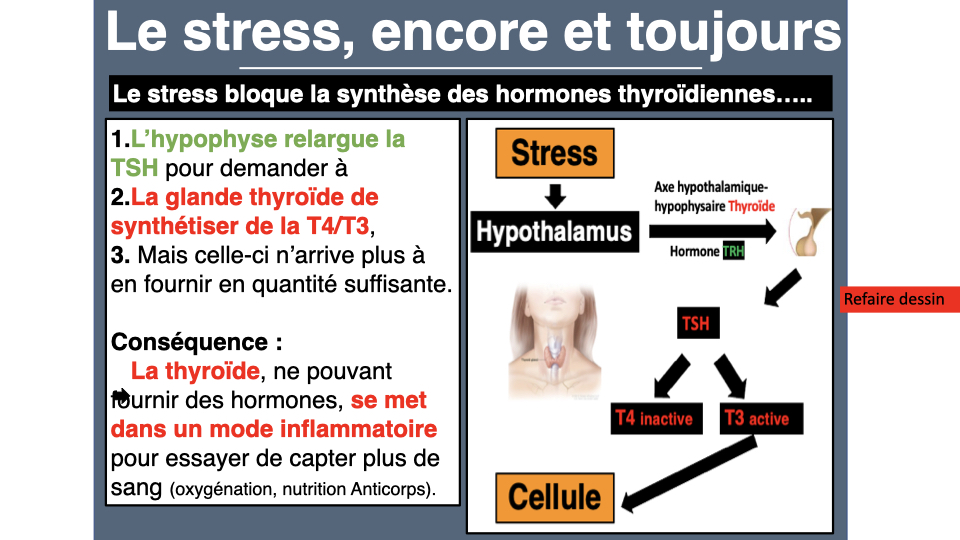
Le stress chronique détourne la prégnénolone vers le cortisol au détriment de la progestérone et des hormones thyroïdiennes. Ce vol de prégnénolone est aussi l’une des causes majeures des troubles du cycle menstruel, où le déficit en progestérone alimente l’hyperoestrogénie relative. L’hypothyroïdie fruste aggrave aussi le SOPK en freinant l’ovulation. La fatigue surrénale est peut-être la cause la plus fréquente d’insuffisance thyroïdienne, comme l’explique le Dr Michael Lam. Si l’on traite la thyroïde AVANT les surrénales, la T3 active se transforme en T3 reverse (inactive). Toujours traiter les surrénales en premier, c’est une règle que j’applique systématiquement.
Le sommeil aussi. Après six jours à dormir 4 heures, la courbe de TSH s’aplatit8. Le manque de sommeil écrase littéralement l’axe thyroïdien. La chronobiologie tryptophane-sérotonine-mélatonine et la luminothérapie matinale jouent un rôle direct dans la transcription T4 en T3.
Le bilan complet à exiger
Le Dr Didier Cosserat recommande un bilan thyroïdien bien au-delà du simple TSH + T4L. Voici ce que je demande systématiquement : T3 libre, T4 libre, T3 reverse, ratio T3 libre/T3 reverse (qui doit être supérieur à 0,015), anticorps anti-TPO et anti-thyroglobuline, iode urinaire, TBG, sélénium, ferritine, zinc, vitamine D, cortisol urinaire, magnésium urinaire. Et dans les cas avancés : homocystéine, folates, CRP ultra-sensible, glutathion total, SOD, GPX pour la balance oxydative.
Tu veux évaluer ta fonction thyroïdienne ? Le questionnaire de Claeys est un bon point de départ. Si tu suspectes un épuisement surrénalien associé, complète avec le test cortisol de Hertoghe.
La température basale buccale au réveil reste un indicateur précieux : en dessous de 36 degrés, il faut suspecter une hypothyroïdie. L’objectif est 36,6 degrés. Chez la femme, la mesure se fait à J2 du cycle (test de Wilson).
Que faire concrètement
« La théorie des contraires d’Hippocrate est le fondement de toute notre pratique : identifier ce qui manque et le combler, identifier ce qui est en excès et le réduire. » Pierre-Valentin Marchesseau
Avant tout comprimé, l’assiette. Algues (wakamé, nori, kombu) pour l’iode. Noix du Brésil pour le sélénium. Huîtres pour le zinc et le fer. Poissons gras pour la vitamine D. Légumes verts à feuilles pour le magnésium. Protéines animales de qualité pour la tyrosine. C’est ce que le Dr Hertoghe appelle l’Optimal Hormone Diet. L’alimentation anti-inflammatoire prend ici tout son sens : nettoyer d’abord, nourrir ensuite.
Si le bilan confirme des déficits, et seulement dans ce cas, complémentation ciblée. Sélénométhionine 100-200 µg/jour en cas de thyroïdite auto-immune. Zinc bisglycinate 15-30 mg avec 2 mg de cuivre. Fer bisglycinate uniquement si ferritine sous 50. Vitamine D3 2 000-4 000 UI/jour pour atteindre 40-60 ng/mL. Magnésium bisglycinate 300-400 mg le soir. L-tyrosine 500-1 000 mg le matin à jeun. Minimum trois à six mois avant de réévaluer.
Et l’hygiène de vie, toujours. La micronutrition sans hygiène de vie, c’est mettre de l’essence premium dans un moteur encrassé. Cohérence cardiaque pour le stress. Sept à huit heures de sommeil, couché avant 23 heures. Trente minutes de lumière naturelle chaque matin. Musculation, qui stimule la conversion T4 en T3 dans le muscle. Et surtout : ne jamais interrompre un traitement par Lévothyrox ou Cynomel sans avis médical. La micronutrition accompagne le terrain. Elle ne remplace pas un diagnostic médical.
Tu as tous, chez toi, une plante dans un pot tentant de survivre tant bien que mal. Quand elle jaunit, tu ne la soignes pas. Tu changes ses conditions. Plus de lumière, plus d’eau, un meilleur terreau. Ta thyroïde, c’est exactement la même chose. Dose, corrige, réévalue. Et surtout, ne néglige jamais le terrain.
Pour la micronutrition thyroïdienne, Sunday Natural propose du sélénium, du zinc, de l’iode naturel et des vitamines B de qualité pharmaceutique (-10% avec le code FRANCOIS10). Un extracteur Hurom prépare les jus verts riches en minéraux thyroïdiens (-20% avec le code francoisbenavente20). Et le tapis de grounding Inalterra réduit l’inflammation qui freine la conversion T4/T3 (-10% avec le code FRANCOISB). Retrouve tous mes partenariats avec les codes promo exclusifs.
Références scientifiques
Si tu veux un accompagnement personnalise, tu peux prendre rendez-vous en consultation.
Pour aller plus loin
- Régime Hertoghe : le protocole alimentaire qui optimise ta thyroïde
- L’hypothyroïdie est un symptôme, pas un diagnostic
- Thyroïde et digestion : le cercle vicieux qu’on ne t’explique pas
- NAC et glutathion : le bouclier que personne ne prescrit
Sources
- Hertoghe, Thierry. The Hormone Handbook. 2e éd. Luxembourg : International Medical Books, 2012.
- Mouton, Georges. Écologie digestive. Marco Pietteur, 2004.
- Salmanoff, Alexandre. Secrets et sagesse du corps. La Table Ronde, 1958.
- Vernay, M. et al. “Vitamin D Status (ENNS).” Urology Annals 4, no. 3 (2012) : 163-172.
« On refait tout être humain avec des aliments, des bains et des exercices. Le reste est utopie. » Pierre-Valentin Marchesseau
Footnotes
-
Ventura M, Melo M, Carrilho F, “Selenium and Thyroid Disease: From Pathophysiology to Treatment,” International Journal of Endocrinology 2017 (2017): 1297658. PMID: 28255299. ↩
-
Kryukov GV, Castellano S, Novoselov SV et al., “Characterization of Mammalian Selenoproteomes,” Science 300, no. 5624 (2003): 1439-1443. PMID: 12775843. ↩
-
Drutel A, Archambeaud F, Caron P, “Selenium and the Thyroid Gland: More Good News for Clinicians,” Clinical Endocrinology 78, no. 2 (2013): 155-164. PMID: 23046013. ↩
-
Nishiyama S, Futagoishi-Suginohara Y, Matsukura M et al., “Zinc Supplementation Alters Thyroid Hormone Metabolism in Disabled Patients with Zinc Deficiency,” Journal of the American College of Nutrition 13, no. 1 (1994): 62-67. PMID: 8157857. ↩
-
Hess SY, Zimmermann MB, Arnold M et al., “Iron Deficiency Anemia Reduces Thyroid Peroxidase Activity in Rats,” Journal of Nutrition 132, no. 7 (2002): 1951-1955. PMID: 12097675. ↩
-
Zimmermann MB, Kohrle J, “The Impact of Iron and Selenium Deficiencies on Iodine and Thyroid Metabolism,” Thyroid 12, no. 10 (2002): 867-878. PMID: 12487769. ↩
-
Leemans M, Couderq S, Demeneix B, Fini JB, “Pesticides With Potential Thyroid Hormone-Disrupting Effects: A Review of Recent Data,” Frontiers in Endocrinology 10 (2019): 743. PMID: 31920955. ↩
-
Spiegel K, Leproult R, Van Cauter E, “Impact of Sleep Debt on Metabolic and Endocrine Function,” Lancet 354, no. 9188 (1999): 1435-1439. PMID: 10543671. ↩












Laisser un commentaire
Sois le premier à commenter cet article.