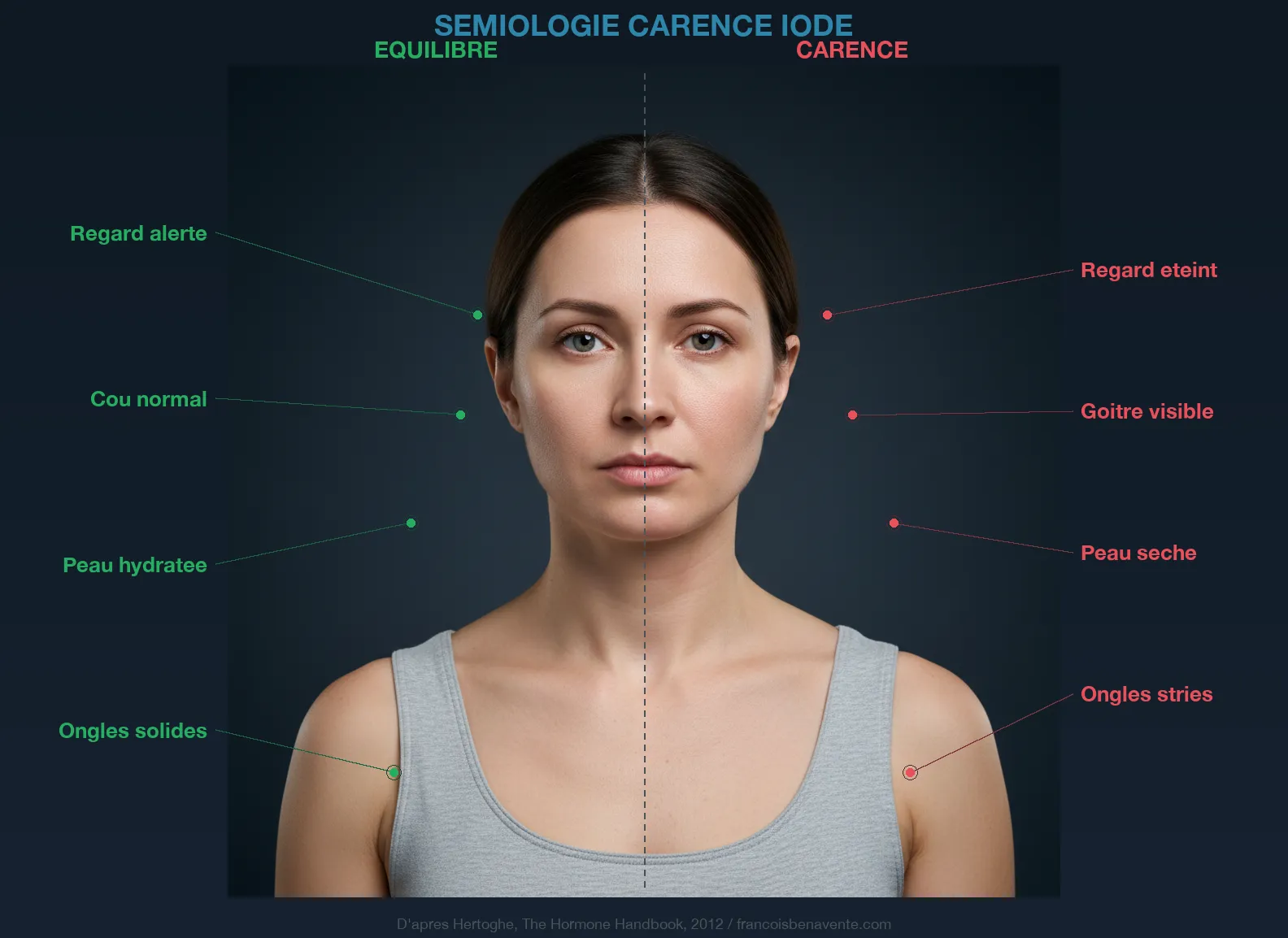
Quand Isabelle m’a consulté la première fois, elle avait une feuille pliée en quatre dans son sac. Dessus, une liste recopiée d’un forum : « Les aliments riches en iode à éviter en cas de Hashimoto. » Plus de poisson. Plus d’algues. Plus de fruits de mer. Son endocrinologue lui avait dit de « faire attention à l’iode » sans lui expliquer pourquoi ni comment. Elle avait donc tout supprimé. Résultat, six mois plus tard, sa thyroïde tournait encore plus au ralenti. Ses anti-TPO n’avaient pas bougé. Et elle avait développé une fatigue si profonde qu’elle ne pouvait plus travailler l’après-midi.
L’iode est peut-être le sujet le plus mal compris de toute la santé thyroïdienne. Trop d’iode, dit-on, aggrave Hashimoto. Pas assez d’iode, et la thyroïde s’éteint. Entre ces deux extrêmes, des millions de patients naviguent à l’aveugle, sans comprendre la nuance fondamentale qui sépare le poison du remède. Car cette nuance existe, et elle tient en un mot : le contexte. L’iode n’est ni un ennemi ni un sauveur. C’est un élément vital dont l’effet dépend entièrement du terrain qui le reçoit.
Si tu veux d’abord comprendre le fonctionnement général de la thyroïde et ses cofacteurs nutritionnels, commence par l’article sur la thyroïde et la micronutrition. Si tu veux comprendre le mécanisme auto-immun de Hashimoto, lis mon article sur les causes oubliées de Hashimoto. Ici, nous allons entrer dans le cœur de la controverse : l’iode, la balance oxydative, et le protocole adapté selon que tu souffres d’une hypothyroïdie simple ou d’une thyroïdite auto-immune.
Pourquoi la thyroïde a besoin d’iode
Ta thyroïde est une petite glande en forme de papillon posée à la base du cou, et c’est le plus gros réservoir d’iode de tout ton organisme. Une thyroïde saine contient entre douze et seize milligrammes d’iode, soit une concentration de 0,5 à 1 milligramme par gramme de tissu. C’est considérable, et ce n’est pas un hasard. L’iode est la matière première indispensable à la fabrication des hormones thyroïdiennes T4 (thyroxine, quatre atomes d’iode) et T3 (triiodothyronine, trois atomes d’iode). Sans iode, pas d’hormones. Sans hormones, pas de métabolisme. C’est aussi simple et aussi vital que ça.
Le mécanisme de synthèse est un ballet biochimique d’une précision remarquable. L’iode alimentaire est capté par un transporteur spécifique (le symporteur sodium-iode, NIS) situé sur la membrane des thyrocytes. À l’intérieur de la cellule, l’iode est oxydé par une enzyme, la thyroperoxydase (TPO), en présence de peroxyde d’hydrogène (H2O2). C’est cette réaction d’oxydation qui permet de fixer l’iode sur la thyroglobuline pour former les précurseurs de T4 et T3. Retiens bien ce point : la production de H2O2 est naturelle et nécessaire. La thyroïde produit volontairement du peroxyde d’hydrogène pour fonctionner. C’est un mécanisme normal, pas un accident. Mais c’est aussi là que tout peut basculer.
Car le H2O2, s’il n’est pas neutralisé après avoir rempli son rôle, devient un agent de destruction cellulaire. C’est un oxydant puissant qui, en excès, endommage les membranes des thyrocytes, provoque des lésions de l’ADN, libère des antigènes intracellulaires et déclenche une réponse inflammatoire. Imagine un feu de cheminée : contrôlé, il réchauffe la maison. Hors de contrôle, il la brûle. L’iode allume le feu. Les antioxydants sont le pare-feu. Et le sélénium est la pièce maîtresse de ce système de protection.
La balance oxydative, clé de tout
Vingt-cinq gènes codent pour le sélénoprotéome humain. Parmi ces sélénoprotéines, plusieurs jouent un rôle direct dans la protection thyroïdienne. Les glutathion peroxydases (GPx), et notamment la GPx3, neutralisent le H2O2 produit pendant la synthèse hormonale. La superoxyde dismutase (SOD), bien que non séléniée elle-même, travaille en synergie avec les sélénoprotéines pour éliminer les radicaux superoxydes. Les thiorédoxine réductases (TrxR) régénèrent les antioxydants intracellulaires et protègent les thyrocytes contre le stress oxydatif. Et les déiodinases (DIO1, DIO2, DIO3), toutes trois des sélénoprotéines, assurent la conversion de la T4 en T3 active.
La thyroïde contient la plus forte concentration de sélénium de tous les organes du corps humain, rapportée au gramme de tissu[^1]. Ce n’est pas un hasard évolutif. C’est une nécessité biologique. La thyroïde concentre le sélénium parce qu’elle en a besoin pour survivre à sa propre activité. Chaque fois qu’elle fabrique des hormones, elle produit du H2O2. Et chaque fois qu’elle produit du H2O2, elle a besoin de sélénium pour le neutraliser. C’est un cycle perpétuel, un équilibre dynamique qui dépend entièrement du statut en sélénium.
Quand cet équilibre se rompt, la catastrophe s’installe. Un apport en iode élevé dans un contexte de carence en sélénium signifie plus de H2O2 produit, mais moins de H2O2 neutralisé. Le stress oxydatif s’emballe. Les thyrocytes sont endommagés. Des fragments de thyroglobuline et de thyroperoxydase se retrouvent dans la circulation sanguine, où le système immunitaire les identifie comme des corps étrangers. Les anticorps anti-TPO et anti-Tg augmentent. Le processus auto-immun s’enclenche ou s’aggrave. C’est exactement le mécanisme que Seignalet décrivait dans sa théorie xénoimmune, sauf qu’ici l’agression initiale ne vient pas de l’intestin mais de l’intérieur même de la thyroïde. J’ai détaillé ce mécanisme auto-immun dans mon article sur Hashimoto.
Voilà pourquoi l’iode « aggrave » Hashimoto. Ce n’est pas l’iode elle-même qui est toxique, c’est l’iode sans sélénium. C’est l’iode sans le pare-feu. Et la règle qui en découle est d’une simplicité désarmante : sélénium d’abord, iode ensuite. Jamais l’inverse.
Le paradoxe japonais
Si l’iode était vraiment l’ennemi de la thyroïde auto-immune, le Japon devrait être le pays le plus touché au monde par Hashimoto. Les Japonais consomment entre 5 et 13,8 milligrammes d’iode par jour, soit trente à quatre-vingt-dix fois les apports recommandés en France (150 microgrammes). Les algues wakamé, kombu, nori font partie de leur alimentation quotidienne. L’iode est partout, dans les soupes, les salades, les bouillons, les condiments.
Et pourtant, les pathologies thyroïdiennes auto-immunes sont historiquement rares au Japon. Comment est-ce possible ? La réponse se trouve encore une fois dans la balance oxydative. L’alimentation japonaise traditionnelle est naturellement riche en sélénium (poissons, fruits de mer, riz cultivé sur des sols volcaniques), en antioxydants (thé vert, curcuma, gingembre, wasabi, légumes lactofermentés) et en acides gras oméga-3 (poisson cru, algues). Les Japonais ne consomment pas juste de l’iode. Ils consomment de l’iode dans un environnement nutritionnel qui protège leur thyroïde du stress oxydatif.
Mais il y a un détail supplémentaire qui rend ce paradoxe encore plus instructif. Dans les zones du Japon où la consommation d’iode est la plus élevée, les études ont montré que certains patients Hashimoto voyaient leurs anticorps revenir à la normale simplement en réduisant leurs apports en iode. Pas en les supprimant. En les réduisant. Ce qui confirme que le problème n’est pas la présence d’iode mais son excès relatif par rapport aux capacités antioxydantes du terrain.
Ce paradoxe japonais éclaire aussi l’autre versant du problème. Dans les régions du monde où l’iode est rare, Hashimoto est paradoxalement peu fréquent. C’est logique : sans iode, la thyroïde produit peu de H2O2, donc peu de stress oxydatif, donc peu de destruction auto-immune. Mais sans iode, la thyroïde ne fonctionne pas. Le goitre endémique, le crétinisme, l’hypothyroïdie sévère sont les conséquences de la carence iodée. On évite Hashimoto, mais on paie le prix d’une autre manière.
C’est toute la subtilité de la question : il ne s’agit pas de choisir entre iode et pas d’iode. Il s’agit de trouver la dose juste dans le contexte juste. Et ce contexte, c’est le terrain antioxydant de chaque individu.
L’effet Wolff-Chaikoff, ton mécanisme de sécurité
La thyroïde n’est pas sans défense face à un excès d’iode. Elle possède un mécanisme d’autorégulation découvert en 1948 par les docteurs Wolff et Chaikoff, et qui porte leur nom. Quand l’apport en iode dépasse un certain seuil, la thyroïde bloque temporairement la synthèse hormonale. C’est un frein de secours, un système de protection intégré qui empêche la surproduction de H2O2 et, par extension, le stress oxydatif.
Chez une personne dont la thyroïde est saine, cet effet est transitoire. En vingt-quatre à quarante-huit heures, la thyroïde « s’échappe » de l’effet Wolff-Chaikoff, reprend sa synthèse hormonale et s’adapte au nouvel apport d’iode. C’est ce qui permet aux Japonais de tolérer des doses massives sans problème : leur thyroïde sait s’adapter parce qu’elle est exposée régulièrement et progressivement depuis l’enfance.
Mais chez un patient Hashimoto, la donne change. Une thyroïde déjà abîmée par le processus auto-immun, dont une partie des thyrocytes est détruite ou infiltrée par des lymphocytes, ne possède plus la même capacité d’adaptation. L’effet Wolff-Chaikoff peut rester bloqué, entraînant un arrêt prolongé de la synthèse hormonale et une aggravation de l’hypothyroïdie. C’est pourquoi les patients Hashimoto réagissent souvent mal à une supplémentation brutale en iode : leur thyroïde n’a plus les ressources pour s’en protéger ni pour s’adapter.
Les études épidémiologiques confirment ce mécanisme. En Grèce, après une campagne de supplémentation en iode dans la population générale, les chercheurs ont observé une augmentation significative des anticorps antithyroïdiens. En Argentine, l’introduction de sel iodé a été suivie d’une augmentation de l’infiltration lymphoïde thyroïdienne dans les biopsies. En Amérique du Nord, où la consommation d’iode est élevée (sel iodé, pain, produits laitiers), la prévalence de Hashimoto ne cesse d’augmenter. Ces observations ne prouvent pas que l’iode cause Hashimoto, mais elles confirment qu’une supplémentation mal préparée peut réveiller ou aggraver un terrain auto-immun latent.
Pour comprendre pourquoi l’hypothyroïdie est un symptôme et non un diagnostic final, et pourquoi il faut toujours chercher la cause en amont, je t’invite à lire cet article fondamental.
Les antioxydants, tes alliés indispensables
Si le sélénium est la pièce maîtresse du système antioxydant thyroïdien, il ne travaille pas seul. Plusieurs vitamines et micronutriments participent à la protection de la thyroïde contre le stress oxydatif, et leur rôle mérite d’être détaillé.
La vitamine A joue un rôle trop souvent ignoré dans l’auto-immunité. Un statut bas en vitamine A entraîne une diminution de l’interleukine-10 (IL-10), une cytokine anti-inflammatoire fondamentale dans la régulation des maladies auto-immunes. L’IL-10 est le frein naturel de la réponse immunitaire, celui qui empêche le système de s’emballer. Sans suffisamment de vitamine A, ce frein lâche, et les lymphocytes attaquent avec une intensité disproportionnée. Le foie de morue, les abats, le beurre cru, les patates douces et les carottes sont les meilleures sources alimentaires de vitamine A et de bêta-carotène.
La vitamine D est un immunomodulateur puissant. J’ai détaillé son rôle dans l’auto-immunité thyroïdienne dans l’article sur Hashimoto, mais rappelons que plus de quatre-vingts pour cent de la population française est en insuffisance. En cas de Hashimoto, le dosage sanguin (25-OH-D3) devrait être maintenu entre 60 et 80 nanogrammes par millilitre, ce qui nécessite souvent 4000 à 6000 UI par jour en hiver. Tu peux évaluer ton statut avec le questionnaire vitamine D.
Les vitamines E et K2 protègent les membranes cellulaires de la peroxydation lipidique provoquée par l’excès de H2O2. La vitamine C, bien qu’hydrosoluble et donc moins directement impliquée dans la protection membranaire, régénère la vitamine E oxydée et soutient le glutathion, le maître antioxydant intracellulaire.
Et puis il y a les superaliments antioxydants, ces concentrés naturels dont la capacité à neutraliser les radicaux libres dépasse de loin celle des aliments courants. L’indice ORAC (Oxygen Radical Absorbance Capacity) mesure ce pouvoir antioxydant. Le clou de girofle affiche un score de 290 283, l’origan 175 295, le romarin 165 280, le thym 157 380, le curcuma 127 068, la cannelle 130 000, la sauge 119 929. Ces épices ne sont pas des compléments alimentaires exotiques. Ce sont des ingrédients de cuisine que tu peux intégrer chaque jour dans tes plats, tes infusions, tes jus. L’extrait de pépins de raisin (OPC), l’huile d’olive vierge première pression à froid, le pollen frais, les baies d’açaï, la spiruline, la chlorelle et l’algue klamath complètent cet arsenal antioxydant.
Le principe est simple : avant de donner de l’iode à une thyroïde fragilisée, il faut s’assurer que les pare-feux sont en place. Sélénium, vitamines A, D, E, C, K2, et superaliments antioxydants forment une armure qui protège les thyrocytes du stress oxydatif engendré par la synthèse hormonale.
Hypothyroïdie simple versus Hashimoto, deux protocoles différents
C’est ici que tout se joue dans la pratique. La distinction entre hypothyroïdie simple et thyroïdite auto-immune de Hashimoto conditionne entièrement l’approche vis-à-vis de l’iode. Et c’est précisément cette distinction que la majorité des praticiens, conventionnels comme alternatifs, ne font pas.
Dans l’hypothyroïdie simple, la thyroïde manque de carburant. Elle est fatiguée, carencée, ralentie, mais elle n’est pas attaquée par le système immunitaire. Les anticorps anti-TPO et anti-Tg sont négatifs ou dans les normes. Dans ce cas, l’iode est un allié. C’est même souvent la solution. Un apport de 200 à 400 microgrammes par jour, sous forme de Lugol 5% (deux à quatre gouttes dans un verre d’eau), d’algues marines (fucus, kelp) ou d’un complément d’iode de qualité, combiné aux cofacteurs indispensables (sélénium 200 microgrammes, zinc 30 milligrammes, tyrosine 500 milligrammes, fer si carence avérée), relance la thyroïde en quelques semaines. L’iode nourrit la glande, les cofacteurs soutiennent la conversion, et la thyroïde retrouve son rythme. C’est l’approche que je décris en détail dans l’article sur les 7 nutriments thyroïdiens.
Dans Hashimoto, l’approche est radicalement différente. La thyroïde est sous le feu de son propre système immunitaire. Les thyrocytes sont infiltrés par des lymphocytes. Le tissu est enflammé, en partie détruit. Dans ce contexte, ajouter de l’iode sans précaution revient à jeter de l’essence sur un feu qui couve. L’iode augmente la production de H2O2, le sélénium manque pour le neutraliser (la carence en sélénium est fréquente chez les Hashimoto), le stress oxydatif explose, les thyrocytes libèrent leurs contenus, les anticorps montent, et le cercle vicieux s’emballe.
Le protocole Hashimoto suit un ordre précis, que je respecte en consultation depuis des années. La première phase, qui dure quatre à huit semaines, consiste à préparer le terrain sans iode. On commence par le sélénium (200 microgrammes de sélénométhionine par jour), la vitamine D3 (4000 à 6000 UI), le zinc (30 milligrammes de bisglycinate), les oméga-3 (2 grammes d’EPA-DHA), et un protocole intestinal complet (glutamine, probiotiques ciblés, éviction du gluten et de la caséine selon Seignalet). On soutient le foie parce que soixante pour cent de la conversion T4 en T3 se fait dans le foie, comme je l’explique dans l’article sur la connexion thyroïde-foie. Et on évalue le stress et les surrénales, parce que le cortisol chronique bloque la conversion et aggrave l’auto-immunité.
La deuxième phase, une fois que les anticorps commencent à baisser et que le terrain antioxydant est restauré, consiste à réintroduire l’iode très progressivement. On commence par 50 microgrammes par jour (un quart de goutte de Lugol ou quelques pincées d’algues séchées) et on augmente par paliers de 50 microgrammes toutes les deux à trois semaines, sans jamais dépasser 200 microgrammes par jour dans un premier temps. On surveille les anticorps tous les deux à trois mois. Si les anti-TPO remontent, on réduit l’iode et on renforce le terrain antioxydant.
Les meilleures sources alimentaires d’iode restent les algues marines (kombu, wakamé, nori, dulse), les poissons de mer (cabillaud, lieu, maquereau), les fruits de mer (huîtres, moules, crevettes), les œufs, et dans une moindre mesure les produits laitiers. Le sel iodé de table apporte environ 30 microgrammes par gramme, ce qui en fait une source modeste mais régulière. En naturopathie, je préfère les sources alimentaires aux compléments isolés parce qu’elles apportent l’iode dans un environnement nutritionnel complet, accompagnée de ses cofacteurs naturels.
Ce que tu peux faire dès maintenant
La première chose à faire, et c’est la plus importante, c’est de savoir où tu te situes. Demande à ton médecin un bilan thyroïdien complet : TSH, T4 libre, T3 libre, anticorps anti-TPO et anticorps anti-Tg. Les deux derniers marqueurs sont fondamentaux. Sans eux, tu ne sais pas si tu as une hypothyroïdie simple ou un Hashimoto. Et comme tu l’as compris, le protocole est totalement différent selon le cas. L’iodurie (dosage de l’iode urinaire sur vingt-quatre heures) et le sélénium sérique complètent le tableau. Tu peux aussi évaluer ton terrain thyroïdien avec le questionnaire thyroïde de Claeys.
Si tes anticorps sont négatifs et que ta TSH est modérément élevée avec une T4L basse, tu es probablement dans une hypothyroïdie simple. Dans ce cas, vérifie d’abord tes cofacteurs (sélénium, zinc, fer, vitamine D), assure-toi que ton foie fonctionne bien (bilan hépatique, échographie si doute), et intègre progressivement des sources d’iode alimentaire dans ton quotidien. Les épices antioxydantes dans tes plats, un jus vert le matin à l’extracteur avec du gingembre et du curcuma, deux à trois portions de poisson de mer par semaine, et quelques feuilles de nori dans tes salades peuvent suffire à relancer une thyroïde fatiguée.
Si tes anticorps sont positifs, la priorité absolue est le terrain. Sélénium d’abord, toujours. Quatre à huit semaines de préparation antioxydante avant d’envisager la moindre supplémentation en iode. Travaille l’intestin, le foie, le stress. Le Dr Willem le résumait parfaitement : quand seule la TSH dépasse les normes, il est préférable dans un premier temps de stimuler la thyroïde par des moyens naturels. Mais dans Hashimoto, ces moyens naturels doivent être déployés dans un ordre précis, et l’iode ne vient qu’en dernier, quand le terrain est prêt à la recevoir.
En complément alimentaire, la sélénométhionine est la forme de sélénium la mieux étudiée et la plus efficace pour réduire les anticorps thyroïdiens. 200 microgrammes par jour est la dose de référence dans la plupart des études cliniques. Le zinc bisglycinate (30 milligrammes par jour) soutient la conversion T4 en T3 et la fonction immunitaire. La vitamine D3 (4000 UI minimum, à ajuster selon le dosage sanguin) module l’immunité via le récepteur VDR. Et le magnésium bisglycinate (300 à 400 milligrammes par jour) est cofacteur de plus de trois cents réactions enzymatiques dont plusieurs impliquent directement le métabolisme thyroïdien.
« Toute maladie est une échéance et non un accident ; la maladie est préparée de longue date par des fautes d’hygiène. » Dr Pache
La question de l’iode en cas de thyroïde auto-immune n’est pas binaire. Ce n’est ni « l’iode est dangereuse, évite-la » ni « l’iode est indispensable, prends-en à haute dose ». C’est : prépare ton terrain, restaure ta balance oxydative, et introduis l’iode progressivement, sous surveillance, dans un environnement nutritionnel qui protège ta thyroïde. Le feu de cheminée ne brûle la maison que si tu retires le pare-feu. Et le pare-feu, c’est le sélénium, les antioxydants, et le temps que tu prends pour reconstruire ton terrain avant de solliciter ta glande.
Si tu veux un accompagnement personnalise, tu peux prendre rendez-vous en consultation.
Pour aller plus loin
- Basedow et yeux : protéger ta vision naturellement
- Hashimoto : les causes oubliées que ton médecin ne cherche pas
- La diète Wentz : le protocole Hashimoto en 4 étapes
- Maladie de Basedow : comprendre l’hyperthyroïdie auto-immune
Sources
- Seignalet, Jean. L’Alimentation ou la Troisième Médecine. 5e éd. Paris : François-Xavier de Guibert, 2004.
Basé à Paris, je consulte en visio dans toute la France. Tu peux prendre rendez-vous pour un accompagnement personnalisé.
Pour la complémentation thyroïdienne, Sunday Natural propose du sélénium, du zinc bisglycinate et de la vitamine D3 de qualité pharmaceutique (-10% avec le code FRANCOIS10). Le tapis de mise à la terre Inalterra réduit l’inflammation auto-immune nocturne (-10% avec le code FRANCOISB). Et un extracteur de jus Hurom facilite la préparation des jus verts antioxydants qui soutiennent le foie et la thyroïde au quotidien (-20% avec le code francoisbenavente20). Retrouve tous mes partenariats avec les codes promo exclusifs.
L’iode n’est pas ton ennemie. C’est une alliée qui demande du respect, de la préparation et de la mesure. Et comme toujours en naturopathie, la réponse ne se trouve pas dans la molécule elle-même mais dans le terrain qui la reçoit.






Laisser un commentaire
Sois le premier à commenter cet article.