Seu médico diz “sua vitamina D está dentro dos valores normais”. Você olha o resultado: 31 ng/mL. O intervalo de referência do laboratório diz “normal acima de 30”. Você guarda o papel em uma gaveta, tranquilizado. Exceto que não há nenhuma razão para estar tranquilizado. Porque o limiar de 30 ng/mL é o limiar abaixo do qual você corre risco de raquitismo ou osteomalácia. É o limiar da doença óssea, não o limiar da saúde. A pesquisa científica dos últimos vinte anos mostra que um nível ótimo fica entre 50 e 80 ng/mL[^1]. Entre 31 e 50, seus ossos, sua imunidade, seu humor e sua proteção contra o câncer sofrem em silêncio. E ninguém te avisa.
“A pesquisa ESVITAF mostra que mais de 90% das mulheres e homens franceses têm ingestão insuficiente de vitamina D. É a deficiência mais maciça de nossa população, e é também a que corrigimos menos bem, porque confundimos normas de laboratório com normas de saúde.” Dra. Anne Lucas, PharmD, DU MAPS 2020, aula #33
Quando ouvi essa frase no anfiteatro, pensei em todas as pacientes que havia recebido em consulta com nível de vitamina D em 32, 34, 37 ng/mL e a quem seu médico havia dito “está tudo bem”. Não está tudo bem. É o mínimo vital. E a diferença entre o mínimo vital e o ótimo é a diferença entre sobreviver e viver em plena saúde.
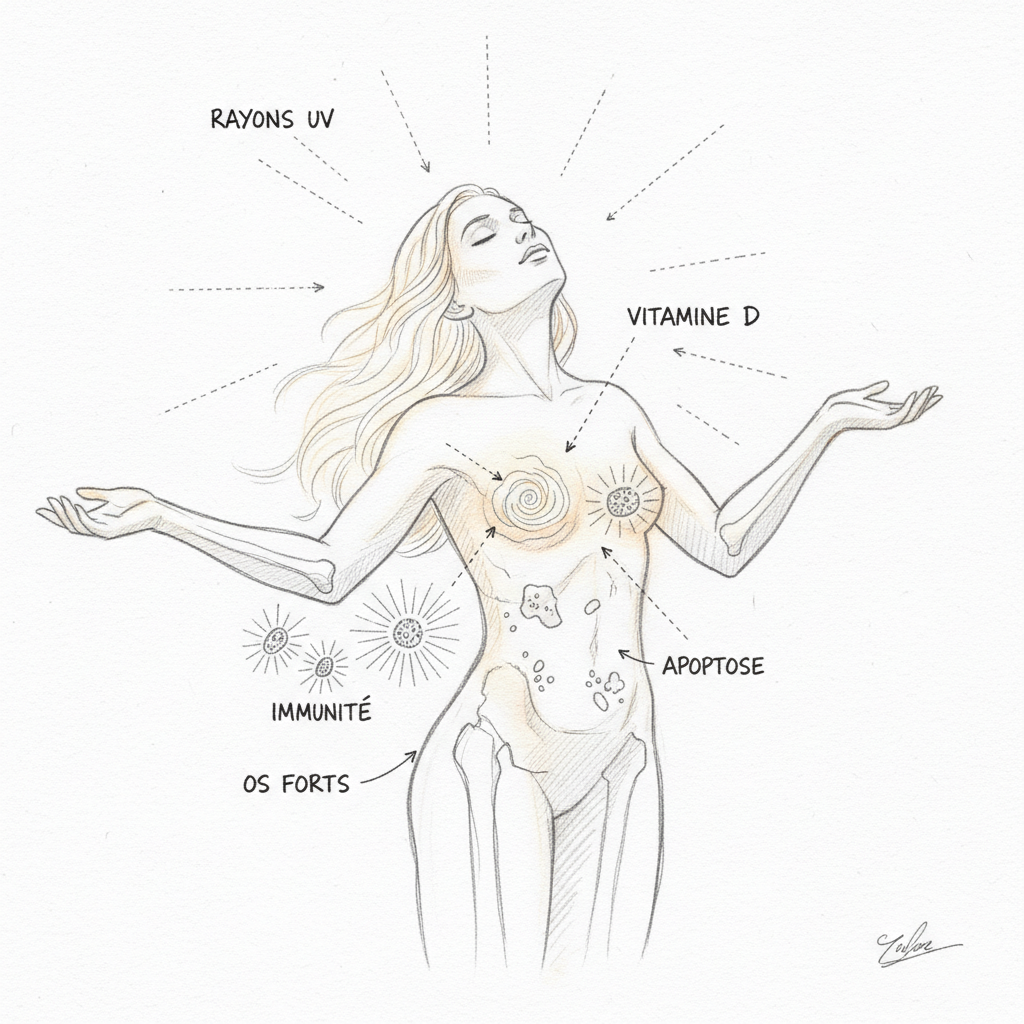
A primeira coisa a entender, e é a mais importante, é que a vitamina D não é uma vitamina. É um hormônio. Um hormônio de verdade, com um receptor nuclear dedicado (o VDR, Vitamin D Receptor) que regula diretamente a expressão de mais de 200 genes[^2]. A confusão vem da história: quando a descobriram no início do século vinte, a classificaram nas vitaminas porque parecia vir exclusivamente da alimentação. Sabemos hoje que 80 a 90% da vitamina D é sintetizada pela pele sob o efeito dos raios UVB. Não vem do seu prato. Vem do sol. É por isso que é chamada de hormônio do sol. É exatamente o mesmo erro conceitual que cometemos com a tireóide: reduzimos a vitamina D aos seus ossos, assim como reduzimos a tireóide ao seu TSH. Nos dois casos, nos falta o essencial.
Quer avaliar seu risco de deficiência? Faça o questionário deficiência de vitamina D em 2 minutos.
As causas da deficiência de vitamina D
A deficiência de vitamina D é a deficiência mais disseminada nos países temperados. Se você pegar as normas do laboratório (30 ng/mL), cerca de 40% da população francesa é deficiente. Se você pegar o limiar de 50 ng/mL, é 80 a 90% da população que está em insuficiência funcional. E no inverno, ao norte do 42º paralelo (o que inclui toda a França metropolitana exceto o extremo sul), a situação é ainda pior porque a síntese cutânea é quase nula de novembro a fevereiro. A Dra. Lucas perguntou em aula: “Por que as normas de laboratório não foram atualizadas apesar de vinte anos de pesquisa?” A resposta é sistêmica. Se elevássemos o limiar de normalidade para 50 ng/mL, seria necessário suplementar massivamente a população, o que teria um custo para a seguridade social. É uma escolha econômica disfarçada de escolha científica.
A causa primeira é a latitude. A síntese cutânea ocorre apenas com raios UVB de comprimento de onda 290-315 nm. Esses UVB atingem a superfície terrestre em quantidade suficiente apenas entre abril e outubro na França, e apenas entre 11h e 15h aproximadamente. Durante os seis meses de inverno, o sol está muito baixo no horizonte para que os UVB atravessem a atmosfera. A totalidade da França metropolitana fica acima do 42º paralelo, o que significa que durante seis meses, a síntese de vitamina D é biologicamente impossível por via cutânea. Os países nórdicos são evidentemente os mais afetados, e é justamente nesses países que observamos as maiores taxas de esclerose múltipla, diabetes tipo 1 e depressão sazonal.
O modo de vida interno é a segunda causa. Passamos em média 90% do nosso tempo dentro de casa (escritório, transporte, residência). Os UVB não atravessam vidro. Trabalhar atrás de uma vidraça ensolarada não produz um único nanograma de vitamina D. É uma realidade que muitas pessoas desconhecem. E mesmo quando saem, é frequentemente no início da manhã ou no final do dia, quando o ângulo solar é muito baixo para permitir a síntese cutânea.
A cor da pele é um fator determinante. A melanina, o pigmento que dá cor à pele, absorve os UVB. É um filtro solar natural. Peles escuras e negras necessitam três a cinco vezes mais tempo de exposição para sintetizar a mesma quantidade de vitamina D que uma pele clara[^1]. Populações de origem africana, caribenha ou magrebina vivendo na França metropolitana são quase sistematicamente deficientes. É um dado epidemiológico maciço e ainda assim raramente integrado nas recomendações médicas.
A idade agrava consideravelmente a situação. A pele de uma pessoa com 70 anos sintetiza quatro vezes menos vitamina D do que a de uma pessoa com 20 anos, porque a concentração de 7-dehidrocolesterol (o precursor cutâneo) diminui com o envelhecimento. O rim também converte menos eficientemente a 25-OH-D3 em forma ativa. O vínculo com a sarcopenia (perda de massa muscular), risco de quedas e osteoporose está bem documentado, e é uma questão importante de prevenção do envelhecimento.
A obesidade é um fator desconhecido mas potente. A vitamina D, lipossolúvel, é sequestrada no tecido adiposo e se torna menos biodisponível. Pessoas obesas têm níveis de vitamina D significativamente mais baixos do que pessoas com peso normal, e necessitam de doses de suplementação 1,5 a 2 vezes maiores para atingir o mesmo nível sanguíneo. É uma armadilha bioquímica: quanto mais massa gorda você tem, mais sua vitamina D fica presa no tecido adiposo em vez de circular no sangue.
As mulheres grávidas têm necessidades aumentadas, e o status de vitamina D da mãe condiciona o do recém-nascido. Uma deficiência materna está associada a risco aumentado de pré-eclâmpsia, diabetes gestacional e raquitismo neonatal. A suplementação sistemática durante a gravidez é um mínimo que a naturopatia defende há anos.
Os sintomas da deficiência
O receptor VDR é um fator de transcrição. Quando o calcitriol (forma ativa) se liga a ele, forma um complexo com outro receptor (o RXR), e esse complexo se liga ao DNA em sequências específicas chamadas VDRE (Vitamin D Response Elements). Esse processo ativa ou reprime a transcrição de mais de 200 genes[^2]. O VDR está presente em praticamente todos os tecidos do corpo: intestino, osso, músculo, cérebro (hipocampo), sistema imunológico (linfócitos T e B, macrófagos, células dendríticas), pâncreas, mama, próstata, cólon[^3]. Quando você carece de vitamina D, não são apenas seus ossos que sofrem. É cada tecido que possui um VDR. E eles estão em todos os lugares.
O raquitismo e a osteoporose são os sintomas clássicos. A vitamina D estimula a produção de calbindina no enterócito, uma proteína de transporte que permite a absorção ativa de cálcio alimentar. Sem vitamina D, você absorve apenas 10 a 15% do cálcio ingerido. Com um nível ótimo, você absorve 30 a 40%. É uma diferença que, ao longo dos anos, faz a diferença entre ossos fortes e osteoporose. Na criança, é o raquitismo. No adulto, é a osteomalácia seguida de osteoporose. Mas essas doenças ósseas são apenas a ponta do iceberg.
As infecções repetidas são um sinal cardinal. A vitamina D estimula a imunidade inata aumentando a produção de catelicidina (LL-37) e defensinas, peptídeos antimicrobianos que destroem bactérias, vírus e fungos[^5]. É por isso que as infecções invernais explodem quando os níveis de vitamina D caem. A cada inverno, o mesmo padrão se repete: os níveis de vitamina D desabam, resfriados, gripes, bronquites se multiplicam, e ninguém faz a conexão com o sol que desapareceu seis meses antes. Em consulta, quando um paciente tem infecções ORL sucessivas desde outubro, doso sistematicamente a 25-OH-D3. Em nove de dez casos, o nível está abaixo de 30 ng/mL.
As doenças autoimunes constituem a manifestação mais grave e mais subestimada. A vitamina D modula a imunidade adaptativa freando respostas Th1 e Th17 (pró-inflamatórias e autoimunes) enquanto favorece respostas Treg (regulatórias, tolerogênicas). Em outras palavras: a vitamina D impede seu sistema imunológico de se descontrolar contra seus próprios tecidos. Hashimoto, a tireoidite autoimune mais frequente, está associada em muitos estudos a um nível baixo de vitamina D. Uma metanálise publicada em Thyroid mostra que pacientes com Hashimoto têm níveis de 25-OH-D3 significativamente mais baixos do que indivíduos saudáveis[^7]. A esclerose múltipla apresenta o mesmo perfil: sua prevalência aumenta com a latitude, e estudos de intervenção mostram que suplementação de vitamina D reduz significativamente o número de surtos. O diabetes tipo 1, uma doença autoimune que destrói as células beta do pâncreas, também está associado a deficiência de vitamina D: um estudo finlandês mostrou que suplementação no primeiro ano de vida reduzia o risco em 80% em um acompanhamento de trinta anos. Em consulta, quando um paciente apresenta uma patologia autoimune (endometriose, artrite reumatoide, lúpus, doença de Crohn), o dosagem de 25-OH-D3 faz parte do meu avaliação sistemática.
A depressão e o declínio cognitivo são sintomas neuropsiquiátricos frequentes. O VDR é fortemente expresso no hipocampo, a região do cérebro essencial para memória e regulação do humor. Estudos mostram que um nível baixo de vitamina D está associado a risco aumentado de depressão, declínio cognitivo e doença de Alzheimer[^6]. A vitamina D estimula a produção de BDNF (Brain-Derived Neurotrophic Factor), o mesmo fator de crescimento que o exercício físico estimula para proteger neurônios. É um vínculo que exploro em detalhes no artigo sobre cérebro e cognição.
O câncer é o último grande capítulo. O VDR está presente em células da mama, próstata, cólon e pâncreas. Quando o calcitriol se liga ao VDR dessas células, estimula a diferenciação (as células amadurecem e se especializam em vez de proliferar anarquicamente) e apoptose (células defeituosas se suicidam). As metanálises de Garland e Garland mostram que um nível de 25-OH-D3 acima de 40 ng/mL está associado a redução de 50% do risco de câncer colorretal em relação a um nível abaixo de 20 ng/mL[^8]. Resultados similares foram observados para câncer de mama, próstata e pâncreas. O mecanismo passa por quatro vias anticâncer complementares: diferenciação celular, freio à proliferação, apoptose de células pré-cancerosas, e inibição da angiogênese tumoral. Todas são dependentes do nível de vitamina D.
Os micronutrimentos essenciais para a vitamina D
A vitamina D sozinha não é suficiente. Para entender por que, é preciso voltar à cadeia de síntese e ativação. Tudo começa na pele. Os raios UVB convertem o 7-dehidrocolesterol em pré-vitamina D3, que se transforma em colecalciferol (vitamina D3) sob o efeito do calor corporal. O colecalciferol viaja no sangue, ligado à DBP (Vitamin D Binding Protein), até o fígado onde a enzima 25-hidroxilase (CYP2R1) o converte em 25-OH-D3 (calcidiol), a forma dosada no sangue. A 25-OH-D3 viaja então até o rim onde a 1-alfa-hidroxilase (CYP27B1) a converte em 1,25-(OH)2-D3 (calcitriol), a forma ativa que se liga ao VDR. Cada etapa dessa cadeia depende de cofatores precisos.
O magnésio é o cofator mais crítico. As duas hidroxilações (hepática e renal) necessitam de magnésio como cofator enzimático[^4]. Uma deficiência de magnésio bloqueia a ativação de vitamina D, mesmo se você tomar doses massivas. É por isso que muitos pacientes que tomam vitamina D não veem seu nível subir suficientemente: lhes falta magnésio para ativá-la. O círculo é vicioso: a deficiência de magnésio impede a ativação de vitamina D, e a deficiência de vitamina D piora a perda renal de magnésio. Corrigir ambas juntas é indispensável. O bisglicinato de magnésio, na proporção de 300 a 400 mg por dia com taurina e B6, é a forma que recomendo sistematicamente em associação com vitamina D.
A vitamina K2-MK7 é o segundo cofator essencial. Seu papel é direcionar o cálcio para os lugares certos. A vitamina D aumenta a absorção de cálcio intestinal, mas não controla onde esse cálcio se deposita. Sem K2, o cálcio pode se depositar nas artérias (calcificações vasculares), rins (cálculos renais) ou articulações (artrose calcificante) em vez de se depositar nos ossos. É o paradoxo do cálcio: estudos mostram que suplementação de cálcio sozinho, sem K2, aumenta o risco cardiovascular enquanto reduz o risco de fratura. A K2-MK7 resolve esse paradoxo ativando duas proteínas dependentes de cálcio: osteocalcina (que fixa cálcio no osso) e MGP (Matrix Gla Protein, que previne calcificação arterial). O duo vitamina D + K2 é o tandem fisiológico: a D faz o cálcio entrar, a K2 o direciona para o lugar certo. A dose habitual é de 100 a 200 microgramas de K2-MK7 por dia.
O zinco é o terceiro cofator a não negligenciar. O zinco é cofator do próprio VDR. Sem zinco, o receptor de vitamina D funciona menos bem, o que reduz a eficácia da vitamina D ativa mesmo quando o nível sanguíneo está correto. O zinco também intervém na conversão de T4 em T3 ao nível da tireóide, e a tireóide e a vitamina D compartilham muitas interações metabólicas. Uma deficiência combinada zinco-vitamina D é extremamente frequente e cria um terreno propício a doenças autoimunes.
As fontes alimentares
A alimentação é estruturalmente incapaz de cobrir nossas necessidades de vitamina D. Os aportes alimentares máximos ficam em torno de 200 a 400 UI por dia, enquanto a síntese cutânea produz entre 10.000 e 20.000 UI em 20 minutos de exposição do corpo inteiro. Essa ordem de magnitude mostra o quanto a vitamina D é antes de tudo um hormônio solar, e não um nutriente alimentar. Dito isto, algumas fontes alimentares contribuem utilmente ao status de vitamina D, especialmente no inverno quando a síntese cutânea é nula.
O óleo de fígado de bacalau é a fonte alimentar mais concentrada, com aproximadamente 1.360 UI por colher de sopa. Nossos avós o tomavam cada inverno, e era um gesto de saúde pública notavelmente eficaz. Fornece além disso vitamina A e ômega-3, o que torna um alimento funcional completo. Os peixes gordurosos (salmão selvagem, cavala, sardinha, arenque) fornecem entre 400 e 600 UI para 100 gramas. O salmão selvagem contém aproximadamente quatro vezes mais vitamina D que o salmão de cultivo, uma diferença explicada pela alimentação natural em plâncton.
A gema de ovo fornece aproximadamente 40 UI por unidade, o que é modesto mas cumulativo se você consumir regularmente. Ovos de galinhas criadas ao ar livre contêm mais vitamina D do que os de galinhas em gaiola, porque as galinhas expostas ao sol sintetizam mais vitamina D3 que se encontra na gema. A manteiga e os queijos gordurosos fornecem quantidades pequenas mas não negligenciáveis. O fígado de vitela é uma fonte interessante (aproximadamente 50 UI para 100 gramas) além dos aportes de ferro, zinco e vitamina A.
Os cogumelos são a única fonte vegetal de vitamina D, mas na forma de D2 (ergocalciferol), menos eficaz que a D3. Os cogumelos de Paris expostos aos UV contêm aproximadamente 400 UI para 100 gramas, mas seu teor é muito variável segundo as condições de cultivo. É uma fonte de apoio para veganos, nada mais.
A exposição solar permanece a fonte fisiológica por excelência. De abril a outubro, expor braços e pernas ao sol sem protetor solar durante 15 a 30 minutos por dia (peles claras) ou 30 a 60 minutos (peles escuras), entre 11h e 15h. Não é um conselho cosmético, é um ato de saúde. A fototerapia não compensa o déficit de vitamina D (as lâmpadas de fototerapia emitem luz visível, não UVB). Apenas a suplementação funciona de novembro a março em nossas latitudes.
Os antagonistas da vitamina D
Os protetores solares são o primeiro antagonista, e o mais paradoxal. Um protetor solar com índice 30 bloqueia 97% dos UVB, o que reduz a síntese cutânea de vitamina D nas mesmas proporções. O uso sistemático de protetor solar em toda a pele exposta, promovido por campanhas de prevenção de melanoma, teve um efeito colateral maciço no status de vitamina D da população. O compromisso razoável é expor braços e pernas sem protetor durante 15 a 30 minutos antes de aplicar o protetor solar nas áreas de risco (rosto, decote, ombros).
A obesidade atua como uma armadilha para vitamina D. O tecido adiposo sequestra a vitamina D lipossolúvel e a torna menos biodisponível. É um mecanismo de armazenamento que se torna patológico quando a massa gorda é excessiva: a vitamina D fica presa nos adipócitos em vez de circular no sangue. Pessoas obesas necessitam de doses 1,5 a 2 vezes maiores para atingir o mesmo nível sanguíneo.
As estatinas podem interferir com a síntese de vitamina D. O 7-dehidrocolesterol, o precursor cutâneo de vitamina D, é um derivado do colesterol. As estatinas inibem a HMG-CoA redutase a montante da via de síntese de colesterol, o que teoricamente pode reduzir a disponibilidade do 7-dehidrocolesterol. O impacto clínico permanece debatido, mas é um fator a considerar em pacientes em uso de estatinas com nível baixo de vitamina D.
Os corticoides (cortisona, prednisona) aceleram o catabolismo de vitamina D e reduzem a absorção intestinal de cálcio. Pacientes em corticoterapia de longo prazo são sistematicamente em risco de deficiência de vitamina D e osteoporose. A suplementação é indispensável neste contexto.
Os anticonvulsivos (fenitoína, carbamazepina, fenobarbital) induzem as enzimas hepáticas do citochrome P450 que catabolizam a 25-OH-D3. Pacientes epilépticos em tratamento de longo prazo têm níveis de vitamina D significativamente mais baixos e risco aumentado de fraturas.
Os inibidores da bomba de prótons (IBP), prescritos massivamente contra refluxo gástrico, reduzem a absorção de vitamina D alimentar diminuindo a acidez gástrica. É o mesmo mecanismo que perturba a absorção de magnésio, zinco e ferro. Os IBP são ladrões de micronutrientes que a medicina prescreve mesmo assim às montes.
Pacientes sofrendo de má absorção intestinal (doença celíaca, Crohn, disbiose severa, permeabilidade intestinal) absorvem mal vitamina D oral, qualquer que seja a dose. Nesses pacientes, a reparação da barreira intestinal deve preceder ou acompanhar a suplementação de vitamina D.
As causas esquecidas da deficiência
A primeira causa esquecida, e a mais escancarada, são as normas de laboratório enganosas. As normas fixam o limiar de “normalidade” da 25-OH-D3 em 30 ng/mL. Esse limiar foi definido para prevenir raquitismo na criança e osteomalácia no adulto, ou seja, as doenças ósseas mais graves ligadas à deficiência profunda. É um limiar de sobrevivência, não um limiar de saúde. A Endocrine Society recomenda um nível de 40 a 60 ng/mL. Michael Holick (Boston University) preconiza 50 a 80 ng/mL[^1]. Estudos observacionais mostram que é nessa faixa que os benefícios à imunidade, prevenção de câncer, proteção neurológica e saúde muscular são mais marcados. Se elevássemos o limiar de normalidade para 50 ng/mL, seria necessário suplementar massivamente a população. É uma escolha econômica disfarçada de escolha científica. Em naturopatia, visamos o ótimo, não o mínimo.
A segunda causa esquecida é o polimorfismo do receptor VDR. O VDR, como todos os receptores nucleares, pode apresentar variantes genéticas (polimorfismos SNP) que modificam sua eficácia. Os polimorfismos mais estudados são FokI, BsmI, ApaI e TaqI. Certos variantes reduzem a afinidade do VDR pelo calcitriol, o que significa que mesmo com nível sanguíneo correto de 25-OH-D3, o efeito biológico ao nível celular é diminuído. Esses pacientes necessitam de níveis sanguíneos mais elevados para obter o mesmo benefício fisiológico. É uma possível explicação para pacientes que suplementam corretamente, atingem nível de 50 ng/mL, e continuam apesar disso apresentando sintomas de deficiência. A nutrigênica abre aqui perspectivas fascinantes para personalizar dosagens.
A terceira causa esquecida é o vínculo bidirecional com a autoimunidade. Sabe-se que deficiência de vitamina D favorece doenças autoimunes desfreando respostas Th1 e Th17. Mas o oposto também é verdadeiro. Certas doenças autoimunes, e em particular as patologias que afetam o intestino (doença celíaca, Crohn), alteram a absorção de vitamina D oral, criando um círculo vicioso auto-perpetuado. O próprio processo autoimune consome vitamina D pela ativação de macrófagos (que expressam a 1-alfa-hidroxilase e convertem localmente 25-OH-D3 em calcitriol para suas próprias necessidades imunológicas). Em pacientes Hashimoto, a tireoidite autoimune cria uma desvantagem dupla: o hipotireoidismo reduz a secreção ácida gástrica (comprometendo absorção), e o processo autoimune consome a vitamina D disponível. É por isso que pacientes autoimunes necessitam de níveis alvo mais elevados, frequentemente acima de 60 ng/mL.
A quarta causa esquecida é a atividade extra-renal da 1-alfa-hidroxilase. A Dra. Lucas ressaltou em aula que a 1-alfa-hidroxilase não está presente apenas no rim. Encontra-se em macrófagos, células dendríticas, células do cólon e da mama. Esses tecidos produzem localmente calcitriol para suas próprias necessidades, por um mecanismo autócrino e parácrino. Isso significa que a forma ativa dosada no sangue (1,25-(OH)2-D3) não reflete a atividade local de vitamina D nos tecidos. Uma dosagem de 1,25-(OH)2-D3 “normal” não garante que seus macrófagos ou suas células intestinais recebam bastante calcitriol. É por isso que a dosagem de 25-OH-D3 (forma de reserva) é o único marcador confiável do status global.
Os suplementos alimentares
A vitamina D existe em duas formas: a D2 (ergocalciferol), de origem vegetal (cogumelos, leveduras irradiadas), e a D3 (colecalciferol), de origem animal (pele, peixes gordurosos, óleo de fígado de bacalau, gema de ovo) ou produzida por líquens para formas veganas. Estudos de Heaney mostram que a D3 é aproximadamente três vezes mais eficaz que a D2 para aumentar e manter o nível sanguíneo de 25-OH-D3[^9]. A D2 tem uma meia-vida mais curta, menor afinidade pela DBP (proteína de transporte) e pelo VDR. Em suplementação, a D3 é sistematicamente preferida. A D2 só tem interesse para pacientes veganos estritos que recusam qualquer fonte animal, e neste caso, é preciso aumentar a dose para compensar a menor eficácia.
As ampolas de vitamina D prescritas na França (tipo Uvedose, ZymaD forte) são frequentemente D3, o que é bom. Mas são prescritas em doses massivas espaçadas (100.000 UI a cada três meses). Essa estratégia de “bolo” está cada vez mais questionada. Uma dose diária de 2.000 a 4.000 UI mantém um nível sanguíneo muito mais estável que uma ampola trimestral que cria um pico seguido de queda progressiva. O organismo prefere regularidade. Em naturopatia, a suplementação diária em gotas é a norma.
O protocolo que uso em consultório repousa em três etapas. Primeira etapa: dosar. Solicitar uma dosagem de 25-OH-D3 (não a 1,25-(OH)2-D3 que é a forma ativa e não reflete as reservas). Idealmente, dosar no final do inverno (março) para ter o nível mais baixo, e no final do verão (setembro) para ter o nível mais alto. O objetivo é estar entre 50 e 80 ng/mL em todas

Laisser un commentaire
Sois le premier à commenter cet article.