Vitamina D: l’ormone dimenticata
Il tuo medico dice «la tua vitamina D è nei limiti normali». Guardi il referto: 31 ng/mL. Il range del laboratorio dice «normale superiore a 30». Riponi la carta in un cassetto, rassicurato. Solo che non hai nessuna ragione di essere rassicurato. Perché la soglia di 30 ng/mL è il limite al di sotto del quale rischi il rachitismo o l’osteomalacia. È la soglia della malattia ossea, non la soglia della salute. La ricerca scientifica degli ultimi vent’anni mostra che un tasso ottimale si situa tra 50 e 80 ng/mL[^1]. Tra 31 e 50, le tue ossa, la tua immunità, il tuo umore e la tua protezione contro il cancro soffrono silenziosamente. E nessuno te lo dice.
«L’inchiesta ESVITAF mostra che più del 90% delle donne e degli uomini francesi hanno apporti insufficienti di vitamina D. È il deficit più massivo della nostra popolazione, ed è anche quello che si corregge peggio, perché si confondono le norme di laboratorio con le norme di salute.» Dr Anne Lucas, PharmD, DU MAPS 2020, corso #33
Quando ho sentito questa frase in aula, ho pensato a tutte le pazienti che avevo ricevuto in consulenza con un tasso di vitamina D a 32, 34, 37 ng/mL e a cui il loro medico aveva detto «va bene». Non va bene. È il minimo vitale. E la differenza tra il minimo vitale e l’ottimale è la differenza tra sopravvivere e vivere in piena salute.
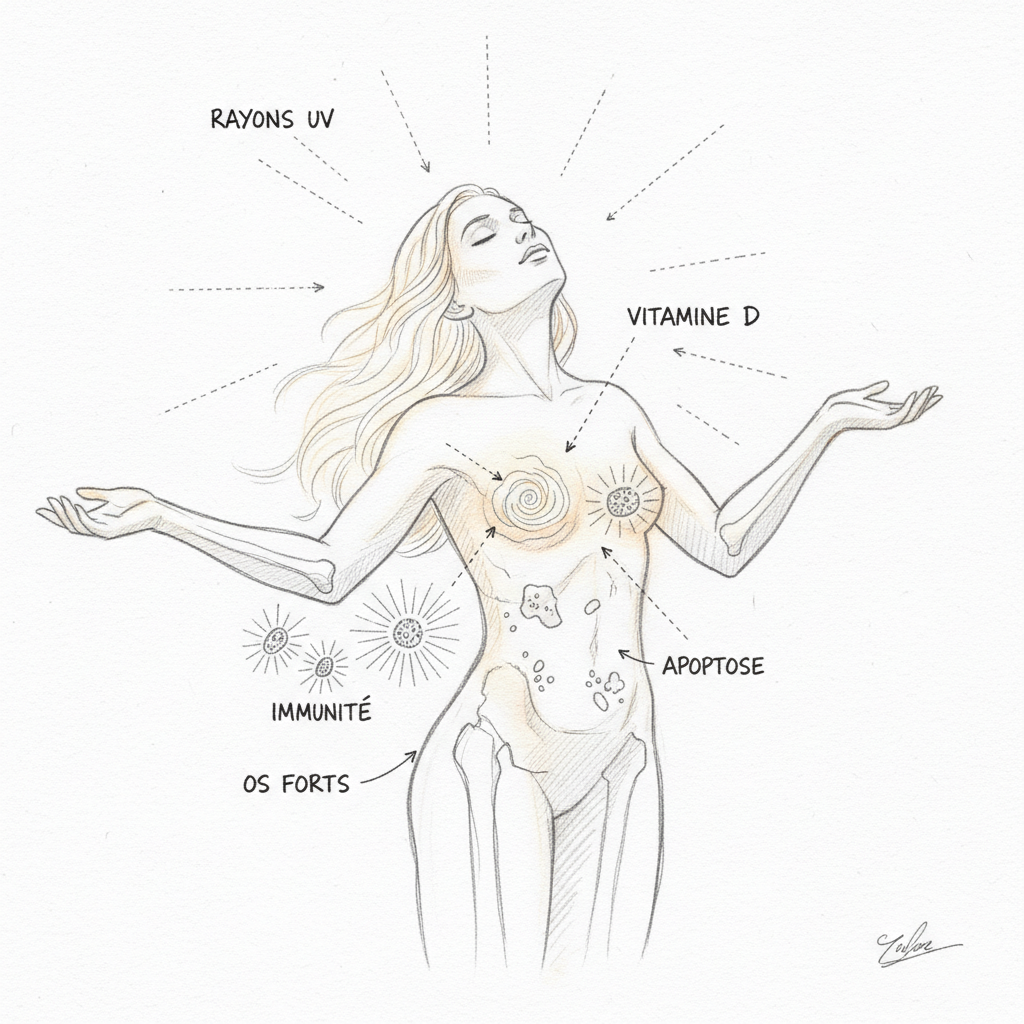
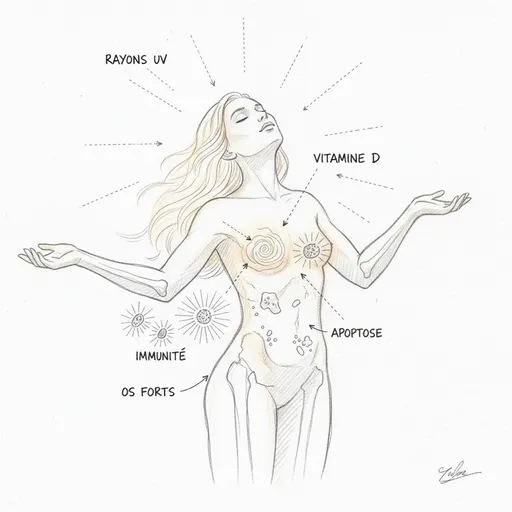
La prima cosa da capire, e è la più importante, è che la vitamina D non è una vitamina. È un’ormone. Una vera ormone, con un recettore nucleare dedicato (il VDR, Vitamin D Receptor) che regola direttamente l’espressione di più di 200 geni[^2]. La confusione viene dalla storia: quando l’hanno scoperta all’inizio del ventesimo secolo, l’hanno classificata tra le vitamine perché sembrava provenire esclusivamente dall’alimentazione. Sappiamo oggi che l’80-90% della vitamina D è sintetizzata dalla pelle sotto l’effetto dei raggi UVB. Non viene dal tuo piatto. Viene dal sole. Per questo la chiamano l’ormone del sole. È esattamente lo stesso errore concettuale che facciamo con la tiroide: riduciamo la vitamina D alle sue ossa, come riduciamo la tiroide al suo TSH. In entrambi i casi, perdiamo l’essenziale.
Vuoi valutare il tuo rischio di carenza? Fai il questionario carenza di vitamina D in 2 minuti.
Le cause della carenza di vitamina D
La carenza di vitamina D è la carenza più diffusa nei paesi temperati. Se prendi le norme del laboratorio (30 ng/mL), circa il 40% della popolazione francese è deficiente. Se prendi la soglia di 50 ng/mL, è l’80-90% della popolazione che è in insufficienza funzionale. E in inverno, a nord del 42° parallelo (il che include tutta la Francia metropolitana tranne l’estremo sud), la situazione è ancora peggiore perché la sintesi cutanea è quasi nulla da novembre a febbraio. Il Dr Lucas ha posto la domanda a lezione: «Perché le norme di laboratorio non sono state aggiornate malgrado vent’anni di ricerca?» La risposta è sistemica. Se si alzasse la soglia di normalità a 50 ng/mL, bisognerebbe integrare massicciamente la popolazione, il che avrebbe un costo per l’assicurazione malattia. È una scelta economica mascherata da scelta scientifica.
La causa prima è la latitudine. La sintesi cutanea avviene solo con i raggi UVB di lunghezza d’onda 290-315 nm. Questi UVB raggiungono la superficie terrestre in quantità sufficiente solo tra aprile e ottobre in Francia, e solo tra le 11 e le 15 circa. Durante i sei mesi invernali, il sole è troppo basso sull’orizzonte affinché gli UVB attraversino l’atmosfera. La totalità della Francia metropolitana si situa al di sopra del 42° parallelo, il che significa che durante sei mesi, la sintesi di vitamina D è biologicamente impossibile per via cutanea. I paesi nordici sono ovviamente i più colpiti, ed è d’altronde in questi paesi che si osservano i tassi più elevati di sclerosi multipla, di diabete di tipo 1 e di depressione invernale.
Lo stile di vita indoor è la seconda causa. Passiamo in media il 90% del nostro tempo all’interno (ufficio, trasporto, domicilio). Gli UVB non attraversano il vetro. Lavorare dietro una finestra soleggiata non produce nemmeno un nanogrammo di vitamina D. È una realtà che molte persone ignorano. E anche quando escono, spesso è di prima mattina o a fine giornata, quando l’angolo solare è troppo basso per permettere la sintesi cutanea.
Il colore della pelle è un fattore determinante. La melanina, il pigmento che dà colore alla pelle, assorbe gli UVB. È una crema solare naturale. Le pelli scure e nere necessitano da tre a cinque volte più tempo di esposizione per sintetizzare la stessa quantità di vitamina D di una pelle chiara[^1]. Le popolazioni di origine africana, caraibica o maghrebina che vivono in Francia metropolitana sono quasi sistematicamente deficienti. È un dato epidemiologico massicio e tuttavia raramente integrato nelle raccomandazioni mediche.
L’età aggrava considerevolmente la situazione. La pelle di una persona di 70 anni sintetizza quattro volte meno vitamina D di quella di una persona di 20 anni, perché la concentrazione di 7-deidrocolesterolo (il precursore cutaneo) diminuisce con l’invecchiamento. Il rene converte anche meno efficacemente la 25-OH-D3 in forma attiva. Il legame con la sarcopenia (perdita di massa muscolare), il rischio di cadute e l’osteoporosi è ben documentato, ed è un’importante sfida della prevenzione dell’invecchiamento.
L’obesità è un fattore misconosciuto ma potente. La vitamina D, liposolubile, è sequestrata nel tessuto adiposo e diventa meno biodisponibile. Le persone obese hanno tassi di vitamina D significativamente più bassi delle persone di peso normale, e necessitano dosi di integrazione 1,5 - 2 volte superiori per raggiungere lo stesso tasso ematico. È una trappola biochimica: più hai massa grassa, più la tua vitamina D è imprigionata nel tessuto adiposo invece di circolare nel sangue.
Le donne in gravidanza hanno esigenze accresciute, e lo stato di vitamina D della madre condiziona quello del neonato. Un deficit materno è associato a un rischio accresciuto di pre-eclampsia, di diabete gestazionale e di rachitismo neonatale. L’integrazione sistematica durante la gravidanza è un minimo che la naturopatia sostiene da anni.
I sintomi della carenza
Il recettore VDR è un fattore di trascrizione. Quando il calcitriol (forma attiva) vi si lega, forma un complesso con un altro recettore (il RXR), e questo complesso si lega al DNA a livello di sequenze specifiche chiamate VDRE (Vitamin D Response Elements). Questo processo attiva o reprime la trascrizione di più di 200 geni[^2]. Il VDR è presente praticamente in tutti i tessuti del corpo: intestino, ossa, muscolo, cervello (ippocampo), sistema immunitario (linfociti T e B, macrofagi, cellule dendritiche), pancreas, seno, prostata, colon[^3]. Quando manchi di vitamina D, non sono solo le tue ossa che soffrono. È ogni tessuto che possiede un VDR. E sono ovunque.
Il rachitismo e l’osteoporosi sono i sintomi classici. La vitamina D stimola la produzione di calbindina nell’enterocita, una proteina di trasporto che permette l’assorbimento attivo del calcio alimentare. Senza vitamina D, assorbi solo il 10-15% del calcio ingerito. Con un tasso ottimale, ne assorbi il 30-40%. È una differenza che, nel corso degli anni, fa la differenza tra ossa solide e osteoporosi. Nel bambino, è il rachitismo. Nell’adulto, è l’osteomalacia poi l’osteoporosi. Ma queste malattie ossee sono solo la punta dell’iceberg.
Le infezioni ricorrenti sono un segno cardinale. La vitamina D stimola l’immunità innata aumentando la produzione di catelicidina (LL-37) e di defensine, peptidi antimicrobici che distruggono batteri, virus e funghi[^5]. Per questo le infezioni invernali esplodono quando i tassi di vitamina D crollano. Ogni inverno, lo stesso schema si ripete: i tassi di vitamina D si abbassano, i raffreddori, le influenze, le bronchiti si moltiplicano, e nessuno fa il legame con il sole che è scomparso sei mesi prima. In consulenza, quando un paziente accumula infezioni ORL da ottobre, doso sistematicamente la 25-OH-D3. In nove casi su dieci, il tasso è al di sotto di 30 ng/mL.
Le malattie autoimmuni costituiscono la manifestazione più grave e più sottovalutata. La vitamina D modula l’immunità adattativa frenando le risposte Th1 e Th17 (pro-infiammatorie e autoimmuni) mentre favorisce le risposte Treg (regolatrici, tollerogene). In chiaro: la vitamina D impedisce al tuo sistema immunitario di impazzire contro i tuoi stessi tessuti. Hashimoto, la tiroidite autoimmune più frequente, è associata in numerosi studi a un basso tasso di vitamina D. Una meta-analisi pubblicata in Thyroid mostra che i pazienti Hashimoto hanno tassi di 25-OH-D3 significativamente più bassi dei soggetti sani[^7]. La sclerosi multipla presenta lo stesso profilo: la sua prevalenza aumenta con la latitudine, e gli studi di intervento mostrano che un’integrazione di vitamina D riduce significativamente il numero di ricadute. Il diabete di tipo 1, una malattia autoimmune che distrugge le cellule beta del pancreas, è anch’esso associato a un deficit di vitamina D: uno studio finlandese ha mostrato che un’integrazione nel primo anno di vita riduceva il rischio dell’80% su un follow-up di trent’anni. In consulenza, quando un paziente presenta una patologia autoimmune (endometriosi, artrite reumatoide, lupus, malattia di Crohn), il dosaggio della 25-OH-D3 fa parte del mio bilancio sistematico.
La depressione e il declino cognitivo sono sintomi neuropsichiatrici frequenti. Il VDR è fortemente espresso nell’ippocampo, la regione del cervello essenziale alla memoria e alla regolazione dell’umore. Gli studi mostrano che un basso tasso di vitamina D è associato a un rischio accresciuto di depressione, di declino cognitivo e di malattia di Alzheimer[^6]. La vitamina D stimola la produzione di BDNF (Brain-Derived Neurotrophic Factor), lo stesso fattore di crescita che l’esercizio fisico stimola per proteggere i neuroni. È un legame che esploro in dettaglio nell’articolo sul cervello e la cognizione.
Il cancro è l’ultimo grande capitolo. Il VDR è presente nelle cellule del seno, della prostata, del colon e del pancreas. Quando il calcitriol si lega al VDR di queste cellule, stimola la differenziazione (le cellule maturano e si specializzano invece di proliferare anarchicamente) e l’apoptosi (le cellule difettose si suicidano). Le meta-analisi di Garland e Garland mostrano che un tasso di 25-OH-D3 superiore a 40 ng/mL è associato a una riduzione di 50% del rischio di cancro colorettale rispetto a un tasso inferiore a 20 ng/mL[^8]. Risultati simili sono stati osservati per il cancro al seno, alla prostata e al pancreas. Il meccanismo passa per quattro vie anticancro complementari: differenziazione cellulare, freno alla proliferazione, apoptosi delle cellule precancerose, e inibizione dell’angiogenesi tumorale. Sono tutti dipendenti dal tasso di vitamina D.
I micronutrienti essenziali alla vitamina D
La vitamina D da sola non basta. Per capire perché, bisogna tornare alla catena di sintesi e attivazione. Tutto inizia nella pelle. I raggi UVB convertono il 7-deidrocolesterolo in pre-vitamina D3, che si trasforma in colecalciferolo (vitamina D3) sotto l’effetto del calore corporeo. Il colecalciferolo viaggia nel sangue, legato alla DBP (Vitamin D Binding Protein), fino al fegato dove l’enzima 25-idrossilasi (CYP2R1) lo converte in 25-OH-D3 (calcidiol), la forma dosata nel sangue. La 25-OH-D3 viaggia poi fino al rene dove la 1-alfa-idrossilasi (CYP27B1) la converte in 1,25-(OH)2-D3 (calcitriol), la forma attiva che si lega al VDR. Ogni stadio di questa catena dipende da cofattori precisi.
Il magnesio è il cofattore più critico. Le due idrossilazioni (epatica e renale) necessitano di magnesio come cofattore enzimatico[^4]. Un deficit di magnesio blocca l’attivazione della vitamina D, anche se ne assumi dosi massicce. Per questo molti pazienti che prendono vitamina D non vedono il loro tasso salire sufficientemente: mancano di magnesio per attivarla. Il cerchio è vizioso: il deficit di magnesio impedisce l’attivazione della vitamina D, e il deficit di vitamina D aggrava la perdita renale di magnesio. Correggere tutti e due insieme è indispensabile. Il bisglicinato di magnesio, a ragione di 300-400 mg al giorno con taurina e B6, è la forma che raccomando sistematicamente in associazione con la vitamina D.
La vitamina K2-MK7 è il secondo cofattore essenziale. Il suo ruolo è dirigere il calcio verso le giuste destinazioni. La vitamina D aumenta l’assorbimento intestinale del calcio, ma non controlla dove questo calcio si deposita. Senza K2, il calcio può depositarsi nelle arterie (calcificazioni vascolari), nei reni (calcoli renali) o nelle articolazioni (artrosi calcificante) invece di depositarsi nelle ossa. È il paradosso calcico: gli studi mostrano che l’integrazione di calcio da solo, senza K2, aumenta il rischio cardiovascolare mentre riduce il rischio di frattura. La K2-MK7 risolve questo paradosso attivando due proteine calcio-dipendenti: l’osteocalcina (che fissa il calcio nell’osso) e la MGP (Matrix Gla Protein, che impedisce la calcificazione arteriosa). Il duo vitamina D + K2 è il tandem fisiologico: la D fa entrare il calcio, la K2 lo dirige al posto giusto. La dose abituale è di 100-200 microgrammi di K2-MK7 al giorno.
Lo zinco è il terzo cofattore da non trascurare. Lo zinco è cofattore del VDR stesso. Senza zinco, il recettore della vitamina D funziona meno bene, il che riduce l’efficacia della vitamina D attiva anche quando il tasso ematico è corretto. Lo zinco interviene anche nella conversione T4 in T3 a livello tiroideo, e la tiroide e la vitamina D condividono numerose interazioni metaboliche. Una carenza combinata zinco-vitamina D è estremamente frequente e crea un terreno favorevole alle malattie autoimmuni.
Le fonti alimentari
L’alimentazione è strutturalmente incapace di coprire i nostri bisogni di vitamina D. Gli apporti alimentari massimi si situano intorno a 200-400 UI al giorno, mentre la sintesi cutanea produce tra 10 000 e 20 000 UI in 20 minuti di esposizione di corpo intero. Quest’ordine di grandezza mostra quanto la vitamina D sia soprattutto un’ormone solare, e non un nutriente alimentare. Detto questo, alcune fonti alimentari contribuiscono utilmente allo stato di vitamina D, soprattutto in inverno quando la sintesi cutanea è nulla.
L’olio di fegato di merluzzo è la fonte alimentare più concentrata, con circa 1360 UI per cucchiaio. I nostri nonni lo prendevano ogni inverno, ed era un gesto di sanità pubblica straordinariamente efficace. Apporta inoltre vitamina A e omega-3, il che lo rende un alimento funzionale completo. I pesci grassi (salmone selvaggio, sgombro, sardina, aringa) apportano tra 400 e 600 UI per 100 grammi. Il salmone selvaggio contiene circa quattro volte più vitamina D del salmone d’allevamento, una differenza che si spiega con l’alimentazione naturale in plancton.
Il tuorlo d’uovo apporta circa 40 UI per unità, il che è modesto ma cumulativo se ne consumi regolarmente. Le uova di galline allevate all’aperto contengono più vitamina D di quelle di galline in gabbia, perché le galline esposte al sole sintetizzano più vitamina D3 che si ritrova nel tuorlo. Il burro e i formaggi grassi apportano quantità modeste ma non trascurabili. Il fegato di vitello è una fonte interessante (circa 50 UI per 100 grammi) oltre ai suoi apporti di ferro, zinco e vitamina A.
I funghi sono l’unica fonte vegetale di vitamina D, ma sotto forma di D2 (ergocalciferolo), meno efficace della D3. I funghi prataioli esposti agli UV contengono circa 400 UI per 100 grammi, ma il loro contenuto è molto variabile a seconda delle condizioni di coltura. È una fonte di apporto per i vegani, nulla più.
L’esposizione solare rimane la fonte fisiologica per eccellenza. Da aprile a ottobre, esporre braccia e gambe al sole senza crema solare per 15-30 minuti al giorno (pelli chiare) o 30-60 minuti (pelli scure), tra le 11 e le 15. Non è un consiglio cosmetico, è un atto di salute. La fototerapia non compensa il deficit di vitamina D (le lampade di fototerapia emettono luce visibile, non UVB). Solo l’integrazione funziona da novembre a marzo alle nostre latitudini.
Gli antagonisti della vitamina D
Le creme solari sono il primo antagonista, e il più paradossale. Una crema solare con indice 30 blocca il 97% degli UVB, il che riduce la sintesi cutanea di vitamina D nelle stesse proporzioni. L’uso sistematico di crema solare su tutta la pelle esposta, promosso dalle campagne di prevenzione del melanoma, ha avuto un effetto collaterale massivo sullo stato di vitamina D della popolazione. Il compromesso ragionevole è esporre braccia e gambe senza crema per 15-30 minuti prima di applicare la crema solare sulle zone a rischio (viso, decolleté, spalle).
L’obesità agisce come una trappola per la vitamina D. Il tessuto adiposo sequestra la vitamina D liposolubile e la rende meno biodisponibile. È un meccanismo di stoccaggio che diventa patologico quando la massa grassa è eccessiva: la vitamina D è imprigionata negli adipociti invece di circolare nel sangue. Le persone obese necessitano dosi 1,5-2 volte superiori per raggiungere lo stesso tasso ematico.
Le statine possono interferire con la sintesi della vitamina D. Il 7-deidrocolesterolo, il precursore cutaneo della vitamina D, è un derivato del colesterolo. Le statine inibiscono la HMG-CoA reduttasi a monte della via di sintesi del colesterolo, il che può teoricamente ridurre la disponibilità del 7-deidrocolesterolo. L’impatto clinico rimane dibattuto, ma è un fattore da tenere in considerazione nei pazienti in terapia con statine con un basso tasso di vitamina D.
I corticosteroidi (cortisone, prednisone) accelerano il catabolismo della vitamina D e riducono l’assorbimento intestinale del calcio. I pazienti in corticoterapia a lungo termine sono sistematicamente a rischio di deficit di vitamina D e osteoporosi. L’integrazione è indispensabile in questo contesto.
Gli anticonvulsivanti (fenitoina, carbamazepina, fenobarbital) inducono gli enzimi epatici del citocromo P450 che catabolizzano la 25-OH-D3. I pazienti epilettici in terapia a lungo termine hanno tassi di vitamina D significativamente più bassi e un rischio accresciuto di fratture.
Gli inibitori della pompa protonica (IPP), prescritti massicciamente contro il reflusso gastrico, riducono l’assorbimento della vitamina D alimentare diminuendo l’acidità gastrica. È lo stesso meccanismo che perturba l’assorbimento del magnesio, dello zinco e del ferro. Gli IPP sono ladri di micronutrienti che la medicina prescrive tuttavia in massa.
I pazienti che soffrono di malassorbimento intestinale (celiachia, Crohn, disbiosi grave, permeabilità intestinale) assorbono male la vitamina D orale, indipendentemente dalla dose. In questi pazienti, la riparazione della barriera intestinale deve precedere o accompagnare l’integrazione di vitamina D.
Le cause dimenticate della carenza
La prima causa dimenticata, e la più scandalosa, sono le norme di laboratorio fuorvianti. Le norme fissano la soglia di «normalità» della 25-OH-D3 a 30 ng/mL. Questa soglia è stata definita per prevenire il rachitismo nel bambino e l’osteomalacia nell’adulto, cioè le malattie ossee più gravi legate alla carenza profonda. È una soglia di sopravvivenza, non una soglia di salute. L’Endocrine Society raccomanda un tasso di 40-60 ng/mL. Michael Holick (Boston University) preconizza 50-80 ng/mL[^1]. Gli studi osservazionali mostrano che è in questa fascia che i benefici sull’immunità, la prevenzione del cancro, la protezione neurologica e la salute muscolare sono più marcati. Se si alzasse la soglia di normalità a 50 ng/mL, bisognerebbe integrare massicciamente la popolazione. È una scelta economica mascherata da scelta scientifica. In naturopatia, noi miriamo all’ottimale, non al minimo.
La seconda causa dimenticata è il polimorfismo del recettore VDR. Il VDR, come tutti i recettori nucleari, può presentare varianti genetiche (polimorfismi SNP) che modificano la sua efficacia. I polimorfismi più studiati sono FokI, BsmI, ApaI e TaqI. Alcuni varianti riducono l’affinità del VDR per il calcitriol, il che significa che anche con un tasso ematico corretto di 25-OH-D3, l’effetto biologico a livello cellulare è diminuito. Questi pazienti hanno bisogno di tassi ematici più elevati per ottenere lo stesso beneficio fisiologico. È una possibile spiegazione per questi pazienti che integrano correttamente, raggiungono un tasso di 50 ng/mL, e continuano tuttavia a presentare sintomi di deficit. La nutrigenomica apre qui prospettive affascinanti per personalizzare i dosaggi.
La terza causa dimenticata è il legame bidirezionale con l’autoimmunità. Sappiamo che il deficit di vitamina D favorisce le malattie autoimmuni disinibendo le risposte Th1 e Th17. Ma il contrario è anch’esso vero. Alcune malattie autoimmuni, e in particolare le patologie che colpiscono l’intestino (celiachia, Crohn), alterano l’assorbimento della vitamina D orale, creando un circolo vizioso auto-mantenuto. Il processo autoimmune stesso consuma vitamina D per l’attivazione dei macrofagi (che esprimono la 1-alfa-idrossilasi e convertono localmente la 25-OH-D3 in calcitriol per i loro stessi bisogni immunitari). Nei pazienti Hashimoto, la tiroidite autoimmune crea un doppio handicap: l’ipotiroidismo riduce la secrezione acida gastrica (compromettendo l’assorbimento), e il processo autoimmune consuma la vitamina D disponibile. Per questo i pazienti autoimmuni hanno bisogno di soglie target più elevate, spesso superiori a 60 ng/mL.
La quarta causa dimenticata è l’attività extra-renale della 1-alfa-idrossilasi. Il Dr Lucas ha sottolineato a lezione che la 1-alfa-idrossilasi non è presente solo nel rene. Si trova nei macrofagi, nelle cellule dendritiche, nelle cellule del colon e del seno. Questi tessuti producono localmente calcitriol per i loro stessi bisogni, attraverso un meccanismo autocrino e paracrino. Questo significa che la forma attiva dosata nel sangue (1,25-(OH)2-D3) non riflette l’attività locale della vitamina D nei tessuti. Un dosaggio di 1,25-(OH)2-D3 «normale» non garantisce che i tuoi macrofagi o le tue cellule intestinali ricevano abbastanza calcitriol. Per questo il dosaggio della 25-OH-D3 (forma di riserva) è l’unico marcatore affidabile dello stato globale.
Gli integratori alimentari
La vitamina D esiste in due forme: la D2 (ergocalciferolo), di origine vegetale (funghi, lieviti irradiati), e la D3 (colecalciferolo), di origine animale (pelle, pesci grassi, olio di fegato di merluzzo, tuorlo d’uovo) o prodotta da licheni per le forme vegane. Gli studi di Heaney mostrano che la D3 è circa tre volte più efficace della D2 nell’aumentare e mantenere il tasso ematico di 25-OH-D3[^9]. La D2 ha una vita più breve, un’affinità minore per la DBP (proteina di trasporto) e per il VDR. In integrazione, la D3 è sistematicamente preferita. La D2 ha interesse solo per i pazienti vegani stretti che rifiutano ogni fonte animale, e in questo caso, bisogna aumentare la dose per compensare la minore efficacia.
Le fiale di vitamina D prescritte in Francia (tipo Uvedose, ZymaD forte) sono spesso D3, il che è bene. Ma sono prescritte in dosi massicce distanziate (100 000 UI ogni tre mesi). Questa strategia di «bolus» è sempre più messa in discussione. Una somministrazione quotidiana di 2000-4000 UI mantiene un tasso ematico molto più st

Laisser un commentaire
Sois le premier à commenter cet article.