Thomas ist einundvierzig Jahre alt. Führungskraft in einem Beratungsunternehmen, arbeitet seit fünf Jahren sechzig Stunden pro Woche. Als er sich mir gegenüber hinsetzte, zitterten seine Hände leicht. Er sagte mir, dass er seit acht Monaten schlecht schläft, dass er Herzrasen bekommt, wenn er morgens seine E-Mails öffnet, und dass er sich in der vorigen Woche nicht in der Lage befand, einen einfachen Sitzungsbericht zu verfassen. Er, der Projekte im Wert von mehreren Millionen Euro leitete, konnte sich plötzlich nicht mehr vor einem Word-Dokument ausdrücken. Sein Arzt hatte ihm ein Beruhigungsmittel und zwei Wochen Urlaub verschrieben. Thomas schaute mich mit diesem Ausdruck an, den ich kenne, dem Ausdruck von Menschen, die nicht verstehen, was mit ihnen los ist, und stellte mir die Frage, die ich mindestens zweimal pro Woche höre: « Wie bin ich in diese Situation geraten? Ich war noch nie fragil. »
Thomas ist nicht fragil. Sein Gehirn ist einfach in einen archaischen Funktionsmodus umgeschaltet, der nichts mit Fragilität zu tun hat. Ein Überlebensmodus. Und genau dieser Wechsel, leise, progressiv, biochemisch, wurde ihm nie erklärt.
Du denkst, Burnout ist zu viel arbeiten. Die Neurobiologie sagt, dass dein Gehirn nicht mehr zwischen einer dringenden E-Mail und einem Tiger unterscheiden kann.
« Nicht die Ereignisse stressen die Menschen, sondern die Vorstellung, die sie sich davon machen. » Epiktet, zitiert von Dr. Anne Lucas[^1]
Stress: Ein umgeleiteter Überlebensmechanismus
Das Wort « Stress » wurde 1936 von Hans Selye in die Biologie eingeführt. Vorher gehörte der Begriff zur Materialphysik. Selye borgte ihn sich, um die unspezifische Reaktion des Organismus auf jede Belastung zu beschreiben. Und er identifizierte drei aufeinanderfolgende Phasen, die das allgemeine Anpassungssyndrom ausmachen[^2].
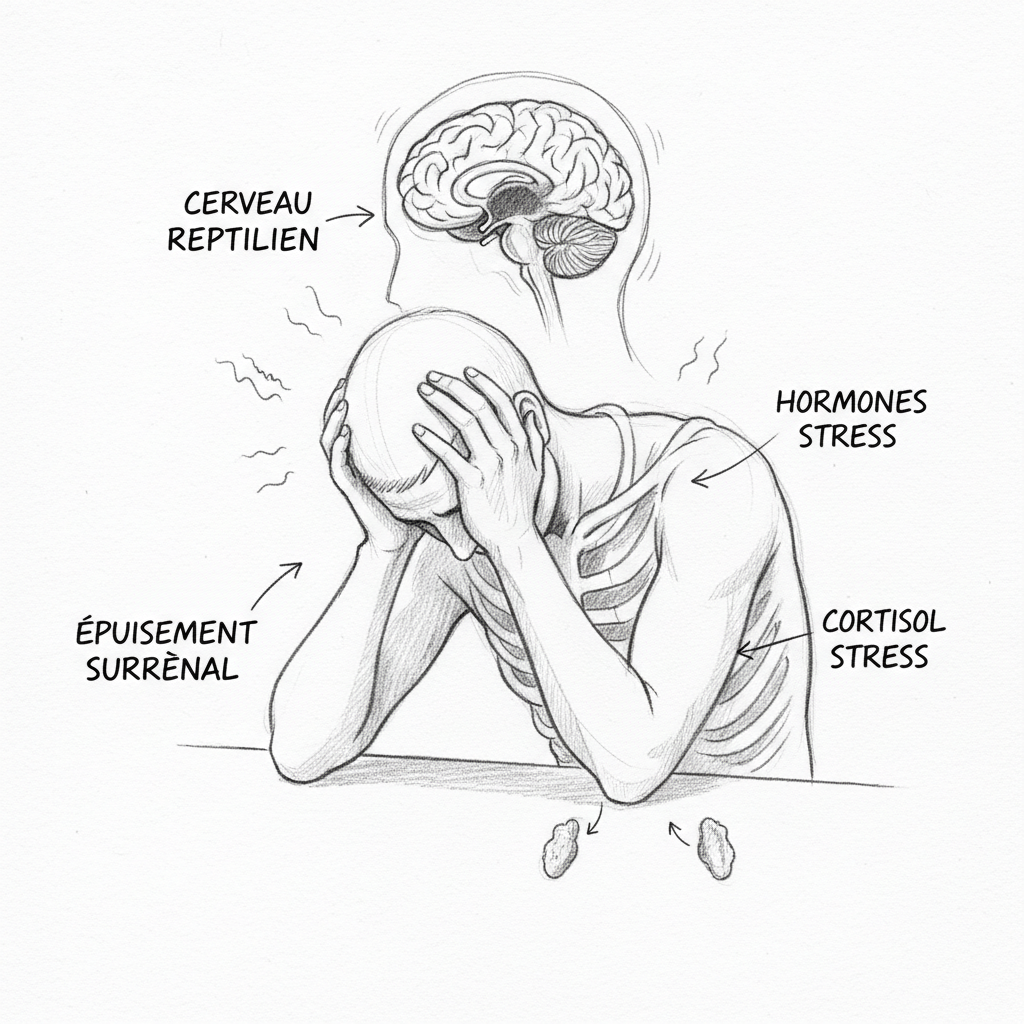
Die erste Phase ist die Alarmphase. Der Organismus nimmt eine Bedrohung wahr. Die Nebennieren geben Adrenalin und Noradrenalin ab. Das Herz beschleunigt sich. Die Muskeln spannen an. Die Atmung beschleunigt sich. Die Pupillen dilatieren. Das Blut wird von den Verdauungsorganen zu den Muskeln umgeleitet. Dies ist die Kampf-oder-Flucht-Reaktion, programmiert seit Millionen von Jahren, um vor einem Raubtier zu fliehen oder einen Feind zu bekämpfen. Diese Phase ist kurz, intensiv und normalerweise gefolgt von einer Rückkehr zur Ruhe.
Die zweite Phase ist die Widerstandsphase. Wenn der Stress anhält, passt sich der Organismus an. Die Nebennieren wechseln von Adrenalin zu Cortisol, einem Hormon, das die Energie über längere Zeit auf hohem Niveau hält. Cortisol mobilisiert Glukosereserven, bremst das Immunsystem, erhält den Blutdruck. Dies ist ein beeindruckender Anpassungsmechanismus. Aber er hat einen Preis. Wie ich im Artikel über Stress, Cortisol und Schilddrüse detailliert darstelle, lenkt chronisch erhöhtes Cortisol Pregnenolon ab, auf Kosten von Progesteron und DHEA, blockiert die Umwandlung von T4 in aktives T3, fördert die Produktion von T3 reverse und erschöpft die Reserven von Magnesium, Zink, B-Vitaminen und Vitamin C. Der Körper hält, aber er leert sich.
Die dritte Phase ist die Erschöpfungsphase. Die Nebennieren können nicht mehr mithalten. Das Cortisol bricht zusammen. Das ist Burnout im biologischen Sinne. Der Organismus hat nicht mehr die Ressourcen, um den Widerstand aufrechtzuerhalten. Alles gibt gleichzeitig nach: Energie, Schlaf, Konzentration, Immunität, Motivation. Dies ist die Phase, die Selye als möglicherweise tödlich ansah. Und das ist die Phase, in der sich Thomas befand, als er in meine Praxis kam.
Der Unterschied zwischen Stress und Burnout ist der Unterschied zwischen einem Sprint und einem Marathon, der im Sprint-Tempo gelaufen wird. Der erste ist normal. Der zweite ist eine metabolische Katastrophe. Wenn du die drei Stadien der Nebennierenererschöpfung im Detail verstehen und identifizieren möchtest, habe ich einen umfassenden Artikel zu diesem Thema geschrieben.
Laborit und die drei Notfallzustände des Instinkts
Henri Laborit, französischer Neurobiolog und Chirurg, veröffentlichte 1986 ein Modell, das für das Verständnis von Burnout bemerkenswert relevant bleibt. Laborit beschreibt drei Notfallzustände des Instinkts, drei archaische Reaktionen des Gehirns auf Bedrohung[^3].
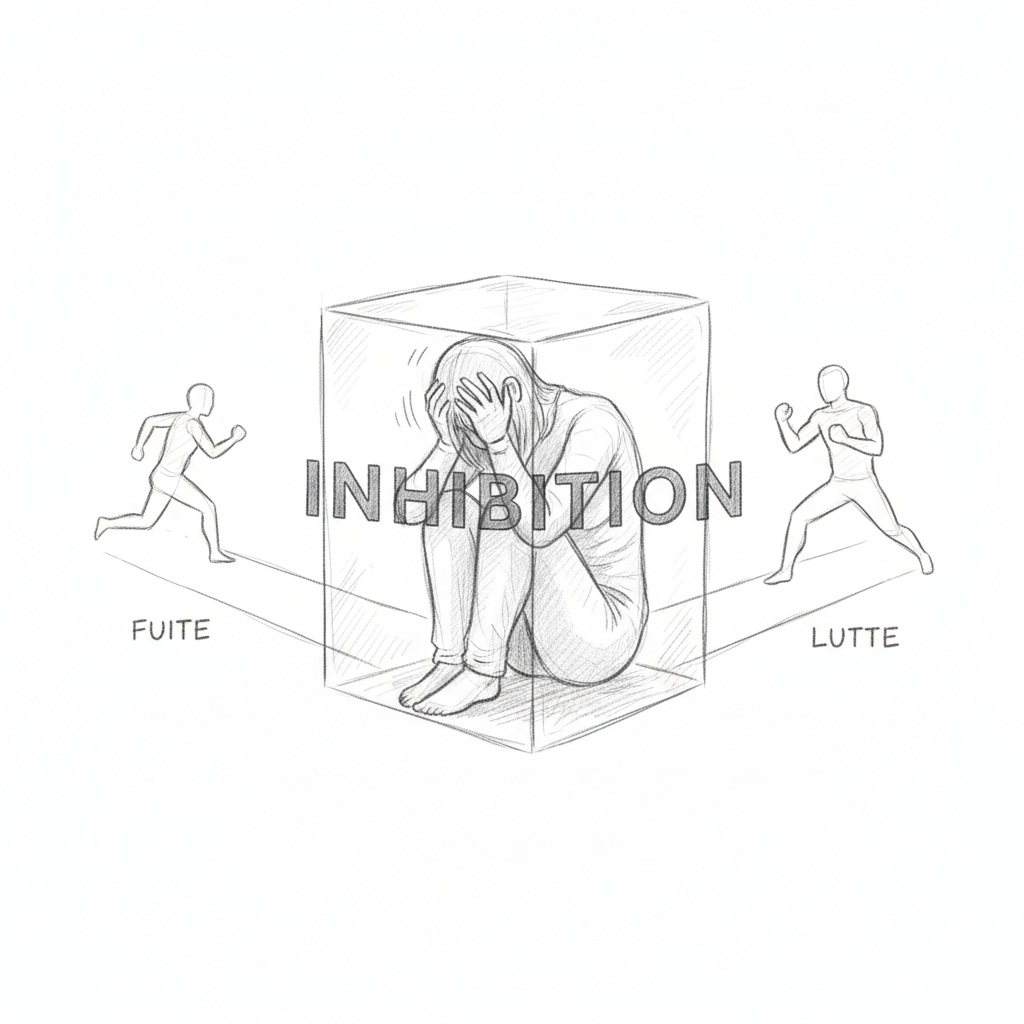
Der erste Zustand ist die Flucht. Der Organismus nimmt eine Gefahr wahr und wählt, sich zu entfernen. Dies ist die energieeffizienteste Reaktion. Die Herzfrequenz beschleunigt sich, das Adrenalin steigt, die Muskeln bereiten sich vor. In beruflichen Situationen äußert sich Flucht durch Vermeidung: du verschiebst das schwierige Treffen, du liest deine E-Mails nicht mehr, du prokrastinierst bei schwierigen Aufgaben. Das ist keine Faulheit. Es ist ein Gehirn, das versucht, vor dem zu fliehen, das es als Raubtier wahrnimmt.
Der zweite Zustand ist der Kampf. Der Organismus stellt sich der Herausforderung. Das Cortisol steigt, die Aggression nimmt zu, die Toleranz sinkt. In Unternehmen äußert sich Kampf durch überproportionale Reizbarkeit, Konflikte mit Kollegen, kurze Antworten auf E-Mails, nächtliches Zähneknirschen (das Zähneknirschen während des Schlafes ist ein Überrest von Kampfverhalten). Thomas presste seine Zähne nachts so fest zusammen, dass sein Zahnarzt eine Schiene machen musste. Niemand hatte die Verbindung zu seinem beruflichen Stress hergestellt.
Der dritte Zustand ist die Handlungshemmung. Dies ist der Zustand, den Laborit als am zerstörerischsten ansah. Wenn man weder fliehen noch kämpfen kann, erstarrt das Gehirn. Das parasympathische Nervensystem übernimmt. Der Blutdruck fällt. Die Herzfrequenz verlangsamt sich. Die Energie bricht zusammen. Der Mensch « trennt sich ab ». In fortgeschrittenem Burnout äußert sich Hemmung durch das Gefühl der Leere, die Unfähigkeit, Entscheidungen zu treffen, Depersonalisation (das Gefühl, sich selbst von außen dabei zuzuschauen), und manchmal völlige Lähmung angesichts von ehemals einfachen Aufgaben. Thomas, unfähig, seinen Bericht zu schreiben, war in voller Handlungshemmung.
Laborit hatte dies vor vierzig Jahren verstanden: Handlungshemmung ist der Nährboden für Krankheit. Wenn der Körper weder handeln noch fliehen kann, somatisiert er. Chronische Muskelverspannungen, Verdauungsstörungen, Kopfschmerzen, wiederholte Infektionen sind keine Zufälle. Dies sind die biologischen Folgen eines Gehirns, das in Handlungshemmung feststeckt, ein Gehirn, das alle Ausgänge versperrt hat.
Die vier Gehirngebiete: Das ANC-Modell
Der neurökognitive und behaviorale Ansatz (ANC), entwickelt von Dr. Jacques Fradin, schlägt ein funktionales Modell des Gehirns vor, das den Burnout-Mechanismus bemerkenswert beleuchtet. Dieses Modell unterscheidet vier Gebiete, jedes mit einer spezifischen Funktion und einer radikal unterschiedlichen Informationsverarbeitungsweise[^4].
Das erste Gebiet ist das Reptilienhirn. Das ist das älteste in evolutionärer Hinsicht. Es verwaltet die individuelle Überlebung. Sein Vokabular ist binär: Gefahr oder keine Gefahr. Seine Reaktionen sind die drei Zustände von Laborit: Flucht, Kampf, Hemmung. Es denkt nicht. Es nuanciert nicht. Es reagiert. Seine Verarbeitungsgeschwindigkeit ist blitzschnell, einige Millisekunden, denn in Überlebenssituationen ist Geschwindigkeit wichtiger als Genauigkeit. Wenn ein Tiger auftaucht, machst du keine Vor- und Nachteile-Liste. Du läufst. Das Problem ist, dass dein Reptilienhirn keinen Unterschied zwischen einem Tiger und einer E-Mail von deinem Chef Sonntagabend macht. Die biochemische Reaktion ist dieselbe: Adrenalin, Cortisol, Muskelverspannungen, Tachykardie, Hitzewallungen.
Das zweite Gebiet ist das Paläolimbische Hirn. Es verwaltet das Überleben der Gemeinschaft, die Herdenposition, die Selbstbehauptung innerhalb der Gruppe. Es ist das Hirn der sozialen Hierarchie, des Wettbewerbs, der Unterwerfung, der Dominanz. In Unternehmen ist es ständig aktiviert: das Treffen, in dem du dein Projekt verteidigen musst, der Blick deines Vorgesetzten, der Vergleich mit Kollegen, die Angst, deinen Platz zu verlieren. Das Paläolimbische Hirn treibt dich an, deine Grenzen zu beweisen, zu zeigen, dass du widerstehst, auf keinen Fall zuzugeben, dass du müde bist. Es ist derjenige, der dich « es schaffen » sagen lässt, wenn du überhaupt nichts mehr schaffst.
Das dritte Gebiet ist das Neolimbische Hirn. Es verwaltet das Einfache und Bekannte. Das ist der Autopilot, das Gebiet der Gewohnheiten, der Routinen, der Persönlichkeit. Es funktioniert durch Mustererkennung: wenn die Situation etwas Bekanntem ähnelt, wendet es die Lösung an, die es kennt. Das ist extrem effizient für wiederholte Aufgaben und vertraute Situationen. Aber es ist auch eine Falle. Das Neolimbische Hirn ist starr. Es hasst Neuheit, Unsicherheit, Veränderung. Und wenn eine neue Situation auftritt, tut es etwas Katastrophales: es behandelt sie, als wäre sie bekannt.
Das vierte Gebiet ist der präfrontale Neokortex. Das ist das neueste in evolutionärer Hinsicht, das ausgereifteste und dasjenige, das uns am stärksten von anderen Säugetieren unterscheidet. Es verwaltet das Komplexe und Unbekannte im adaptiven Modus. Es ist fähig zu Offenheit, Nuanciertheit, Kreativität, Abstand, Innovation. Das ist das Gebiet des flexiblen Denkens, der Problemlösung, der informierten Entscheidungsfindung. Der Präfrontale reagiert nicht. Er antwortet. Und dieser Unterschied zwischen Reagieren und Antworten ist das Herzstück von allem, was adaptiven Stress von pathologischem Stress unterscheidet.
Die Autopilot-Falle: Wie Stress im Gehirn entsteht
Dr. Anne Lucas beschreibt im Kurs des DU Mikroernährung den Stressmechanismus nach dem ANC-Modell mit einer Klarheit, die es verdient, Schritt für Schritt detailliert zu werden[^5].
Alles beginnt mit einer neuen Situation. Ein unerwartetes Ereignis, eine ungewöhnliche Anfrage, eine Planänderung, ein zwischenmenschlicher Konflikt. Diese Situation erreicht das Gehirn und die erste Frage lautet: Ist das einfach oder komplex? Bekannt oder unbekannt?
Wenn das Neolimbische Hirn die Situation als einfach und bekannt beurteilt, aktiviert es den Autopilot. Es wendet eine vorgefertigte Antwort an, eine Gewohnheit, ein Gedankenmuster aus der Vergangenheit. Das Problem tritt auf, wenn diese Einschätzung falsch ist. Wenn die Situation tatsächlich komplex oder neu ist, aber das Neolimbische Hirn sie behandelt, als wäre sie vertraut. Die automatische Antwort ist dann unangemessen. Sie löst das Problem nicht. Und hier setzt der Stressmechanismus ein.
Der präfrontale Neokortex erkennt den Fehler. Er sieht, dass die automatische Antwort nicht funktioniert, dass das Problem nicht gelöst ist, dass etwas nicht stimmt. Und er sendet ein Alarmsignal. Aber dieses Signal geht nicht zurück an das Neolimbische Hirn, um es zu bitten, seine Einschätzung zu überprüfen. Es geht direkt hinab zum Reptilienhirn. Das ist der grundlegende Kurzschluss von Stress. Das Reptilienhirn erhält ein Alarmsignal, das es als Überlebenbedrohung interpretiert. Und es löst die Kaskade aus: Adrenalin, Cortisol, Flucht, Kampf oder Hemmung.
Dieser Mechanismus erklärt, warum Stress oft völlig unangemessen zur objektiven Situation ist. Du bist nicht gestresst, weil die Situation wirklich gefährlich ist. Du bist gestresst, weil dein Autopilot eine falsche Antwort gegeben hat, dein Präfrontaler das erkannt hat, und dein Reptilienhirn dieses Fehlersignal als vitale Bedrohung interpretiert hat. Eine unbedeutende E-Mail kann einen inneren Sturm auslösen, wenn das Neolimbische Hirn sie in die Kategorie « Bedrohung für meine Position » einordnet, und der Präfrontale erkennt, dass deine automatische Antwort (Ignorieren oder schroff antworten) nicht angemessen ist.
Das ist genau das, was mit Thomas passierte. Jede neue Anfrage, jedes unvorhergesehene Treffen, jede Planänderung löste seinen Autopilot aus. Und da die Last zu komplex für vorgefertigte Antworten geworden war, schickte das Fehlersignal sich in einer Schleife zurück an sein Reptilienhirn. Fünfzig, hundert Mal pro Tag erhielt sein Reptilienhirn Überlebensalarme. Falsche Alarme, aber biochemisch nicht von echten Bedrohungen zu unterscheiden. Sein Körper produzierte Cortisol, als müsste er jeden Tag acht Stunden gegen ein Raubtier kämpfen, fünf Tage pro Woche, seit fünf Jahren.
Der Schaden chronischen Stresses am Körper
Die Funktionsstörung des autonomen Nervensystems (ANS) ist der erste klinische Marker chronischen Stresses. Das ANS besteht aus zwei Zweigen: dem sympathischen System (Beschleuniger) und dem parasympathischen System (Bremse). In akuter Stresssituation dominiert das Sympathische. In der Erholungsphase übernimmt das Parasympathische wieder die Kontrolle. Bei dem Patienten mit Burnout ist diese Wechselwirkung unterbrochen. Das Sympathische bleibt permanent aktiviert, oder der Organismus kippt in eine parasympathische Dominanz der Hemmung[^6].
Die klinischen Zeichen dieser Störung sind zahlreich und werden oft missverstanden. Ruhepuls-Tachykardie, ungeklärte Herzrasen, Hitzewallungen ohne hormonale Ursache, chronische Muskelverspannungen (Trapezius, Kiefer, Solarplexus), nächtliches Zähneknirschen, Kälteschauer, Magen-Darm-Störungen (Durchfall oder wechselnde Verstopfung), Appetitlosigkeit oder Heißhunger, Libidoverlust, orthostatische Schwindel, Tinnitus, Spannungskopfschmerzen. Wie viele Patienten erhalten einen Betablocker für Herzrasen, das nur ein Symptom eines permanent wachsamen Reptilienhirns ist.
Chronisch erhöhtes Cortisol zerstört den Körper still und leise. Es verursacht Insulinresistenz (das Cortisol hält die Blutglukose hoch, was schließlich die Insulinrezeptoren erschöpft), viszerale Gewichtszunahme (Cortisol fördert viszerale Speicherung), Immunsuppression (Cortisol hemmt die Proliferation von T- und B-Lymphozyten), Knochendemineralisation (Cortisol hemmt Osteoblasten), Muskelatrophie (Cortisol ist katabol), und direkte Neurotoxizität auf dem Hippocampus, dem Gehirnareal, das für Gedächtnis und Lernen verantwortlich ist[^7]. Thomas, der seine Worte nicht fand, litt nicht an Frühdemenz. Sein Hippocampus war cortisolvergiftet.
Cortisol erschöpft systematisch die Magnesium-, Zink-, B-Vitamin- (besonders B5, B6, B9 und B12) und Vitamin-C-Reserven. Das schafft einen teuflischen Teufelskreis: Stress erschöpft die Nährstoffe, die für die Herstellung von Neurotransmittern notwendig sind (Dopamin, Serotonin, GABA, Noradrenalin), was das Gehirn anfälliger für Stress macht, was die Nährstoffe noch weiter erschöpft. Das ist die Abwärtsspirale des Burnouts. Und deshalb ist Mikroernährung nicht ein Luxus in der Behandlung von Burnout. Es ist eine biochemische Notwendigkeit.
Deinen Stresslevel einschätzen: Die Werkzeuge, die die Wissenschaft anbietet
Bevor wir über Lösungen sprechen, musst du wissen, wo du stehst. Drei wissenschaftlich validierte Evaluierungsinstrumente ermöglichen es dir, deinen Stresslevel zu quantifizieren und die Schwere der Situation zu bestimmen[^8].
Das erste ist der HAD-Fragebogen (Hospital Anxiety and Depression Scale). Dieser Fragebogen hat vierzehn Punkte, sieben für Angst und sieben für Depression. Der Angstscore wird so interpretiert: von 0 bis 7, normaler Zustand. Von 8 bis 10, leichte Angst. Von 11 bis 14, mittelschwere Angst. Von 15 bis 21, schwere Angst. Dr. Lucas weist darauf hin, dass die HAD ein Screening-Werkzeug ist, kein Diagnose-Werkzeug. Aber ein Angstscore über 10 sollte wachsam machen. Und ein Score über 14 erfordert dringende Intervention, oft zunächst medizinisch.
Das zweite ist die Perceived Stress Scale von Cohen. Sie misst nicht die stressauslösenden Ereignisse selbst, sondern die subjektive Stresswahrnehmung. Der Score wird so interpretiert: unter 25, kein signifikanter Stress. Zwischen 25 und 49, mäßiger Stress. Über 50, pathologischer Stress, der Intervention erfordert. Der Vorteil dieser Skala ist, dass sie das Prinzip von Epiktet bestätigt, das vom ANC-Modell aufgegriffen wird: Es sind nicht die Ereignisse, die dich stressen, sondern die Vorstellung, die du dir davon machst. Zwei Menschen, die derselben Situation gegenüberstehen, können völlig entgegengesetzte Scores haben.
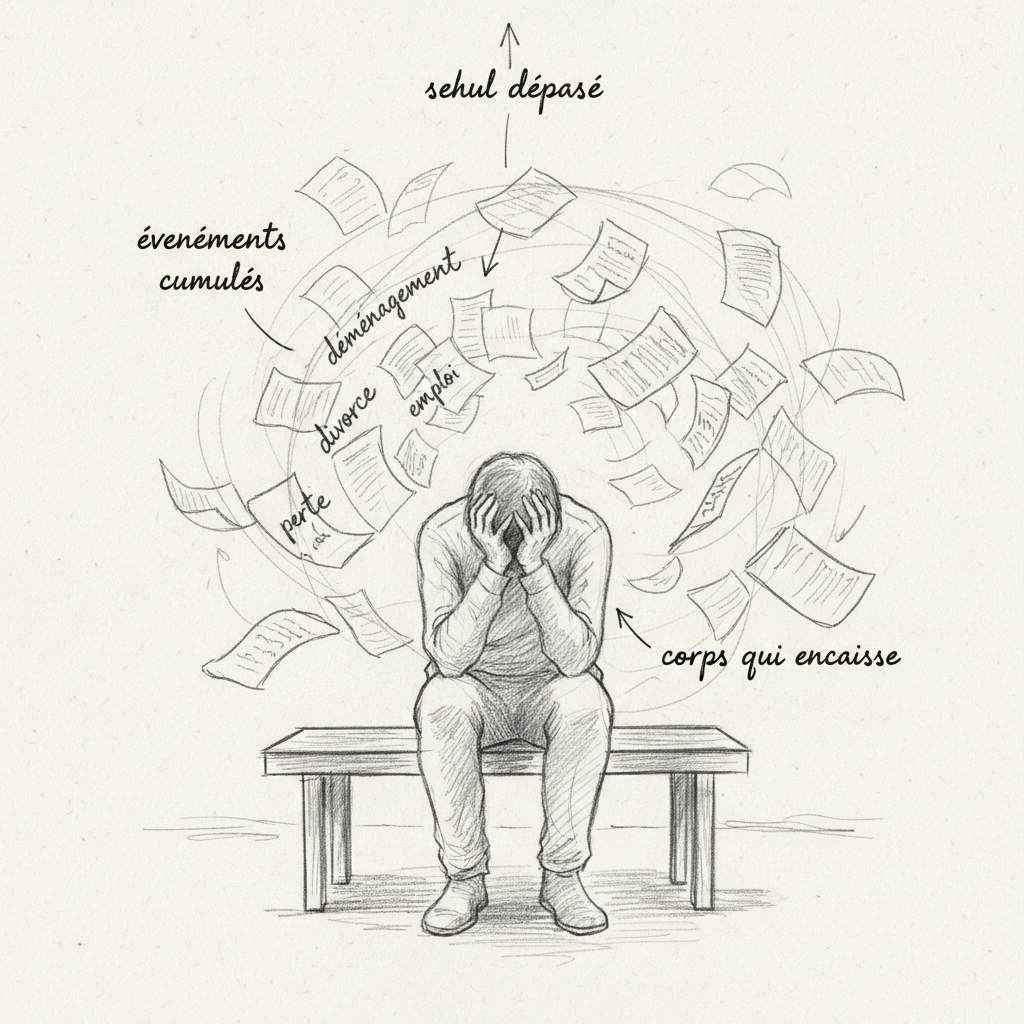
Das dritte ist die Holmes-Rahe-Skala, die aus 1967 stammt, aber noch in der klinischen Praxis verwendet wird. Sie vergibt Punkte für dreiundvierzig Lebensereignisse (Todesfall eines Ehepartners: 100 Punkte, Scheidung: 73, Arbeitsplatzverlust: 47, Umzug: 20, Urlaub: 13). Du addierst die Scores der Ereignisse, die du in den letzten zwölf Monaten erlebt hast. Unter 150 Punkten ist das Krankheitsrisiko im nächsten Jahr gering. Zwischen 150 und 300 Punkten ist das Risiko mäßig (etwa 50 %). Über 300 Punkten übersteigt das Risiko 80 %[^9]. Thomas sammelte 340 Punkte: Jobwechsel, Geburt seines zweiten Kindes, Umzug, Konflikt mit seiner Hierarchie und Todesfall seines Vaters sechs Monate vorher. Einzeln war jedes dieser Ereignisse bewältigbar. Zusammen überforderten sie seine Anpassungsfähigkeit.
Ich verwende regelmäßig den Holmes-Rahe-Fragebogen in der Beratung, um den Stresslevel meiner Patienten zu objektifizieren. Es ist ein einfaches, schnelles Werkzeug, das oft die Augen öffnet: Viele Menschen erkennen nicht, welche Stresslast sich im letzten Jahr aufgebaut hat, bis man eine Zahl darauf legt.
Aus dem Reptilienhirn herauskommen: Der präfrontale Weg
Wenn der Stressmechanismus ein Kurzschluss des Reptilienhirns ist, dann ist die Lösung, den Zugang zum Präfrontalen wiederherzustellen. Das ist das Grundprinzip des neurökognitiven Ansatzes: Der Präfrontale ist das einzige Gebiet, das das Komplexe und Unbekannte behandeln kann, ohne einen Alarm auszulösen[^10]. Er ist fähig, Abstand zu nehmen, zu relativieren, kreative Lösungen zu finden, Unsicherheit ohne Panik zu akzeptieren.
Aber hier ist das Problem: Wenn das Reptilienhirn aktiviert ist, ist der Zugang zum Präfrontalen physiologisch blockiert. Cortisol hemmt die exekutiven Funktionen des präfrontalen Kortex. Das ist ein logischer Überlebensmechanismus: Wenn ein Tiger dir folgt, brauchst du nicht zu denken, du brauchst zu laufen. Aber in chronischer Stresssituation wird diese Blockade pathologisch. Das Reptilienhirn sperrt den Präfrontalen, der keinen Regulationssignal senden kann, was das Reptilienhirn in Alarmbereitschaft hält, was den Präfrontalen noch mehr sperrt. Geschlossene Schleife.
Um diese Schleife zu durchbrechen, musst du auf zwei Fronten gleichzeitig handeln. Das erste ist biochemisch: Magnesium-, B-Vitamin-, Omega-3- und Vitamin-C-Reserven wiederherstellen, um dem Gehirn die Rohstoffe zurückzugeben, die notwendig sind für die Synthese der inhibitorischen Neurotransmitter (GABA, Serotonin), die das Reptilienhirn beruhigen. Das zweite ist verhaltensbedingt: Techniken praktizieren, die gezielt den Präfrontalen und das Parasympathische aktivieren.
Die physiologische Atmung (Herzkohärenz, Bauchatmung) ist der mächtigste und schnellste Hebel. Der Vagus-Nerv, der das Herz und den Magen-Darm-Trakt innerviert, ist der Hauptvermittler des parasympathischen Systems. Eine langsame und tiefe Atmung (sechs Zyklen pro Minute, das heißt fünf Sekunden Einatmung und fünf Sekunden Ausatmung) aktiviert direkt den Vagus-Nerv und verlagert das Gleichgewicht zwischen Sympathischem und Parasympathischem zugunsten der Bremse. Fünf Minuten genügen, um das Cortisol mesbar zu senken. Das ist ein Zugangstor zum Präfrontalen, das du überall und jederzeit nutzen kannst.
Moderates Ausdauertraining ist der zweite Hebel. Der Artikel über Sport und Mikroernährung detailliert die beteiligten Mechanismen: Erhöhung des BDNF (Brain-Derived Neurotrophic Factor), Stimulation der Hippocampus-Neurogenese, Erhöhung der Serotonin- und Dopaminsynthese, Freisetzung von Endorphinen. Dreißig Minuten schnelles Gehen pro Tag genügen. Aber Vorsicht: intensives und langausdauerndes Training erhöht das Cortisol. In einer Burnout-Situation ist der Marathon dein Feind. Gehen, Yoga, Schwimmen, Radfahren in moderatem Tempo sind deine Verbündeten.
Schlaf ist der dritte Hebel, und wahrscheinlich der am meisten vernachlässigte. Wie ich im Artikel über gutes Schlafen erläutere, fällt das Cortisol während des Tiefschlafs, das Wachstumshormon wird ausgeschüttet (Gewebereparatur), Erinnerungen werden konsolidiert und metabolische Abfallprodukte des Gehirns werden über das glymphatische System ausgeschieden. Ein Burnout ohne Schlafwiederherstellung ist ein Burnout, das nicht heilt. Melatonin, Magnesium-Bisglycinat vor dem Schlafengehen, Bildschirme eine Stunde vor dem Schlafengehen vermeiden, kühles und dunkles Zimmer: das sind die Grundlagen.
Das mikroernährungsmedizinische Protokoll für chronischen Stress
Dr. Anne Lucas betont ein grundlegendes Prinzip: In chronischer Stresssituation explodieren die Mikroernährungsbedürfnisse, während sich die Ernährung verschlechtert (Stress treibt zu schnellen Zuckern, Kaffee, Alkohol, ausgelassenen Mahlzeiten)[^11]. Supplementation ist nicht optional. Sie ist strukturell notwendig.
Magnesium ist die oberste Priorität. Es ist das erste Mineral, das durch Cortisol erschöpft wird. Ein Magnesiummangel senkt die Stresstoleranz, fördert Muskelverspannungen, Krämpfe, Zähneknirschen, Reizbarkeit, Schlafstörungen und Herzrasen. Magnesium-Bisglycinat ist die best verträgliche und best absorbierte Form, 300 bis 400 mg pro Tag aufgeteilt in zwei Dosen (morgens und abends). Der Artikel über Magnesium, Schilddrüse und Schlaf detailliert die Wechselwirkungen zwischen diesen drei Systemen.
B-Vitamine sind die zweite Säule. B5 (Pantothensäure) ist der Cofaktor der Cortisol-Synthese in den Nebennieren. B6 in Form von Pyridoxal-5-Phosphat (P5P) ist Cofaktor der Dopamin-, Serotonin- und GABA-Synthese. B9 (Methylfolat) und B12 (Methylcobalamin) sind unverzichtbar für Methylierung und Homocystein-Recycling. Ein B-Komplex in physiologischen Dosen ist das Minimum. In fortgeschrittenem Burnout sind B6 P5P mit 50 mg pro Tag und B5 mit 500 mg pro Tag oft notwendig[^12].
Omega-3 EPA und DHA schützen Nervenmembranen und üben eine starke anti-entzündliche Wirkung durch Modulation des AA/EPA-Verhältnisses aus. Wie ich im Artikel über Omega-3 und Membranfluidität detailliere, ist DHA der Hauptstrukturkomponent von Gehirnmembranen. Ein Omega-3-Mangel beeinträchtigt die Exozytose von Neurotransmittern und die Mobilität synaptischer Rezeptoren. Zwei bis drei Gramm EPA/DHA pro Tag ist die übliche Dosierung bei chronischem Stress.
Vitamin C ist der Cofaktor der Cortisol



Laisser un commentaire
Sois le premier à commenter cet article.