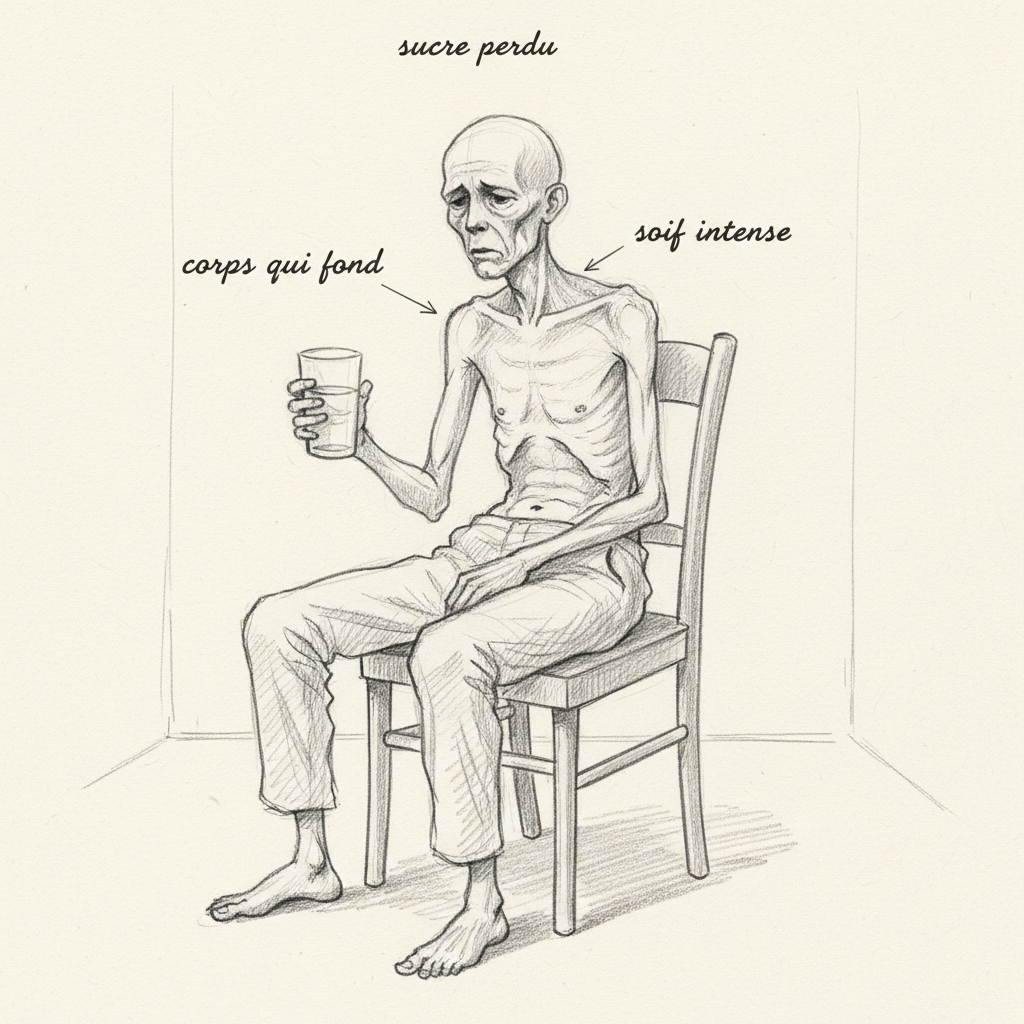
Alain hat in zwei Monaten acht Kilo verloren, ohne es zu wollen. Mit zweiundsechzig Jahren sieht er nach einem Leben als Genießer seine Hosen flattern und seine Arme dünner werden. Er trinkt Liter um Liter Wasser, ohne seinen Durst je zu stillen. Er steht drei Mal pro Nacht auf, um zu urinieren. Er ist ständig müde, mit einer Muskelschwäche, die ihn überrascht, wenn er Treppen hinaufgeht. Sein Arzt hat endlich den Blutzucker gemessen: 2,4 g/L. Alain ist Diabetiker. Sein Pankreas hat die Waffen gestreckt.
Alains Geschichte ist die Geschichte von Millionen Menschen. Jahrelang hat sein Pankreas zu viel Insulin produziert, um die zunehmende Insulinresistenz seiner Zellen auszugleichen (der Hyperinsulinismus). Dann, nach Jahren der Überanstrengung, erschöpften sich die Beta-Zellen der Langerhans-Inseln. Die Insulinproduktion fiel ab. Glukose sammelte sich im Blut an, ohne in die Zellen eindringen zu können. Das ist der Übergang von Insulinresistenz zu manifesterem Typ-2-Diabetes: das Stadium der Pankreaserschöpfung.
Vom Überschuss zum Mangel: die Flugbahn der Bauchspeicheldrüse
Die Flugbahn ist vorhersehbar und dokumentiert. Phase 1: Eine kohlenhydratreiche Ernährung mit raffinierten Kohlenhydraten und Bewegungsmangel installieren nach und nach Insulinresistenz. Das Pankreas kompensiert durch erhöhte Produktion. Phase 2: Chronischer Hyperinsulinismus etabliert sich. Das Pankreas arbeitet im Überbelastungsmodus. Der Blutzucker bleibt dank dieser Überproduktion normal. Phase 3: Die Beta-Zellen erschöpfen sich, oxidieren, sterben ab (Apoptose). Die Insulinproduktion fällt ab. Der Blutzucker steigt. Der Diabetes bricht aus.
Diese Flugbahn dauert zehn bis zwanzig Jahre. Während dieser ganzen Zeit bleibt der Nüchternblutzucker oft normal (das Pankreas kompensiert). Deshalb wird Diabetes so spät diagnostiziert: Wenn der Blutzucker ansteigt, sind bereits fünfzig Prozent der Beta-Zellen zerstört.
Die Zeichen der Insulininsuffizienz
Unbeabsichtigte Gewichtsabnahme ist das ernsteste Alarmsignal. Ohne Insulin zirkuliert Glukose im Blut, kann aber die Zellen nicht versorgen. Die Zellen wenden sich Fett (Lipolyse) und Muskelproteinreserven (Proteolyse) für ihre Energie zu. Du magst ab, verlierst aber Muskel und Fett, kein Wasser.
Polyurie-Polydipsie (viel urinieren und ständig Durst haben) ist das klassische Syndrom. Das Überglukose im Blut wird von den Nieren gefiltert. Wenn die Nierenreabsorptionskapazität überschritten wird (renale Glukoseschwelle, etwa 1,8 g/L), geht Glukose in den Urin über und nimmt Wasser durch Osmose mit. Du urinierst reichlich, dehydrierst dich, hast Durst. Du trinkst, urinierst, hast Durst: Der Kreislauf ist verhängnisvoll.
Intensive Müdigkeit und Muskelschwäche entstehen durch die Unfähigkeit der Zellen, Glukose zu nutzen. Sie hungern inmitten von Überfluss: Glukose ist überall im Blut, kann aber ohne den Schlüssel (Insulin) nicht in die Zellen eindringen.
Langsame Wundheilung, verschwommenes Sehen (Ödem der Linse durch Hyperglykämie), wiederkehrende Infektionen (Keime lieben Glukose) und Kribbeln in den Extremitäten (beginnende Neuropathie) sind Zeichen früher Komplikationen.
Mach den Hertoghe-Test für Insulinmangel.
Die Ursachen der Pankreaserschöpfung
Chronischer Hyperinsulinismus ist die Hauptursache. Jahre der Überproduktion erschöpfen schließlich die Beta-Zellen. Der oxidative Stress in der Zelle (die erhöhte metabolische Aktivität erzeugt freie Radikale) beschädigt die mitochondriale DNA der Beta-Zellen und löst Apoptose aus. Glukotoxizität (Hyperglykämie selbst ist toxisch für Beta-Zellen) und Lipotoxizität (überschüssige freie Fettsäuren sind toxisch) beschleunigen die Zerstörung.
Autoimmunität ist beteiligt bei Typ-1-Diabetes (Zerstörung von Beta-Zellen durch Antikörper) und bei LADA (Latent Autoimmune Diabetes of Adults), einer langsamen Form von Autoimmun-Diabetes, der sich nach dem dreißigsten Lebensjahr manifestiert und oft mit Typ-2-Diabetes verwechselt wird.
Mangel an Zink beeinträchtigt direkt die Insulinsynthese. Zink ist eine strukturelle Komponente von Insulin (zwei Zinkatome pro Insulinhexamer) und ein Kofaktor seiner Sekretion. Mangel an Chrom reduziert die Empfindlichkeit der Rezeptoren und zwingt das Pankreas, mehr zu produzieren. Mangel an Magnesium beeinträchtigt die Insulinsignalisierung.
Natürliche Unterstützung der Bauchspeicheldrüse
Chrom ist das spezifischste Mikronährstoff. Chrompicolinat mit 200 Mikrogramm pro Tag verbessert die Empfindlichkeit der Insulinrezeptoren und reduziert die Arbeitsbelastung des Pankreas. Zink-Bisglycinat mit 15 Milligramm pro Tag unterstützt die Insulinsynthese und Sekretion. Magnesium (300 mg pro Tag) verbessert die Signalisierung.
Berberin (500 mg zwei bis drei Mal täglich vor den Mahlzeiten) schützt Beta-Zellen vor oxidativem Stress und verbessert die Insulinempfindlichkeit. Alpha-Liponsäure (300 bis 600 mg pro Tag) ist ein Antioxidans, das Beta-Zellen schützt und die periphere Empfindlichkeit verbessert. Vitamin D (4000 IE pro Tag) hat Rezeptoren auf Beta-Zellen und moduliert die Insulinsekretion.
Eine Ernährung mit niedriger glykämischer Last reduziert den Insulinbedarf bei jeder Mahlzeit. Proteine und gesunde Fette im Vordergrund. Gemüse in Hülle und Fülle. Komplexe Kohlenhydrate in moderaten Mengen (Leguminosen, Vollkorngetreide, Süßkartoffeln). Null raffinierter Zucker, null Soda, null Fruchtsaft.
Körperliche Aktivität erhöht die Expression von GLUT4 in den Muskeln, was Glukose ermöglicht, ohne Insulin einzudringen. Dreißig Minuten Spaziergang nach jeder Mahlzeit. Krafttraining zwei bis drei Mal pro Woche, um die Muskelmasse zu erhöhen, die Glukose verbraucht.
Wichtig: Bestätigter Hypoinsulinismus mit erhöhtem Blutzucker erfordert ärztliche Überwachung. Naturheilkunde unterstützt aber ersetzt nicht die medizinische Diabetesbehandlung. Metformin, GLP-1-Analoga und Insulintherapie haben ihren Platz, wenn das Pankreas zu erschöpft ist, um auf natürliche Weise wieder in Betrieb genommen zu werden. Das naturheilkundliche Ziel ist es, im Vorfeld einzugreifen, während der Resistenzphase, um Erschöpfung zu verhindern.
Zum Weiterlesen
- Hyperinsulinismus: Wenn Insulinüberschuss dick und müde macht
- Myo-Inositol: Stimmung, Blutzucker und Eierstöcke in einem Molekül
- Schilddrüse und Gewicht: Warum du trotzdem nicht abnimmst
- Vitamin B8 (Biotin): Haare, Haut und Blutzucker in einem Molekül
Quellen
- Hertoghe, Thierry. Atlas der hormonellen und ernährungsmedizinischen Medizin. International Medical Books, 2006.
- Curtay, Jean-Paul. Nährstofftherapie: wissenschaftliche Grundlagen und medizinische Praxis. Testez Éditions, 2016.
- Mouton, Georges. Verdauungsökologie. Marco Pietteur, 2004.
Wenn du eine persönliche Begleitung möchtest, kannst du einen Beratungstermin vereinbaren.
Gesundes Rezept: Porridge Trockenfrüchte-Zimt: Zimt hilft bei der Blutzuckerregulierung.



Laisser un commentaire
Sois le premier à commenter cet article.