Nathalie tiene cincuenta y dos años y toma omeprazol desde hace siete años. Al principio, era por reflujo ácido después de las comidas. Su médico había diagnosticado un reflujo gastroesofágico y prescrito un IBP « para calmar la acidez ». Siete años después, Nathalie sigue teniendo reflujos (que controla aumentando la dosis), pero ha ganado una fatiga crónica, caída de cabello, uñas estriadas y quebradizas, una ferritina de 12 ng/mL a pesar de una suplementación de hierro desde hace dos años, y una B12 en los mínimos.
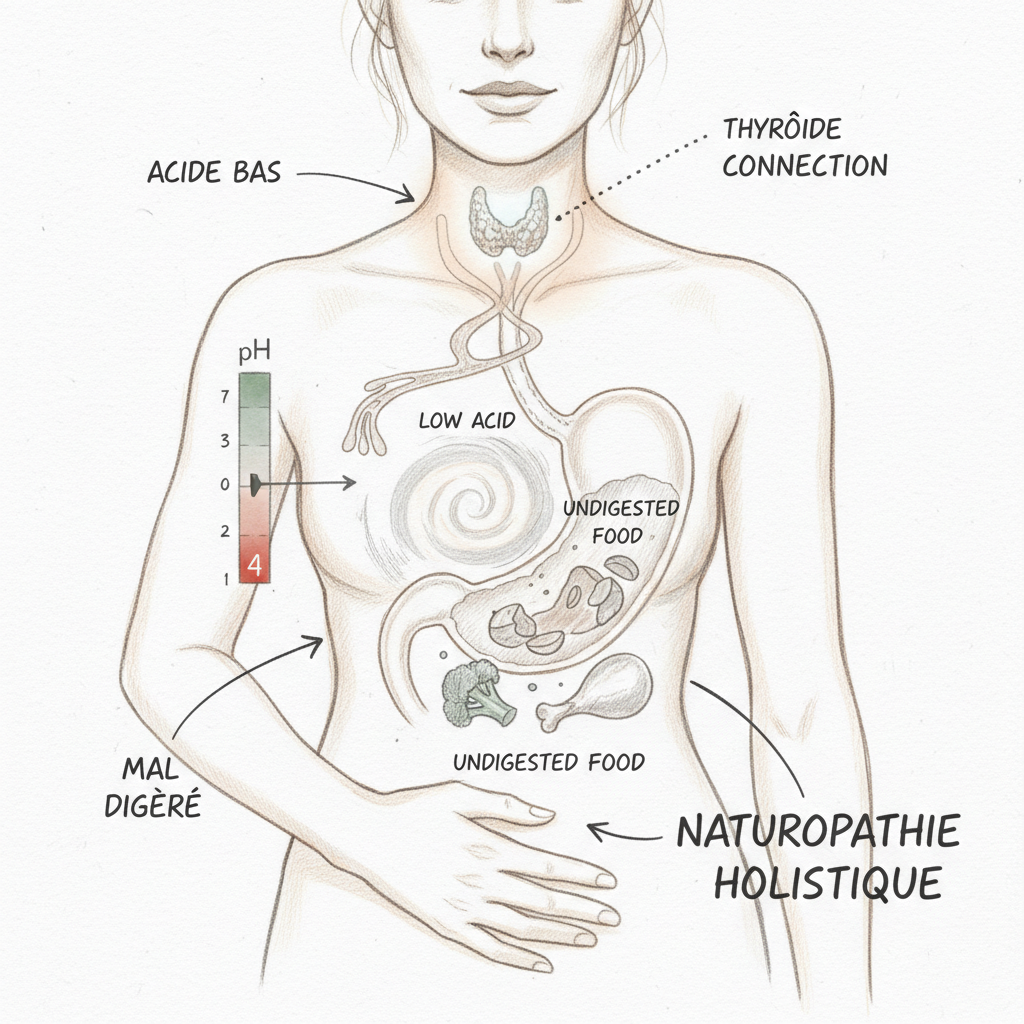
Cuando la recibí en consulta, solicité un análisis tiroideo completo. TSH a 4,8 mUI/L (« normal » para el laboratorio, funcionalmente elevado). T4 libre en el tercio inferior. T3 libre baja. Anti-TPO a 145. Un Hashimoto que nadie había buscado. E yoduria a 62 mcg/L. También solicité una prueba respiratoria de urea marcada: Helicobacter pylori positivo.
Nathalie tenía tres causas de hipoclorhidria superpuestas: la hipotiroidismo que ralentizaba sus células parietales, el Helicobacter pylori que las atrofiaba, y el omeprazol que bloqueaba las pocas bombas de protones restantes. Su reflujo nunca había sido un exceso de ácido. Era un déficit. Y los IBP lo habían agravado durante siete años.
El ácido clorhídrico: mucho más que un disolvente
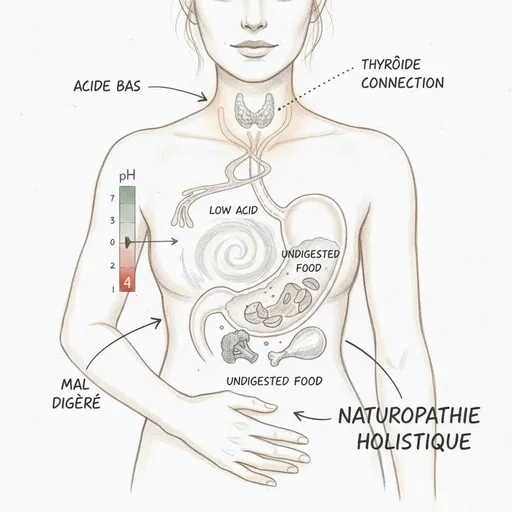
El líquido gástrico tiene un pH entre 1 y 3. Es uno de los medios más ácidos del cuerpo humano. Esta acidez extrema no es un defecto de diseño. Es una necesidad biológica.
El ácido clorhídrico (HCl) es producido por las células parietales del estómago gracias a la bomba de protones H+/K+-ATPasa. Esta bomba consume energía (ATP) para expulsar iones hidrógeno (H+) hacia la luz gástrica contra un gradiente de concentración colosal. Es una de las reacciones más energívoras del cuerpo. Cuando las mitocondrias de las células parietales están cansadas (hipotiroidismo, deficiencia de hierro, deficiencia de zinc), la bomba funciona lentamente y la producción de ácido cae.
El ácido cumple cinco funciones esenciales. La primera es la digestión de proteínas: el HCl activa el pepsinógeno en pepsina, la enzima que fragmenta las proteínas en péptidos y aminoácidos. Sin ácido suficiente, las proteínas pasan mal digeridas al intestino delgado donde fermentan y provocan hinchazón, gases malolientes e inflamación local.
La segunda función es la esterilización del bolo alimenticio. La acidez del estómago es la primera barrera antimicrobiana del tubo digestivo. Mata la mayoría de bacterias, levaduras y parásitos ingeridos con los alimentos. Cuando esta barrera falla (pH superior a 4), los patógenos sobreviven y colonizan el intestino delgado. Esta es una de las causas principales del SIBO (proliferación bacteriana del intestino delgado).
La tercera función es la absorción de minerales. El hierro, el zinc, el calcio, el magnesio y el cromo requieren un medio ácido para ionizarse y absorberse. En hipoclorhidria, estos minerales atraviesan el tubo digestivo sin asimilarse. Por eso tantos pacientes hipotiroideos tienen deficiencias de hierro resistentes a la suplementación: el hierro está en la cápsula, pero el estómago no puede prepararlo para la absorción.
La cuarta función es la absorción de vitamina B12. La B12 alimentaria está unida a proteínas. El ácido gástrico es necesario para liberarla, luego el factor intrínseco (también secretado por las células parietales) la transporta al íleon terminal para su absorción. En hipoclorhidria, la B12 permanece atrapada en las proteínas alimentarias y nunca se absorbe. Las deficiencias de B12 en pacientes en tratamiento prolongado con IBP están bien documentadas.
La quinta función es la señalización en cascada. La acidez gástrica desencadena la cascada digestiva: estimula la secreción de secretina y colecistoquinina (CCK) por el duodeno, que a su vez estimulan la secreción de bilis y enzimas pancreáticas. Sin la señal ácida inicial, toda la cascada en cascada funciona lentamente. Por eso la hipoclorhidria no se manifiesta solo a nivel del estómago sino que perturba toda la digestión.
La trampa del estómago: confundir déficit y exceso
Esta es la trampa más frecuente que encuentro en consulta. El paciente tiene reflujos ácidos, ardor, una sensación de « demasiado ácido ». El médico prescribe un IBP. Los síntomas mejoran temporalmente (porque menos ácido sube). El paciente permanece en IBP durante años. Y el problema fundamental se agrava silenciosamente.
El reflujo gastroesofágico (RGE) no es un exceso de ácido. Es un ascenso de ácido donde no debería estar. El esfínter esofágico inferior, el músculo que cierra la entrada del estómago, se contrae en respuesta al pH ácido del contenido gástrico. Cuando la acidez es insuficiente, el esfínter no se cierra correctamente y el contenido sube. Es un defecto de cierre, no un exceso de producción.
Esta paradoja explica por qué tantos pacientes en IBP continúan teniendo reflujo: el medicamento reduce el ácido pero no corrige el mecanismo de cierre. Y al reducir el ácido, agrava la malabsorción que agrava el hipotiroidismo que agrava la hipoclorhidria. El círculo vicioso es perfecto.
Los IBP (omeprazol, esomeprazol, lansoprazol, pantoprazol, rabeprazol) están entre los medicamentos más prescritos en el mundo. Reducen la producción de ácido gástrico en noventa por ciento. Inicialmente diseñados para tratamientos cortos (úlcera, erradicación de H. pylori), se prescriben a largo plazo en millones de pacientes. Pero investigadores finlandeses han demostrado que siete días de lansoprazol en hombres sanos son suficientes para elevar el pH gástrico de 1,3 a 6,1, permitiendo la colonización bacteriana del estómago y la producción de acetaldehído (cancerígeno) a partir del alcohol ingerido.
Mouton, en su tratado de ecología digestiva, es categórico sobre los IBP: « Los inhibidores de la bomba de protones son los medicamentos más sobreutilizados de la medicina moderna. Crean las condiciones para una catástrofe digestiva silenciosa: proliferación bacteriana, malabsorción, disbiosis, inmunosupresión. Su prescripción debería limitarse a indicaciones precisas y duraciones cortas. »
El vínculo tiroides-estómago
La relación entre la tiroides y el estómago es bidireccional y más profunda de lo que se imagina.
En el sentido tiroides hacia estómago, las hormonas tiroideas (principalmente la T3) estimulan directamente las células parietales gástricas. Aumentan la expresión de las bombas de protones, estimulan la producción de gastrina (la hormona que ordena la secreción ácida) y mantienen la vascularización de la mucosa gástrica. En hipotiroidismo, estos tres mecanismos son deficientes. La producción de ácido cae. Por eso la hipoclorhidria se encuentra en la mayoría de pacientes hipotiroideos sin tratar, y en muchos pacientes tratados cuya T3 libre sigue siendo baja a pesar de una dosis « correcta » de Levotiroxina.
En el sentido estómago hacia tiroides, la hipoclorhidria impide la absorción de cofactores esenciales para la función tiroidea. El hierro es necesario para la tiroperoxidasa (TPO), la enzima que fabrica las hormonas tiroideas. El zinc es cofactor de la síntesis hormonal y de la recepción celular de la T3. El selenio activa la deiodinasa que convierte la T4 inactiva en T3 activa. La B12 es indispensable para la metilación y la producción de energía celular. Cuando estos nutrientes no se absorben por falta de ácido, la tiroides funciona aún más lentamente.
Este círculo vicioso se agrava por un tercer actor: la autoinmunidad. Hashimoto es la causa más frecuente de hipotiroidismo. Pero la autoinmunidad tiroidea (anti-TPO, anti-tiroglobulina) a menudo se asocia con gastritis autoinmune (anticuerpos anti-células parietales y anti-factor intrínseco). Los estudios muestran que el 20 a 40% de los pacientes con Hashimoto tienen anticuerpos anti-células parietales. La misma desregulación inmunológica que ataca la tiroides también puede atacar el estómago. Esta es la « poliendonocriopatía autoinmune » que Hertoghe describe como un fenómeno infradiagnosticado.
Helicobacter pylori: el enemigo silencioso
Helicobacter pylori infecta a la mitad de la población mundial. En Francia, la prevalencia es de aproximadamente el 20 a 30% en adultos. Esta bacteria espiral tiene una capacidad única: sobrevivir y prosperar en la acidez del estómago gracias a la producción de ureasa, una enzima que transforma la urea en amoníaco, creando un microambiente alcalino alrededor de la bacteria.
Pero H. pylori no se limita a neutralizar el ácido localmente. Provoca una gastritis crónica que atrofia progresivamente las células parietales. Bloquea las bombas de protones existentes y reduce la expresión del gen que las codifica, disminuyendo su número total. El resultado es una hipoclorhidria crónica que se agrava con los años de infección.
La relación entre H. pylori y la tiroides es bidireccional. Por un lado, la hipoclorhidria causada por H. pylori agrava el hipotiroidismo mediante la malabsorción. Por el otro, el hipotiroidismo reduce la motilidad gástrica y la inmunidad local, creando un ambiente favorable para la persistencia de H. pylori. Varios estudios muestran que la erradicación de H. pylori mejora la absorción de Levotiroxina y puede permitir reducir la dosis en pacientes tiroideos.
El cribado de H. pylori debería ser sistemático en todo paciente hipotiroidea que presente síntomas digestivos altos (ardor, reflujo, pesadez postprandial, eructos). La prueba respiratoria de urea marcada con carbono 13 es no invasiva y confiable. La erradicación se basa clásicamente en una triterapia antibiótica, pero existen enfoques complementarios: el mastic de Chios (resina de Pistacia lentiscus, 500 mg tres veces al día durante dos semanas), el sulforafano (extracto de brócoli germinado, que inhibe H. pylori in vitro), y NAC (N-acetilcisteína, que destruye la biopelícula de H. pylori y mejora la eficacia de los antibióticos).
El protocolo en la práctica
El primer paso es el diagnóstico. Ante todo, debe confirmarse la hipoclorhidria e identificarse su causa. La prueba de bicarbonato de sodio es un primer indicador en casa: en ayunas por la mañana, disolver media cucharadita de bicarbonato de sodio en un vaso de agua, beber de un trago y cronometrar el primer eructo. Menos de dos minutos: acidez probablemente correcta. Dos a cinco minutos: acidez probablemente insuficiente. Más de cinco minutos o sin eructo: hipoclorhidria muy probable. Esta prueba no es un diagnóstico médico pero da orientación.
La prueba de vinagre de manzana complementa el cuadro: una cucharadita de vinagre de manzana en medio vaso de agua antes de una comida. Si los síntomas digestivos mejoran (menos pesadez, menos hinchazón), es que el estómago carecía de ácido. Si los síntomas empeoran (ardor), la acidez es probablemente suficiente o está presente una lesión de la mucosa. Estas dos pruebas se describen en detalle en el cuestionario pH estómago del sitio.
El segundo paso es el tratamiento de la causa. Si H. pylori es positivo, la erradicación es la prioridad. Si los IBP están en curso, el destete progresivo es indispensable (reducir a la mitad durante dos semanas, luego un cuarto de dosis durante dos semanas, luego suspender, acompañado con las alternativas naturales a continuación). Si se identifica hipotiroidismo, el tratamiento tiroideo (Levotiroxina o tiroides natural) mejorará progresivamente la producción de ácido en cuatro a ocho semanas. Consulta el artículo sobre los 7 nutrientes tiroideos para los cofactores esenciales.
El tercer paso es el apoyo ácido natural. El vinagre de manzana (una cucharadita en medio vaso de agua, quince minutos antes de cada comida principal) es el gesto más simple y a menudo el más efectivo. El jengibre fresco (una rodaja de dos centímetros infusionada diez minutos en agua caliente, bebida antes de la comida) estimula la motilidad gástrica y la secreción de ácido. Las plantas amargas (genciana, alcachofa, diente de león) en tintura madre (treinta gotas en un poco de agua diez minutos antes de la comida) activan la cascada digestiva mediante el reflejo cefálico amargo.
El cuarto paso es la betaína HCl (bajo supervisión profesional). Este suplemento aporta directamente ácido clorhídrico al estómago. El protocolo de titulación consiste en tomar una cápsula de 500 mg en medio de una comida que contenga proteínas animales (carne, pescado, huevos). Si no aparece ninguna sensación de calor o ardor, aumentar una cápsula en la siguiente comida. Continuar aumentando una cápsula por comida hasta sentir un ligero calor gástrico, luego bajar una cápsula. Esta dosis es la dosis de mantenimiento. Puede variar de 500 mg a 3000 mg según la severidad de la hipoclorhidria. La betaína HCl está estrictamente contraindicada en caso de úlcera activa, gastritis erosiva, toma de AINEs o corticosteroides.
El quinto paso es la corrección de las deficiencias secundarias. La hipoclorhidria crea deficiencias de hierro, zinc, B12, magnesio y calcio que deben corregirse en paralelo. Pero atención: suplementar sin corregir la acidez gástrica es tirar los suplementos al vacío. La prioridad es restaurar la absorción antes de cargar con micronutrientes. Las formas queladas (bisglicinto de hierro, bisglicinto de zinc, citrato de magnesio) se absorben mejor en medio poco ácido que las formas óxido o sulfato. La B12 en forma metilcobalamina sublingual contornea el problema gástrico siendo absorbida directamente por la mucosa bucal.
El sexto paso es proteger y regenerar la mucosa. El agua de Quinton hipertónica (una ampolla antes de la comida) aporta oligoelementos marinos y estimula la secreción gástrica. La glutamina (cuatro gramos al día) nutre las células de la mucosa intestinal. El zinc-carnosina (75 mg dos veces al día) es específicamente protector de la mucosa gástrica y ha mostrado eficacia en la reparación de lesiones causadas por H. pylori y los AINEs.
La alimentación que apoya la acidez
Las proteínas animales son los estimuladores naturales más potentes de la secreción ácida. Actúan de dos maneras: estimulando la producción de gastrina (la hormona que ordena la secreción de HCl) y estimulando directamente las células parietales mediante los aminoácidos absorbidos. Probablemente por esta razón muchas personas con hipoclorhidria crónica sienten mejoría con una alimentación rica en proteínas animales de calidad (huevos, pescado, carne blanca).
El caldo de huesos es un aliado precioso. Rico en glicina, prolina y glutamina, nutre la mucosa gástrica mientras aporta minerales en forma biodisponible. Un tazón de caldo caliente quince minutos antes de la comida prepara el estómago para la digestión.
Los alimentos fermentados (chucrut crudo, kimchi, kéfir, kombucha) aportan ácidos orgánicos y enzimas que apoyan la digestión. Su pH ácido contribuye a mantener un ambiente gástrico favorable. En cambio, deben introducirse progresivamente en pacientes con SIBO (la fermentación puede agravar la hinchazón).
Las metilxantinas (café, té, chocolate) estimulan la secreción ácida pero irritan la mucosa y relajan el esfínter esofágico inferior. En presencia de reflujo, deben evitarse a pesar de su efecto estimulante sobre el ácido. Este es un compromiso a evaluar individualmente.
El destete de los IBP
Dejar los IBP después de años de uso no se hace de la noche a la mañana. El fenómeno de rebote ácido (rebound acid hypersecretion) está bien documentado: cuando las bombas de protones se desbloquean después de meses de supresión, superproducen temporalmente ácido, provocando ardor intenso que empuja al paciente a retomar el medicamento. Este rebote dura dos a cuatro semanas.
El protocolo de destete progresivo es indispensable. Reducir la dosis a la mitad durante dos semanas. Luego tomar el medio comprimido un día sí y otro no durante dos semanas. Luego suspender. Durante todo el destete, acompañar con vinagre de manzana antes de las comidas, melatonina por la noche (tres miligramos, que ha mostrado un efecto protector contra el reflujo comparable a los IBP en algunos estudios), bicarbonato de sodio según sea necesario (una punta de cuchillo en un vaso de agua en caso de ardor agudo, puntualmente), y plantas anti-reflujo (malva, regaliz DGL, aloe vera).
Kousmine, en su enfoque de la medicina ortomolecular, insistía en que « suprimir un síntoma sin buscar su causa es apagar la alarma sin extinguir el fuego. Los antiácidos son el ejemplo perfecto de esta medicina del silencio. Apagan el dolor pero alimentan la enfermedad. »
Advertencia
La hipoclorhidria es un síntoma, no un diagnóstico. Puede ser causada por hipotiroidismo, H. pylori, IBP, gastritis autoinmune, envejecimiento, estrés crónico, deficiencia de zinc o una combinación de estos factores. La identificación de la causa es indispensable antes de tratar.
La betaína HCl está formalmente contraindicada en caso de úlcera gástrica o duodenal, gastritis erosiva, toma de antiinflamatorios (AINEs, aspirina) o corticosteroides. Cualquier dolor agudo de estómago, cualquier vómito de sangre o cualquier heces negras (melena) requiere una consulta médica urgente y una gastroscopia.
El destete de los IBP debe ser progresivo y acompañado. Un cese abrupto puede provocar un rebote ácido grave. Si los IBP fueron prescritos por una úlcera documentada o esófago de Barrett, el destete solo se realiza con la aprobación del gastroenterólogo.
Masson, en su filosofía de la alimentación, recordaba que « el estómago es el primer laboratorio del cuerpo. Cuando funciona mal, todo lo que sigue se ve comprometido. Antes de buscar soluciones sofisticadas aguas abajo, verifica que el piso de arriba haga su trabajo. » Nathalie, que pudo dejar sus IBP después de siete años y recuperar una ferritina normal en seis meses de corrección tiroidea y apoyo gástrico, lo confirmaría. Si quieres un acompañamiento personalizado, puedes agendar una consulta.
Para profundizar
- Hinchazón y gases: tu vientre intenta hablarte
- Bilis y vesícula biliar: la clave olvidada de tu digestión
- Estreñimiento crónico: las 7 causas que tu médico no busca
- Diarrea crónica: las causas profundas que nadie busca
¿Quieres evaluar tu estado? Haz el cuestionario tiroides claeys gratuito en 2 minutos.

Laisser un commentaire
Sois le premier à commenter cet article.