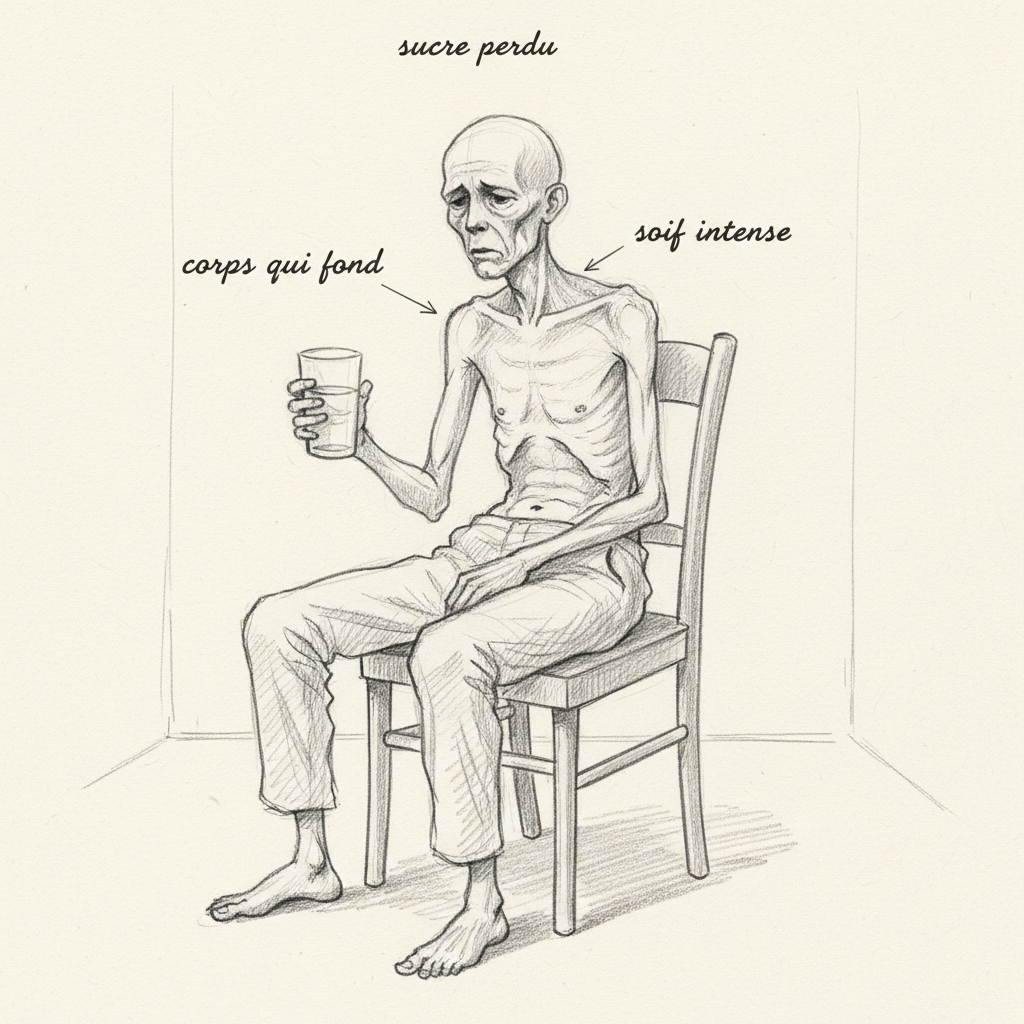
Alain perdió ocho kilos en dos meses sin desearlo. A los sesenta y dos años, después de una vida de buen vividor, ve sus pantalones flojos y sus brazos adelgazar. Bebe litros de agua sin nunca saciar su sed. Se levanta tres veces por noche para orinar. Está permanentemente cansado, con una debilidad muscular que le sorprende cuando sube las escaleras. Su médico finalmente midió la glucemia: 2,4 g/L. Alain es diabético. Su páncreas ha rendido armas.
La historia de Alain es la de millones de personas. Durante años, su páncreas ha sobreproducido insulina para compensar la resistencia creciente de sus células (la hiperinsulinemia). Luego, después de años de sobrecarga, las células beta de los islotes de Langerhans se han agotado. La producción de insulina ha caído. La glucosa se ha acumulado en la sangre sin poder entrar en las células. Este es el paso de la resistencia a la insulina a la diabetes tipo 2 avanzada: la etapa de agotamiento pancreático.
Del exceso a la carencia: la trayectoria del páncreas
La trayectoria es predecible y documentada. Fase 1: La alimentación rica en hidratos de carbono refinados y el sedentarismo instalan progresivamente la resistencia a la insulina. El páncreas compensa produciendo más. Fase 2: Se instala la hiperinsulinemia crónica. El páncreas trabaja en régimen de sobrecarga. La glucemia se mantiene normal gracias a esta sobreproducción. Fase 3: Las células beta se agotan, se oxidan, mueren (apoptosis). La producción de insulina cae. La glucemia sube. La diabetes se declara.
Esta trayectoria toma diez a veinte años. Durante todo este período, la glucemia en ayunas frecuentemente permanece normal (el páncreas compensa). Por eso la diabetes se diagnostica tardíamente: cuando la glucemia se eleva, el cincuenta por ciento de las células beta ya están destruidas.
Los signos de la insuficiencia de insulina
El adelgazamiento involuntario es el signo de alerta más grave. Sin insulina, la glucosa circula en la sangre pero no puede nutrir las células. Las células se vuelven hacia las reservas de grasas (lipólisis) y de proteínas musculares (proteólisis) para obtener energía. Adelgazas, pero pierdes músculo y grasa, no agua.
La poliuria-polidipsia (orinar mucho y tener sed permanentemente) es el síndrome clásico. La glucosa en exceso en la sangre es filtrada por los riñones. Cuando se supera la capacidad de reabsorción renal (umbral renal de glucosa, aproximadamente 1,8 g/L), la glucosa pasa a la orina y arrastra agua por ósmosis. Orinas abundantemente, te deshidratas, tienes sed. Bebes, orinas, tienes sed: el círculo es infernal.
La fatiga intensa y la debilidad muscular provienen de la incapacidad de las células para utilizar glucosa. Están hambrientas en medio de la abundancia: la glucosa está por todas partes en la sangre pero no puede entrar en las células sin la llave (la insulina).
La cicatrización lenta, la visión borrosa (edema del cristalino por hiperglucemia), las infecciones recurrentes (los gérmenes adoran la glucosa) y los hormigueos en las extremidades (neuropatía incipiente) son signos de complicaciones tempranas.
Realiza la prueba de carencia de insulina de Hertoghe.
Las causas del agotamiento pancreático
La hiperinsulinemia crónica es la causa principal. Años de sobreproducción terminan por agotar las células beta. El estrés oxidativo intracelular (la hiperactividad metabólica genera radicales libres) daña el ADN mitocondrial de las células beta y desencadena la apoptosis. La glucotoxicidad (la hiperglucemia en sí es tóxica para las células beta) y la lipotoxicidad (los ácidos grasos libres en exceso son tóxicos) aceleran la destrucción.
La autoinmunidad interviene en la diabetes tipo 1 (destrucción de las células beta por anticuerpos) y en el LADA (Diabetes Autoinmune Latente del Adulto), una forma lenta de diabetes autoinmune que se declara después de los treinta años y que frecuentemente se confunde con la diabetes tipo 2.
La carencia de zinc compromete directamente la síntesis de insulina. El zinc es un componente estructural de la insulina (dos átomos de zinc por hexámero de insulina) y un cofactor de su secreción. La carencia de cromo reduce la sensibilidad de los receptores, obligando al páncreas a producir más. La carencia de magnesio afecta la señalización insulínica.
Apoyar el páncreas naturalmente
El cromo es el micronutriente más específico. El picolinato de cromo a 200 microgramos por día mejora la sensibilidad de los receptores a la insulina y reduce la carga de trabajo del páncreas. El zinc bisglicina a 15 miligramos por día apoya la síntesis y secreción de insulina. El magnesio (300 mg por día) mejora la señalización.
La berberina (500 mg dos a tres veces por día antes de las comidas) protege las células beta del estrés oxidativo y mejora la sensibilidad a la insulina. El ácido alfa-lipoico (300 a 600 mg por día) es un antioxidante que protege las células beta y mejora la sensibilidad periférica. La vitamina D (4000 UI por día) tiene receptores en las células beta y modula la secreción de insulina.
La alimentación con bajo índice glucémico reduce la demanda de insulina en cada comida. Proteínas y grasas saludables en primer lugar. Verduras a voluntad. Hidratos de carbono complejos en cantidad moderada (legumbres, cereales integrales, boniatos). Cero azúcar refinado, cero refrescos, cero zumos de fruta.
El ejercicio físico aumenta la expresión de GLUT4 en los músculos, permitiendo que la glucosa entre sin insulina. Treinta minutos de caminata después de cada comida. Entrenamiento de fuerza dos a tres veces por semana para aumentar la masa muscular consumidora de glucosa.
Importante: La hipoinsulinemia avanzada con glucemia elevada requiere seguimiento médico. La naturopatía acompaña pero no sustituye el tratamiento médico de la diabetes. La metformina, los análogos del GLP-1 y la insulinoterapia tienen su lugar cuando el páncreas está demasiado agotado para relanzarse naturalmente. El objetivo naturopático es intervenir aguas arriba, durante la fase de resistencia, para prevenir el agotamiento.
Para ir más lejos
- Hiperinsulinemia: cuando el exceso de insulina hace engordar y fatiga
- Mio-inositol: humor, glucemia y ovarios en una molécula
- Tiroides y peso: por qué no adelgazas a pesar de todo
- Vitamina B8 (biotina): cabello, piel y glucemia en una molécula
Fuentes
- Hertoghe, Thierry. Atlas de medicina hormonal y nutricional. International Medical Books, 2006.
- Curtay, Jean-Paul. Nutrioterapia: bases científicas y práctica médica. Testez Éditions, 2016.
- Mouton, Georges. Ecología digestiva. Marco Pietteur, 2004.
Si deseas un acompañamiento personalizado, puedes pedir una cita en consulta.
Receta saludable: Gachas de frutos secos-canela: La canela ayuda a regular la glucemia.



Laisser un commentaire
Sois le premier à commenter cet article.