Tu médico dice « tu vitamina D está dentro de lo normal ». Miras el análisis: 31 ng/mL. El rango del laboratorio dice « normal superior a 30 ». Guardas el papel en un cajón, tranquilizado. Excepto que no tienes ninguna razón para estar tranquilizado. Porque el umbral de 30 ng/mL es el umbral por debajo del cual riesgas el raquitismo u osteomalacia. Es el umbral de la enfermedad ósea, no el umbral de la salud. La investigación científica de los últimos veinte años muestra que un tasa óptimo se sitúa entre 50 y 80 ng/mL[^1]. Entre 31 y 50, tus huesos, tu inmunidad, tu humor y tu protección contra el cáncer sufren en silencio. Y nadie te lo dice.
« La encuesta ESVITAF muestra que más del 90 % de las mujeres y hombres franceses tienen aportes insuficientes de vitamina D. Es el déficit más masivo de nuestra población, y es también el que corregimos menos bien, porque confundimos normas de laboratorio y normas de salud. » Dra Anne Lucas, PharmD, DU MAPS 2020, clase #33
Cuando escuché esta frase en clase, pensé en todas las pacientes que había recibido en consulta con un tasa de vitamina D de 32, 34, 37 ng/mL y a quienes su médico había dicho « está bien ». No está bien. Es lo mínimo vital. Y la diferencia entre lo mínimo vital y lo óptimo es la diferencia entre sobrevivir y vivir en plena salud.
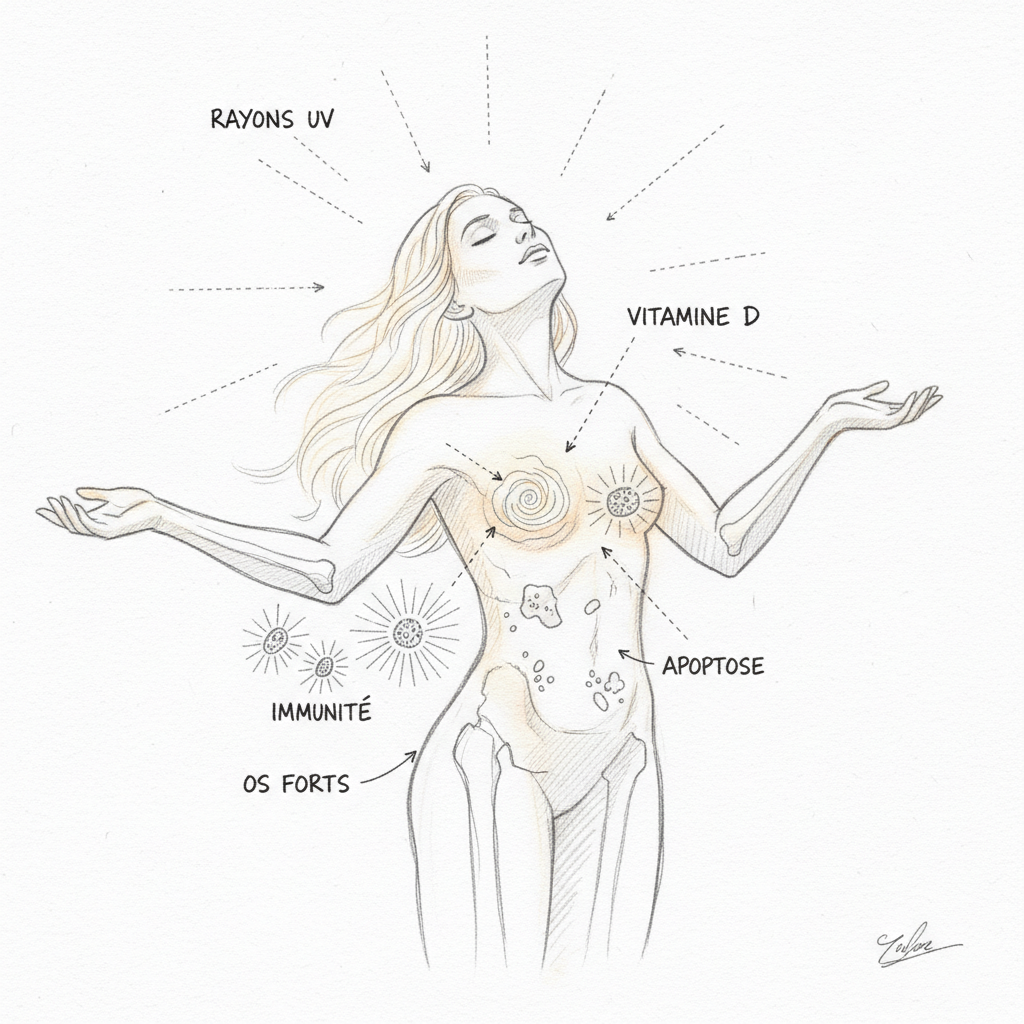
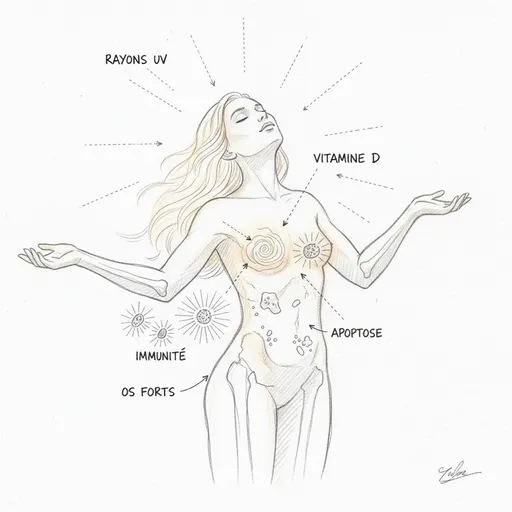
Lo primero que hay que entender, y es lo más importante, es que la vitamina D no es una vitamina. Es una hormona. Una verdadera hormona, con un receptor nuclear dedicado (el VDR, Vitamin D Receptor) que regula directamente la expresión de más de 200 genes[^2]. La confusión viene de la historia: cuando la descubrieron a principios del siglo XX, la clasificaron en las vitaminas porque parecía provenir exclusivamente de la alimentación. Sabemos hoy que el 80 a 90 % de la vitamina D es sintetizada por la piel bajo el efecto de los rayos UVB. No viene de tu plato. Viene del sol. Por eso se la llama la hormona del sol. Es exactamente el mismo error conceptual que el que cometemos con la tiroides: reducimos la vitamina D a sus huesos, como reducimos la tiroides a su TSH. En ambos casos, nos perdemos lo esencial.
¿Quieres evaluar tu riesgo de deficiencia? Haz el cuestionario de deficiencia de vitamina D en 2 minutos.
Las causas de la deficiencia de vitamina D
La deficiencia de vitamina D es la deficiencia más extendida en los países templados. Si tomas las normas del laboratorio (30 ng/mL), aproximadamente el 40 % de la población francesa es deficiente. Si tomas el umbral de 50 ng/mL, es el 80 a 90 % de la población la que está en insuficiencia funcional. Y en invierno, al norte del 42º paralelo (lo que incluye toda la Francia metropolitana excepto el extremo sur), la situación es aún peor porque la síntesis cutánea es casi nula de noviembre a febrero. La Dra Lucas hizo la pregunta en clase: « ¿Por qué las normas de laboratorio no se han actualizado a pesar de veinte años de investigación? » La respuesta es sistémica. Si se subiera el umbral de normalidad a 50 ng/mL, habría que suplementar masivamente la población, lo que tendría un costo para la seguridad social. Es una elección económica disfrazada de elección científica.
La causa primera es la latitud. La síntesis cutánea solo se produce con los rayos UVB de longitud de onda 290-315 nm. Estos UVB solo alcanzan la superficie terrestre en cantidad suficiente entre abril y octubre en Francia, y únicamente entre las 11h y las 15h aproximadamente. Durante los seis meses de invierno, el sol está demasiado bajo en el horizonte para que los UVB atraviesen la atmósfera. La totalidad de la Francia metropolitana se sitúa por encima del 42º paralelo, lo que significa que durante seis meses, la síntesis de vitamina D es biológicamente imposible por vía cutánea. Los países nórdicos están obviamente más afectados, y es precisamente en estos países donde se observan las tasas más altas de esclerosis múltiple, diabetes de tipo 1 y depresión invernal.
El modo de vida interior es la segunda causa. Pasamos en promedio el 90 % de nuestro tiempo dentro (oficina, transporte, domicilio). Los UVB no atraviesan el vidrio. Trabajar detrás de una ventana soleada no produce ni un solo nanogramo de vitamina D. Es una realidad que muchas personas ignoran. Y aunque salgan, a menudo es por la mañana temprano o a final del día, cuando el ángulo solar es demasiado bajo para permitir la síntesis cutánea.
El color de piel es un factor determinante. La melanina, el pigmento que da su color a la piel, absorbe los UVB. Es un filtro solar natural. Las pieles oscuras y negras necesitan tres a cinco veces más tiempo de exposición para sintetizar la misma cantidad de vitamina D que una piel clara[^1]. Las poblaciones de origen africano, antillano o magrebí que viven en la Francia metropolitana están casi sistemáticamente deficientes. Es un dato epidemiológico masivo y sin embargo rara vez integrado en las recomendaciones médicas.
La edad agrava considerablemente la situación. La piel de una persona de 70 años sintetiza cuatro veces menos vitamina D que la de una persona de 20 años, porque la concentración de 7-dehidrocolesterol (el precursor cutáneo) disminuye con el envejecimiento. El riñón también convierte menos eficientemente la 25-OH-D3 en forma activa. El vínculo con la sarcopenia (pérdida de masa muscular), el riesgo de caídas y la osteoporosis está bien documentado, y es un desafío importante de prevención del envejecimiento.
La obesidad es un factor poco conocido pero potente. La vitamina D, liposoluble, es secuestrada en el tejido adiposo y se vuelve menos biodisponible. Las personas obesas tienen tasas de vitamina D significativamente más bajas que las personas de peso normal, y requieren dosis de suplementación 1,5 a 2 veces superiores para alcanzar el mismo tasa sanguíneo. Es una trampa bioquímica: cuanta más masa grasa tengas, más vitamina D está atrapada en el tejido adiposo en lugar de circular en la sangre.
Las mujeres embarazadas tienen necesidades aumentadas, y el estado de vitamina D de la madre condiciona el del recién nacido. Un déficit materno está asociado a un riesgo aumentado de preeclampsia, diabetes gestacional y raquitismo neonatal. La suplementación sistemática durante el embarazo es un mínimo que la naturopatía defiende desde hace años.
Los síntomas de la deficiencia
El receptor VDR es un factor de transcripción. Cuando el calcitriol (forma activa) se fija en él, forma un complejo con otro receptor (el RXR), y este complejo se une al ADN en secuencias específicas llamadas VDRE (Vitamin D Response Elements). Este proceso activa o reprime la transcripción de más de 200 genes[^2]. El VDR está presente en prácticamente todos los tejidos del cuerpo: intestino, huesos, músculo, cerebro (hipocampo), sistema inmunitario (linfocitos T y B, macrófagos, células dendríticas), páncreas, mama, próstata, colon[^3]. Cuando te falta vitamina D, no son solo tus huesos los que sufren. Es cada tejido que posee un VDR. Y están en todas partes.
El raquitismo y la osteoporosis son los síntomas clásicos. La vitamina D estimula la producción de calbindina en el enterocito, una proteína de transporte que permite la absorción activa del calcio alimentario. Sin vitamina D, solo absorbes el 10 a 15 % del calcio ingerido. Con un tasa óptimo, absorbes el 30 a 40 %. Es una diferencia que, a lo largo de los años, marca la diferencia entre huesos sólidos y osteoporosis. En el niño, es el raquitismo. En el adulto, es la osteomalacia y luego la osteoporosis. Pero estas enfermedades óseas son solo la parte visible del iceberg.
Las infecciones recurrentes son un signo cardinal. La vitamina D estimula la inmunidad innata aumentando la producción de catelicidina (LL-37) y defensinas, péptidos antimicrobianos que destruyen bacterias, virus y hongos[^5]. Por eso las infecciones invernales explotan cuando los tasas de vitamina D bajan. Cada invierno, el mismo patrón se repite: los tasas de vitamina D se derrumban, los resfriados, las gripes, las bronquitis se multiplican, y nadie hace la conexión con el sol que desapareció hace seis meses. En consulta, cuando un paciente encadena infecciones ORL desde octubre, siempre doso la 25-OH-D3. En nueve de cada diez casos, el tasa está por debajo de 30 ng/mL.
Las enfermedades autoinmunes constituyen la manifestación más grave y más subestimada. La vitamina D modula la inmunidad adaptativa frenando las respuestas Th1 y Th17 (pro-inflamatorias y autoinmunes) mientras favorece las respuestas Treg (reguladoras, tolerogénicas). En pocas palabras: la vitamina D impide que tu sistema inmunitario se desate contra tus propios tejidos. Hashimoto, la tiroiditis autoinmune más frecuente, está asociada en numerosos estudios a un tasa bajo de vitamina D. Un metanálisis publicado en Thyroid muestra que los pacientes Hashimoto tienen tasas de 25-OH-D3 significativamente más bajos que los sujetos sanos[^7]. La esclerosis múltiple presenta el mismo perfil: su prevalencia aumenta con la latitud, y los estudios de intervención muestran que una suplementación de vitamina D reduce significativamente el número de brotes. La diabetes de tipo 1, una enfermedad autoinmune que destruye las células beta del páncreas, también está asociada a un déficit de vitamina D: un estudio finlandés mostró que una suplementación en el primer año de vida reducía el riesgo en un 80 % en un seguimiento de treinta años. En consulta, cuando un paciente presenta una patología autoinmune (endometriosis, artritis reumatoide, lupus, enfermedad de Crohn), el dosaje de la 25-OH-D3 forma parte de mi evaluación sistemática.
La depresión y el declive cognitivo son síntomas neuropsiquiátricos frecuentes. El VDR está fuertemente expresado en el hipocampo, la región del cerebro esencial para la memoria y la regulación del humor. Estudios muestran que un tasa bajo de vitamina D está asociado a un riesgo aumentado de depresión, declive cognitivo y enfermedad de Alzheimer[^6]. La vitamina D estimula la producción de BDNF (Brain-Derived Neurotrophic Factor), el mismo factor de crecimiento que el ejercicio físico estimula para proteger las neuronas. Es un vínculo que exploro en detalle en el artículo sobre el cerebro y la cognición.
El cáncer es el último gran capítulo. El VDR está presente en las células de la mama, próstata, colon y páncreas. Cuando el calcitriol se fija al VDR de estas células, estimula la diferenciación (las células maduran y se especializan en lugar de proliferar de manera anárquica) y la apoptosis (las células defectuosas se suicidan). Los metanálisis de Garland y Garland muestran que un tasa de 25-OH-D3 superior a 40 ng/mL está asociado a una reducción del 50 % del riesgo de cáncer colorrectal en comparación con un tasa inferior a 20 ng/mL[^8]. Resultados similares se han observado para el cáncer de mama, próstata y páncreas. El mecanismo pasa por cuatro vías anticancerosas complementarias: diferenciación celular, freno a la proliferación, apoptosis de células precancerosas, e inhibición de la angiogénesis tumoral. Todos ellos dependen del tasa de vitamina D.
Los micronutrientes esenciales para la vitamina D
La vitamina D sola no es suficiente. Para entender por qué, hay que volver a la cadena de síntesis y activación. Todo comienza en la piel. Los rayos UVB convierten el 7-dehidrocolesterol en previtamina D3, que se transforma en colecalciferol (vitamina D3) bajo el efecto del calor corporal. El colecalciferol viaja en la sangre, unido a la DBP (Vitamin D Binding Protein), hasta el hígado donde la enzima 25-hidroxilasa (CYP2R1) lo convierte en 25-OH-D3 (calcidiol), la forma dosada en la sangre. La 25-OH-D3 viaja luego hasta el riñón donde la 1-alfa-hidroxilasa (CYP27B1) la convierte en 1,25-(OH)2-D3 (calcitriol), la forma activa que se fija en el VDR. Cada paso de esta cadena depende de cofactores precisos.
El magnesio es el cofactor más crítico. Las dos hidroxilaciones (hepática y renal) requieren magnesio como cofactor enzimático[^4]. Un déficit de magnesio bloquea la activación de la vitamina D, incluso si tomas dosis masivas. Por eso muchos pacientes que toman vitamina D no ven subir suficientemente su tasa: les falta magnesio para activarla. El círculo es vicioso: el déficit de magnesio impide la activación de la vitamina D, y el déficit de vitamina D agrava la pérdida renal de magnesio. Corregir los dos juntos es indispensable. El bisglicinato de magnesio, a razón de 300 a 400 mg por día con taurina y B6, es la forma que recomiendo sistemáticamente en asociación con la vitamina D.
La vitamina K2-MK7 es el segundo cofactor esencial. Su rol es dirigir el calcio a los destinos correctos. La vitamina D aumenta la absorción de calcio intestinal, pero no controla dónde se deposita este calcio. Sin K2, el calcio puede depositarse en las arterias (calcificaciones vasculares), los riñones (cálculos renales) o las articulaciones (artrosis calcificante) en lugar de depositarse en los huesos. Es la paradoja cálcica: estudios muestran que la suplementación de calcio solo, sin K2, aumenta el riesgo cardiovascular mientras reduce el riesgo de fractura. La K2-MK7 resuelve esta paradoja activando dos proteínas dependientes de calcio: la osteocalcina (que fija el calcio en el hueso) y la MGP (Matrix Gla Protein, que previene la calcificación arterial). El dúo vitamina D + K2 es el tándem fisiológico: la D hace entrar el calcio, la K2 lo dirige al lugar correcto. La dosis habitual es de 100 a 200 microgramos de K2-MK7 por día.
El zinc es el tercer cofactor a no descuidar. El zinc es cofactor del VDR mismo. Sin zinc, el receptor de la vitamina D funciona menos bien, lo que reduce la eficacia de la vitamina D activa incluso cuando el tasa sanguíneo es correcto. El zinc interviene también en la conversión T4 en T3 a nivel tiroideo, y la tiroides y la vitamina D comparten muchas interacciones metabólicas. Una deficiencia combinada zinc-vitamina D es extremadamente frecuente y crea un terreno propicio para las enfermedades autoinmunes.
Las fuentes alimentarias
La alimentación es estructuralmente incapaz de cubrir nuestras necesidades de vitamina D. Los aportes alimentarios máximos se sitúan alrededor de 200 a 400 UI por día, mientras que la síntesis cutánea produce entre 10 000 y 20 000 UI en 20 minutos de exposición corporal completa. Este orden de magnitud muestra cuánto la vitamina D es ante todo una hormona solar, y no un nutriente alimentario. Dicho esto, ciertas fuentes alimentarias contribuyen útilmente al estado de vitamina D, especialmente en invierno cuando la síntesis cutánea es nula.
El aceite de hígado de bacalao es la fuente alimentaria más concentrada, con aproximadamente 1360 UI por cucharada. Nuestros abuelos lo tomaban cada invierno, y fue un gesto de salud pública notablemente eficaz. Además aporta vitamina A y omega-3, lo que lo hace un alimento funcional completo. Los peces grasos (salmón salvaje, caballa, sardina, arenque) aportan entre 400 y 600 UI por 100 gramos. El salmón salvaje contiene aproximadamente cuatro veces más vitamina D que el salmón de piscifactoría, una diferencia que se explica por la alimentación natural en plancton.
La yema de huevo aporta aproximadamente 40 UI por unidad, lo que es modesto pero acumulativo si la consumes regularmente. Los huevos de gallinas criadas al aire libre contienen más vitamina D que los de gallinas en jaula, porque las gallinas expuestas al sol sintetizan más vitamina D3 que se retroalimenta en la yema. La mantequilla y los quesos grasos aportan cantidades bajas pero no insignificantes. El hígado de ternera es una fuente interesante (aproximadamente 50 UI por 100 gramos) además de sus aportes de hierro, zinc y vitamina A.
Los hongos son la única fuente vegetal de vitamina D, pero en forma de D2 (ergocalciferol), menos eficaz que la D3. Los champiñones de París expuestos a UV contienen aproximadamente 400 UI por 100 gramos, pero su contenido es muy variable según las condiciones de cultivo. Es una fuente complementaria para los veganos, nada más.
La exposición solar sigue siendo la fuente fisiológica por excelencia. De abril a octubre, exponer brazos y piernas al sol sin protector solar durante 15 a 30 minutos por día (pieles claras) o 30 a 60 minutos (pieles oscuras), entre las 11h y las 15h. No es un consejo cosmético, es un acto de salud. La fototerapia no compensa el déficit de vitamina D (las lámparas de fototerapia emiten luz visible, no UVB). Solo la suplementación funciona de noviembre a marzo bajo nuestras latitudes.
Los antagonistas de la vitamina D
Los protectores solares son el primer antagonista, y el más paradójico. Un protector solar de índice 30 bloquea el 97 % de los UVB, lo que reduce la síntesis cutánea de vitamina D en las mismas proporciones. El uso sistemático de protector solar en toda la piel expuesta, promovido por las campañas de prevención del melanoma, ha tenido un efecto colateral masivo en el estado de vitamina D de la población. El compromiso razonable es exponer brazos y piernas sin protector durante 15 a 30 minutos antes de aplicar el protector solar en las zonas de riesgo (cara, escote, hombros).
La obesidad actúa como una trampa para la vitamina D. El tejido adiposo secuestra la vitamina D liposoluble y la hace menos biodisponible. Es un mecanismo de almacenamiento que se vuelve patológico cuando la masa grasa es excesiva: la vitamina D queda atrapada en los adipocitos en lugar de circular en la sangre. Las personas obesas requieren dosis 1,5 a 2 veces superiores para alcanzar el mismo tasa sanguíneo.
Las estatinas pueden interferir con la síntesis de vitamina D. El 7-dehidrocolesterol, el precursor cutáneo de la vitamina D, es un derivado del colesterol. Las estatinas inhiben la HMG-CoA reductasa corriente arriba de la vía de síntesis del colesterol, lo que puede teóricamente reducir la disponibilidad del 7-dehidrocolesterol. El impacto clínico sigue siendo debatido, pero es un factor a considerar en los pacientes bajo estatinas con un tasa bajo de vitamina D.
Los corticoides (cortisona, prednisona) aceleran el catabolismo de la vitamina D y reducen la absorción intestinal de calcio. Los pacientes bajo corticoterapia a largo plazo están sistemáticamente en riesgo de déficit de vitamina D y osteoporosis. La suplementación es indispensable en este contexto.
Los anticonvulsivos (fenitoína, carbamazepina, fenobarbital) inducen las enzimas hepáticas del citocromo P450 que catabolizan la 25-OH-D3. Los pacientes epilépticos bajo tratamiento a largo plazo tienen tasas de vitamina D significativamente más bajos y un riesgo aumentado de fracturas.
Los inhibidores de la bomba de protones (IBP), prescritos masivamente contra el reflujo gástrico, reducen la absorción de vitamina D alimentaria disminuyendo la acidez gástrica. Es el mismo mecanismo que perturba la absorción del magnesio, zinc y hierro. Los IBP son ladrones de micronutrientes que la medicina prescribe sin embargo masivamente.
Los pacientes que sufren de malabsorción intestinal (enfermedad celíaca, Crohn, disbiosis severa, permeabilidad intestinal) absorben mal la vitamina D oral, sea cual sea la dosis. En estos pacientes, la reparación de la barrera intestinal debe preceder o acompañar la suplementación de vitamina D.
Las causas olvidadas de la deficiencia
La primera causa olvidada, y la más escandalosa, son las normas de laboratorio engañosas. Las normas fijan el umbral de « normalidad » de la 25-OH-D3 en 30 ng/mL. Este umbral fue definido para prevenir el raquitismo en el niño y la osteomalacia en el adulto, es decir, las enfermedades óseas más graves ligadas a la deficiencia profunda. Es un umbral de supervivencia, no un umbral de salud. La Endocrine Society recomienda un tasa de 40 a 60 ng/mL. Michael Holick (Boston University) preconiza 50 a 80 ng/mL[^1]. Los estudios de observación muestran que es en este rango donde los beneficios en la inmunidad, la prevención del cáncer, la protección neurológica y la salud muscular son los más marcados. Si se subiera el umbral de normalidad a 50 ng/mL, habría que suplementar masivamente la población. Es una elección económica disfrazada de elección científica. En naturopatía, apuntamos a lo óptimo, no a lo mínimo.
La segunda causa olvidada es el polimorfismo del receptor VDR. El VDR, como todos los receptores nucleares, puede presentar variantes genéticas (polimorfismos SNP) que modifican su eficacia. Los polimorfismos más estudiados son FokI, BsmI, ApaI y TaqI. Algunos variantes reducen la afinidad del VDR por el calcitriol, lo que significa que incluso con un tasa sanguíneo correcto de 25-OH-D3, el efecto biológico a nivel celular está disminuido. Estos pacientes necesitan tasas sanguíneos más elevados para obtener el mismo beneficio fisiológico. Es una posible explicación para esos pacientes que suplementan correctamente, alcanzan un tasa de 50 ng/mL, y sin embargo continúan presentando síntomas de déficit. La nutrigenómica abre aquí perspectivas apasionantes para personalizar los dosajes.
La tercera causa olvidada es el vínculo bidireccional con la autoinmunidad. Sabemos que el déficit de vitamina D favorece las enfermedades autoinmunes desfrenando las respuestas Th1 y Th17. Pero lo inverso también es cierto. Algunas enfermedades autoinmunes, y en particular las patologías que afectan el intestino (enfermedad celíaca, Crohn), alteran la absorción de vitamina D oral, creando un círculo vicioso automantenido. El proceso autoinmune mismo consume vitamina D por activación de los macrófagos (que expresan la 1-alfa-hidroxilasa y convierten localmente la 25-OH-D3 en calcitriol para sus propias necesidades inmunitarias). En los pacientes Hashimoto, la tiroiditis autoinmune crea una doble desventaja: la hipotiroidismo reduce la secreción ácida gástrica (comprometiendo la absorción), y el proceso autoinmune consume la vitamina D disponible. Por eso los pacientes autoinmunes necesitan tasas objetivo más elevados, a menudo superiores a 60 ng/mL.
La cuarta causa olvidada es la actividad extra-renal de la 1-alfa-hidroxilasa. La Dra Lucas enfatizó en clase que la 1-alfa-hidroxilasa no está presente únicamente en el riñón. Se encuentra en los macrófagos, las células dendríticas, las células del colon y de la mama. Estos tejidos producen localmente calcitriol para sus propias necesidades, por un mecanismo autocrino y paracrino. Esto significa que la forma activa dosada en la sangre (1,25-(OH)2-D3) no refleja la actividad local de la vitamina D en los tejidos. Un dosaje de 1,25-(OH)2-D3 « normal » no garantiza que tus macrófagos o tus células intestinales reciban suficiente calcitriol. Por eso el dosaje de la 25-OH-D3 (forma de reserva) es el único marcador fiable del estado global.
Los suplementos alimentarios
La vitamina D existe en dos formas: la D2 (ergocalciferol), de origen vegetal (hongos, levaduras irradiadas), y la D3 (colecalciferol), de origen animal (piel, peces grasos, aceite de hígado de bacalao, yema de huevo) o producida por líquenes para las formas veganas. Los estudios de Heaney muestran que la D3 es aproximadamente tres veces más eficaz que la D2 para aumentar y mantener el tasa sanguíneo de 25-OH-D3[^9]. La D2 tiene una vida media más corta, menor afinidad por la DBP (proteína de transporte) y por el VDR. En suplementación, la D3 es sistemáticamente preferida. La D2 solo tiene interés para los pacientes veganos estrictos que rechazan toda fuente animal, y en este caso, hay que aumentar la dosis para compensar la menor eficacia.
Las ampollas de vitamina D prescritas en Francia (tipo Uvedose, ZymaD forte) son a menudo D3, lo que está bien. Pero se prescriben en dosis masivas espaciadas (100 000 UI cada tres meses). Esta estrategia de « bolo » es cada vez más cuestionada. Una toma diaria de 2000 a 4000 UI mantiene un tasa sanguíneo mucho más estable que una ampolla trimestral que crea un pico seguido de una caída progresiva. El organismo prefiere la regularidad. En naturopatía, la suplementación diaria en gotas es la norma.
El protocolo que utilizo en consulta se basa en tres etapas. Primera etapa: dosar. Solicitar un dosaje de la 25-OH-D3 (no la 1,25-(OH)2-D3 que es la forma activa y no refleja las reservas). Idealmente, dosar a finales de invierno (marzo)

Laisser un commentaire
Sois le premier à commenter cet article.