Nathalie tem cinquenta e dois anos e toma omeprazol há sete anos. No início, era para refluxo ácido após as refeições. Seu médico havia diagnosticado refluxo gastroesofágico e prescrito um IBP “para acalmar a acidez”. Sete anos depois, Nathalie ainda tem seus refluxos (que ela controla aumentando a dose), mas ganhou fadiga crônica, queda de cabelo, unhas estriadas e frágeis, ferritina em 12 ng/mL apesar de suplementação com ferro há dois anos, e B12 muito baixa.
Quando a recebi em consulta, pedi um painel tireoidiano completo. TSH em 4,8 mUI/L (“normal” para o laboratório, funcionalmente elevado). T4 livre no terço inferior. T3 livre baixa. Anti-TPO em 145. Um Hashimoto que ninguém havia procurado. E uma ioduúria em 62 mcg/L. Também pedi um teste respiratório com ureia marcada: Helicobacter pylori positivo.
Nathalie tinha três causas de hipocloridria sobrepostas: a hipotireoidismo que desacelerava suas células parietais, o Helicobacter pylori que as atrofiava, e o omeprazol que bloqueava as poucas bombas de prótons restantes. Seu refluxo nunca tinha sido um excesso de ácido. Era um déficit. E os IBPs o agravaram durante sete anos.
O ácido clorídrico: muito mais do que um dissolvente
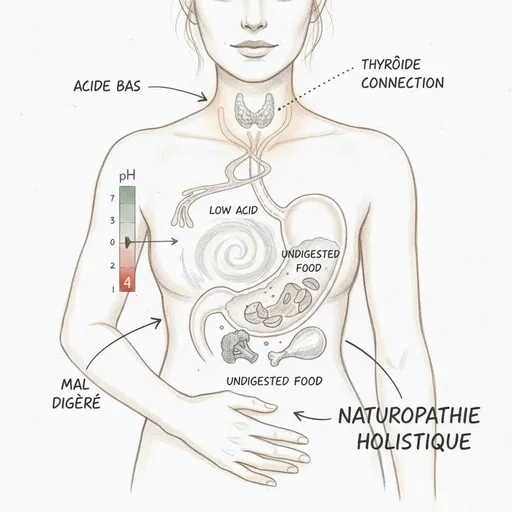
O fluido gástrico tem um pH entre 1 e 3. É um dos ambientes mais ácidos do corpo humano. Esta acidez extrema não é um defeito de design. É uma necessidade biológica.
O ácido clorídrico (HCl) é produzido pelas células parietais do estômago graças à bomba de prótons H+/K+-ATPase. Esta bomba consome energia (ATP) para expelir íons hidrogênio (H+) na luz gástrica contra um gradiente de concentração colossal. É uma das reações mais consumidoras de energia do corpo. Quando as mitocôndrias das células parietais estão cansadas (hipotireoidismo, deficiência de ferro, deficiência de zinco), a bomba funciona em ritmo mais lento e a produção de ácido cai.
O ácido preenche cinco funções essenciais. A primeira é a digestão das proteínas: o HCl ativa o pepsinogênio em pepsina, a enzima que quebra as proteínas em peptídeos e aminoácidos. Sem ácido suficiente, as proteínas passam mal digeridas no intestino delgado onde fermentam e causam inchaço, gases com odor desagradável e inflamação local.
A segunda função é a esterilização do bolo alimentar. A acidez do estômago é a primeira barreira antimicrobiana do trato digestivo. Mata a maioria das bactérias, leveduras e parasitas ingeridos com os alimentos. Quando essa barreira cai (pH acima de 4), os patógenos sobrevivem e colonizam o intestino delgado. É uma das principais causas do SIBO (supercrescimento bacteriano do intestino delgado).
A terceira função é a absorção de minerais. Ferro, zinco, cálcio, magnésio e cromo precisam de um ambiente ácido para serem ionizados e absorvidos. Em hipocloridria, esses minerais atravessam o trato digestivo sem serem assimilados. É por isso que tantos pacientes hipotireoideos têm deficiências de ferro resistentes à suplementação: o ferro está na cápsula, mas o estômago não consegue prepará-lo para absorção.
A quarta função é a absorção da vitamina B12. A B12 alimentar está ligada às proteínas. O ácido gástrico é necessário para liberá-la, depois o fator intrínseco (também secretado pelas células parietais) a transporta até o íleo terminal para absorção. Em hipocloridria, a B12 fica presa nas proteínas alimentares e nunca é absorvida. As deficiências de B12 em pacientes em IBP a longo prazo são bem documentadas.
A quinta função é o sinal a jusante. A acidez gástrica desencadeia a cascata digestiva: estimula a secreção de secretina e colecistoquinina (CCK) pelo duodeno, que por sua vez estimulam a secreção de bile e enzimas pancreáticas. Sem sinal ácido inicial, toda a cascata a jusante funciona em ritmo mais lento. É por isso que a hipocloridria não se manifesta apenas no nível do estômago, mas perturba toda a digestão.
A armadilha do estômago: confundir déficit e excesso
É a armadilha mais frequente que encontro em consulta. O paciente tem refluxo ácido, queimação, sensação de “muito ácido”. O médico prescreve um IBP. Os sintomas melhoram temporariamente (porque menos ácido volta). O paciente fica em IBP durante anos. E o problema de fundo piora silenciosamente.
O refluxo gastroesofágico (RGE) não é um excesso de ácido. É uma volta de ácido para onde não deveria ir. O esfíncter esofágico inferior, o músculo que fecha a entrada do estômago, se contrai em resposta ao pH ácido do conteúdo gástrico. Quando a acidez é insuficiente, o esfíncter não se fecha adequadamente e o conteúdo volta. É um defeito de fechamento, não um excesso de produção.
Este paradoxo explica por que tantos pacientes em IBP continuam tendo refluxo: o medicamento reduz o ácido mas não corrige o mecanismo de fechamento. E ao reduzir o ácido, agrava a má absorção que agrava o hipotireoidismo que agrava a hipocloridria. O círculo vicioso é perfeito.
Os IBPs (omeprazol, esomeprazol, lansoprazol, pantoprazol, rabeprazol) estão entre os medicamentos mais prescritos do mundo. Reduzem a produção de ácido gástrico em noventa por cento. Inicialmente projetados para tratamentos curtos (úlcera, erradicação de H. pylori), são prescritos a longo prazo em milhões de pacientes. Mas pesquisadores finlandeses mostraram que sete dias de lansoprazol em homens saudáveis são suficientes para elevar o pH gástrico de 1,3 para 6,1, permitindo a colonização bacteriana do estômago e a produção de acetaldeído (cancerígeno) a partir do álcool ingerido.
Mouton, em seu tratado sobre ecologia digestiva, é categórico sobre os IBPs: “Os inibidores da bomba de prótons são os medicamentos mais sobreutilizados da medicina moderna. Criam as condições para uma catástrofe digestiva silenciosa: supercrescimento bacteriano, má absorção, disbiose, imunossupressão. Sua prescrição deveria ser limitada a indicações específicas e durações curtas.”
A ligação tireoide-estômago
A relação entre a tireoide e o estômago é bidirecional e mais profunda do que se imagina.
No sentido tireoide para estômago, os hormônios tireoideos (principalmente a T3) estimulam diretamente as células parietais gástricas. Aumentam a expressão das bombas de prótons, estimulam a produção de gastrina (o hormônio que comanda a secreção ácida) e mantêm a vascularização da mucosa gástrica. Em hipotireoidismo, esses três mecanismos não funcionam. A produção de ácido cai. É por isso que a hipocloridria é encontrada na maioria dos pacientes hipotireoideos não tratados, e em muitos pacientes tratados cuja T3 livre permanece baixa apesar de Levotiroxina em dose “correta”.
No sentido estômago para tireoide, a hipocloridria impede a absorção dos cofatores essenciais à função tireoidiana. Ferro é necessário para a tireoperoxidase (TPO), a enzima que fabrica os hormônios tireoideos. Zinco é cofator da síntese hormonal e da recepção celular de T3. Selênio ativa a deiodinase que converte a T4 inativa em T3 ativa. B12 é indispensável para a metilação e para a produção de energia celular. Quando esses nutrientes não são absorvidos por causa da falta de ácido, a tireoide funciona ainda mais lentamente.
Este círculo vicioso é agravado por um terceiro ator: a autoimunidade. Hashimoto é a causa mais frequente de hipotireoidismo. A autoimunidade tireoidiana (anti-TPO, anti-tireoglobulina) está frequentemente associada à gastrite autoimune (anticorpos anti-células parietais e anti-fator intrínseco). Os estudos mostram que 20 a 40% dos pacientes com Hashimoto têm anticorpos anti-células parietais. A mesma desregulação imunológica que ataca a tireoide também pode atacar o estômago. É a “poliendocrinopatia autoimune” que Hertoghe descreve como um fenômeno subdiagnosticado.
Helicobacter pylori: o inimigo silencioso
Helicobacter pylori infecta metade da população mundial. Na França, a prevalência é de cerca de 20 a 30% em adultos. Esta bactéria espiral tem uma capacidade única: sobreviver e prosperar na acidez do estômago graças à produção de urease, uma enzima que transforma ureia em amônia, criando um microambiente alcalino ao redor da bactéria.
Mas H. pylori não se contenta em neutralizar o ácido localmente. Provoca uma gastrite crônica que atrofia progressivamente as células parietais. Bloqueia as bombas de prótons existentes e reduz a expressão do gene que as codifica, diminuindo seu número total. O resultado é uma hipocloridria crônica que piora com os anos de infecção.
A relação entre H. pylori e a tireoide é bidirecional. Por um lado, a hipocloridria causada por H. pylori agrava o hipotireoidismo via má absorção. Por outro, o hipotireoidismo reduz a motilidade gástrica e a imunidade local, criando um ambiente favorável à persistência de H. pylori. Vários estudos mostram que a erradicação de H. pylori melhora a absorção de Levotiroxina e pode permitir reduzir a dose em pacientes tireoideos.
O rastreamento de H. pylori deveria ser sistemático em todo paciente hipotireoidiano que apresenta sintomas digestivos altos (queimação, refluxo, peso pós-refeição, eructações). O teste respiratório com ureia marcada com carbono 13 é não invasivo e confiável. A erradicação baseia-se classicamente em terapia antibiótica tripla, mas abordagens complementares existem: resina de mástique de Chios (resina de Pistacia lentiscus, 500 mg três vezes ao dia durante duas semanas), sulforafano (extrato de broto de brócolis, que inibe H. pylori in vitro), e NAC (N-acetilcisteína, que destrói o biofilme de H. pylori e melhora a eficácia dos antibióticos).
O protocolo na prática
A primeira etapa é o diagnóstico. Antes de tudo, é preciso confirmar a hipocloridria e identificar sua causa. O teste com bicarbonato de sódio é um primeiro indicador em casa: em jejum pela manhã, dissolver meia colher de chá de bicarbonato de sódio em um copo de água, beber de uma vez e cronometrar o primeiro arroto. Menos de dois minutos: acidez provavelmente adequada. Dois a cinco minutos: acidez provavelmente insuficiente. Mais de cinco minutos ou sem arroto: hipocloridria muito provável. Este teste não é um diagnóstico médico mas orienta.
O teste com vinagre de maçã complementa o quadro: uma colher de chá de vinagre de maçã em meio copo de água antes de uma refeição. Se os sintomas digestivos melhoram (menos peso, menos inchaço), é que o estômago estava faltando ácido. Se os sintomas pioram (queimação), a acidez é provavelmente adequada ou uma lesão da mucosa está presente. Estes dois testes são descritos em detalhes no questionário pH estômago do site.
A segunda etapa é o tratamento da causa. Se H. pylori é positivo, a erradicação é a prioridade. Se IBPs estão em andamento, o desmame progressivo é indispensável (reduzir para metade durante duas semanas, depois um quarto da dose durante duas semanas, depois parar, acompanhando com as alternativas naturais abaixo). Se um hipotireoidismo é identificado, o tratamento tireoidiano (Levotiroxina ou tireoide natural) melhorará progressivamente a produção de ácido em quatro a oito semanas. Consulte o artigo sobre os 7 nutrientes tireoideos para os cofatores essenciais.
A terceira etapa é o suporte ácido natural. O vinagre de maçã (uma colher de chá em meio copo de água, quinze minutos antes de cada refeição principal) é o gesto mais simples e frequentemente o mais eficaz. O gengibre fresco (uma fatia de dois centímetros infundida dez minutos em água quente, bebida antes da refeição) estimula a motilidade gástrica e a secreção de ácido. Plantas amargas (genciana, alcachofra, dente-de-leão) em tintura-mãe (trinta gotas em um pouco de água dez minutos antes da refeição) ativam a cascata digestiva pelo reflexo cefálico amargo.
A quarta etapa é a betaína HCl (sob supervisão profissional). Este suplemento fornece diretamente ácido clorídrico ao estômago. O protocolo de titulação consiste em tomar uma cápsula de 500 mg no meio de uma refeição contendo proteína animal (carne, peixe, ovos). Se nenhuma sensação de calor ou queimação aparecer, aumentar uma cápsula na próxima refeição. Continuar aumentando uma cápsula por refeição até sentir um leve calor gástrico, depois reduzir uma cápsula. Esta dose é a dose de manutenção. Pode variar de 500 mg a 3000 mg dependendo da severidade da hipocloridria. A betaína HCl é estritamente contraindicada em caso de úlcera ativa, gastrite erosiva, uso de AINEs ou corticoides.
A quinta etapa é a correção das deficiências secundárias. A hipocloridria cria deficiências de ferro, zinco, B12, magnésio e cálcio que precisam ser corrigidas em paralelo. Mas atenção: suplementar sem corrigir a acidez gástrica é jogar os suplementos no vazio. A prioridade é restaurar a absorção antes de carregar em micronutrientes. As formas queladas (bisglicinatode ferro, bisglicinato de zinco, citrato de magnésio) são melhor absorvidas em ambiente pouco ácido do que as formas óxido ou sulfato. B12 em forma de metilcobalamina sublingual contorna o problema gástrico sendo absorvida diretamente pela mucosa bucal.
A sexta etapa é proteger e regenerar a mucosa. Água de Quinton hipertônica (uma ampola antes da refeição) fornece oligoelementos marinhos e estimula a secreção gástrica. Glutamina (quatro gramas por dia) alimenta as células da mucosa intestinal. Zinco-carnosina (75 mg duas vezes ao dia) é especificamente protetora da mucosa gástrica e mostrou eficácia na reparação de lesões causadas por H. pylori e AINEs.
A alimentação que apoia a acidez
As proteínas animais são os estimuladores naturais mais poderosos da secreção ácida. Funcionam de duas maneiras: estimulando a produção de gastrina (o hormônio que comanda a secreção de HCl) e estimulando diretamente as células parietais via aminoácidos absorvidos. Provavelmente é por esta razão que muitas pessoas com hipocloridria crônica sentem melhora com uma dieta rica em proteína animal de qualidade (ovos, peixe, frango).
Caldo de osso é um aliado precioso. Rico em glicina, prolina e glutamina, alimenta a mucosa gástrica enquanto fornece minerais em forma biodisponível. Uma xícara de caldo quente quinze minutos antes da refeição prepara o estômago para a digestão.
Alimentos fermentados (chucrute cru, kimchi, kefir, kombucha) fornecem ácidos orgânicos e enzimas que apoiam a digestão. Seu pH ácido contribui para manter um ambiente gástrico favorável. Por outro lado, devem ser introduzidos progressivamente em pacientes com SIBO (a fermentação pode agravar o inchaço).
Metilxantinas (café, chá, chocolate) estimulam a secreção ácida mas irritam a mucosa e relaxam o esfíncter esofágico inferior. Na presença de refluxo, devem ser evitadas apesar de seu efeito estimulante no ácido. É um compromisso a avaliar individualmente.
O desmame dos IBPs
Parar os IBPs após anos de uso não se faz de um dia para o outro. O fenômeno de rebote ácido (hipersecreção ácida reativa) é bem documentado: quando as bombas de prótons são desbloqueadas após meses de supressão, superproduzem temporariamente ácido, causando queimação intensa que leva o paciente a retomar o medicamento. Este rebote dura duas a quatro semanas.
O protocolo de desmame progressivo é indispensável. Reduzir a dose para metade durante duas semanas. Depois tomar o meio comprimido em dias alternados durante duas semanas. Depois parar. Durante todo o desmame, acompanhar com vinagre de maçã antes das refeições, melatonina à noite (três miligramas, que mostrou efeito protetor contra refluxo comparável aos IBPs em alguns estudos), bicarbonato de sódio em SOS (uma pitada em um copo de água em caso de queimação aguda, pontualmente), e plantas anti-refluxo (malva, alcaçuz DGL, babosa).
Kousmine, em sua abordagem da medicina ortomolecular, insistia que “suprimir um sintoma sem procurar sua causa é cortar o alarme sem apagar o fogo. Os anti-ácidos são o exemplo perfeito desta medicina do silêncio. Apagam a dor mas alimentam a doença.”
Aviso
A hipocloridria é um sintoma, não um diagnóstico. Pode ser causada por hipotireoidismo, H. pylori, IBPs, gastrite autoimune, envelhecimento, estresse crônico, deficiência de zinco ou uma combinação desses fatores. A identificação da causa é indispensável antes de tratar.
A betaína HCl é formalmente contraindicada em caso de úlcera gástrica ou duodenal, gastrite erosiva, uso de anti-inflamatórios (AINEs, aspirina) ou corticoides. Qualquer dor aguda do estômago, qualquer vômito de sangue ou qualquer fezes preta (melena) impõe uma consulta médica urgente e uma endoscopia.
O desmame dos IBPs deve ser progressivo e acompanhado. Uma interrupção brusca pode provocar um rebote ácido severo. Se os IBPs foram prescritos para uma úlcera documentada ou esôfago de Barrett, o desmame só é feito com a aprovação do gastroenterologista.
Masson, em sua filosofia da alimentação, lembrava que “o estômago é o primeiro laboratório do corpo. Quando funciona mal, tudo o que vem depois é comprometido. Antes de procurar soluções sofisticadas a jusante, verifique que o andar acima está fazendo seu trabalho.” Nathalie, que conseguiu parar seus IBPs após sete anos e recuperar uma ferritina normal em seis meses de correção tireoidiana e suporte gástrico, confirmaria. Se você quer um acompanhamento personalizado, você pode agendar uma consulta.
Para ir mais longe
- Inchaço e gases: seu barriga está tentando falar com você
- Bile e vesícula biliar: a chave esquecida de sua digestão
- Constipação crônica: as 7 causas que seu médico não procura
- Diarréia crônica: as causas profundas que ninguém procura
Você quer avaliar seu status? Faça o questionário tireoide claeys gratuito em 2 minutos.

Laisser un commentaire
Sois le premier à commenter cet article.