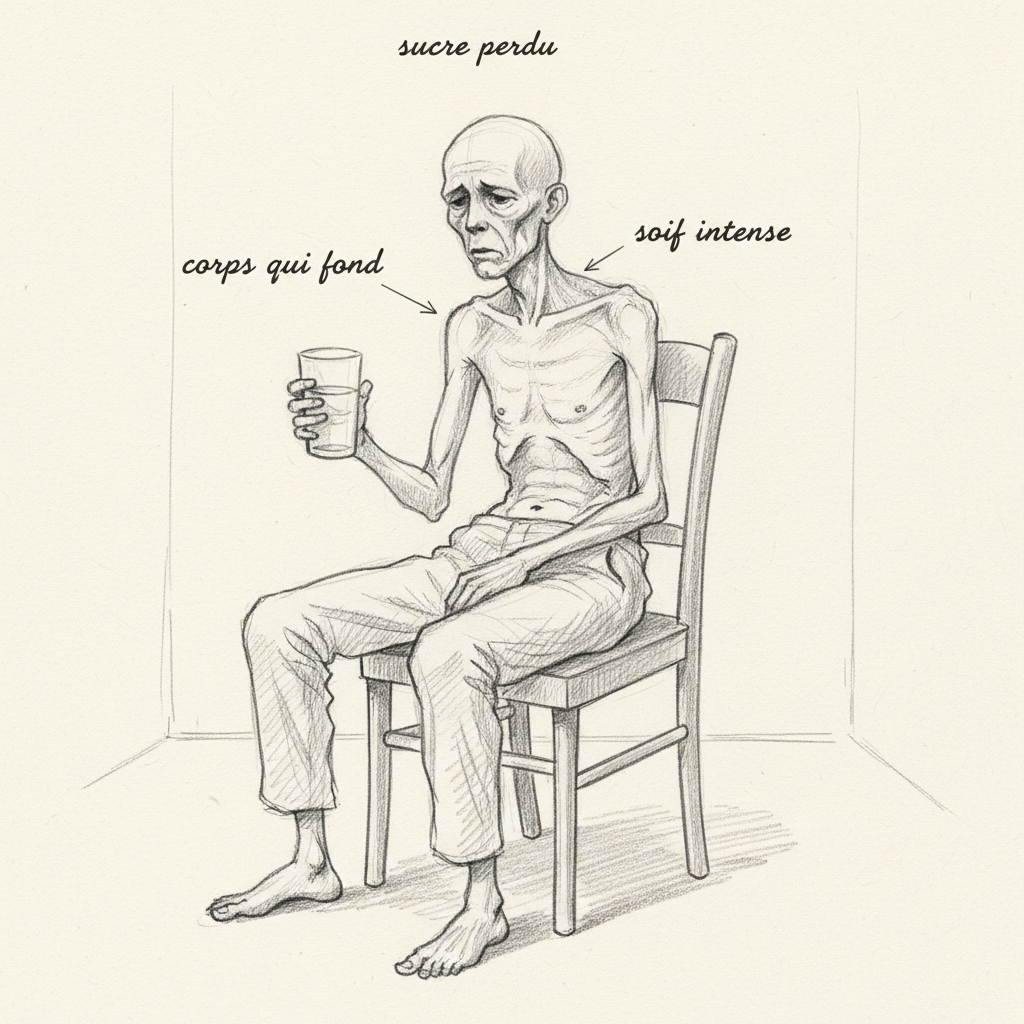
Alain perdeu oito quilos em dois meses sem querer. Aos sessenta e dois anos, depois de uma vida de bom vivant, vê suas calças ficarem folgadas e seus braços emagrecerem. Bebe litros de água sem nunca saciar sua sede. Levanta três vezes por noite para urinar. Está permanentemente cansado, com uma fraqueza muscular que o surpreende quando sobe as escadas. Seu médico finalmente dosou a glicemia: 2,4 g/L. Alain é diabético. Seu pâncreas rendeu-se.
A história de Alain é a de milhões de pessoas. Durante anos, seu pâncreas superproduziu insulina para compensar a resistência crescente de suas células (o hiperinsulismo). Depois, após anos de superesforço, as células beta dos ilhéus de Langerhans se esgotaram. A produção de insulina caiu. A glicose se acumulou no sangue sem conseguir entrar nas células. É a passagem da resistência à insulina para o diabetes tipo 2 comprovado: o estágio de esgotamento pancreático.
Do excesso à falta: a trajetória do pâncreas
A trajetória é previsível e documentada. Fase 1: alimentação rica em carboidratos refinados e sedentarismo instalam progressivamente a resistência à insulina. O pâncreas compensa produzindo mais. Fase 2: o hiperinsulismo crônico se instala. O pâncreas trabalha em sobrecarga. A glicemia permanece normal graças a essa superprodução. Fase 3: as células beta se esgotam, se oxidam, morrem (apoptose). A produção de insulina cai. A glicemia sobe. O diabetes se declara.
Essa trajetória leva de dez a vinte anos. Durante todo esse período, a glicemia em jejum frequentemente permanece normal (o pâncreas compensa). É por isso que o diabetes é diagnosticado tardiamente: quando a glicemia se eleva, cinquenta por cento das células beta já estão destruídas.
Os sinais da insuficiência de insulina
O emagrecimento involuntário é o sinal de alerta mais sério. Sem insulina, a glicose circula no sangue mas não consegue nutrir as células. As células se viram para as reservas de gorduras (lipólise) e de proteínas musculares (proteólise) para sua energia. Você emagrece, mas perde músculo e gordura, não água.
A poliúria-polidipsia (urinar muito e ter sede permanente) é a síndrome clássica. A glicose em excesso no sangue é filtrada pelos rins. Quando a capacidade de reabsorção renal é ultrapassada (limiar renal da glicose, aproximadamente 1,8 g/L), a glicose passa na urina e arrasta água por osmose. Você urina abundantemente, se desidrata, tem sede. Bebe, urina, tem sede: o círculo é infernal.
O cansaço intenso e a fraqueza muscular vêm da incapacidade das células de utilizar a glicose. Estão famintas em meio à abundância: a glicose está em toda parte no sangue mas não consegue entrar nas células sem a chave (a insulina).
A cicatrização lenta, a visão turva (edema do cristalino por hiperglicemia), as infecções recorrentes (os germes adoram glicose) e os formigamentos das extremidades (neuropatia iniciante) são sinais de complicações precoces.
Faça o teste de falta de insulina de Hertoghe.
As causas do esgotamento pancreático
O hiperinsulismo crônico é a causa principal. Anos de superprodução acabam esgotando as células beta. O estresse oxidativo intracelular (a superatividade metabólica gera radicais livres) danifica o DNA mitocondrial das células beta e desencadeia a apoptose. A glicotoxicidade (a hiperglicemia em si é tóxica para as células beta) e a lipotoxicidade (os ácidos graxos livres em excesso são tóxicos) aceleram a destruição.
A autoimunidade intervém no diabetes tipo 1 (destruição das células beta pelos anticorpos) e no LADA (Latent Autoimmune Diabetes of Adults), uma forma lenta de diabetes autoimune que se declara após os trinta anos e que frequentemente é confundida com diabetes tipo 2.
A deficiência de zinco compromete diretamente a síntese de insulina. O zinco é um componente estrutural da insulina (dois átomos de zinco por hexâmero de insulina) e um cofator de sua secreção. A deficiência de cromo reduz a sensibilidade dos receptores, obrigando o pâncreas a produzir mais. A deficiência de magnésio prejudica a sinalização insulínica.
Apoiar o pâncreas naturalmente
O cromo é o micronutriente mais específico. O picolinato de cromo a 200 microgramas por dia melhora a sensibilidade dos receptores à insulina e reduz a carga de trabalho do pâncreas. O zinco bisglicinado a 15 miligramas por dia apoia a síntese e a secreção de insulina. O magnésio (300 mg por dia) melhora a sinalização.
A berberina (500 mg duas a três vezes por dia antes das refeições) protege as células beta do estresse oxidativo e melhora a sensibilidade à insulina. O ácido alfa-lipóico (300 a 600 mg por dia) é um antioxidante que protege as células beta e melhora a sensibilidade periférica. A vitamina D (4000 UI por dia) tem receptores nas células beta e modula a secreção de insulina.
A alimentação com baixa carga glicêmica reduz a demanda de insulina em cada refeição. Proteínas e gorduras saudáveis em primeiro plano. Vegetais à vontade. Carboidratos complexos em quantidade moderada (leguminosas, cereais integrais, batata-doce). Zero açúcar refinado, zero refrigerante, zero suco de fruta.
O exercício físico aumenta a expressão de GLUT4 nos músculos, permitindo que a glicose entre sem insulina. Trinta minutos de caminhada após cada refeição. Musculação duas a três vezes por semana para aumentar a massa muscular consumidora de glicose.
Importante: o hipoinsulismo comprovado com glicemia elevada necessita acompanhamento médico. A naturopatia acompanha mas não substitui o tratamento médico do diabetes. A metformina, os análogos de GLP-1 e a insulinoterapia têm seu lugar quando o pâncreas está muito esgotado para ser relançado naturalmente. O objetivo naturopático é intervir anteriormente, durante a fase de resistência, para prevenir o esgotamento.
Para saber mais
- Hiperinsulismo: quando o excesso de insulina faz engordar e cansar
- Mio-inositol: humor, glicemia e ovários em uma molécula
- Tireoide e peso: por que você não emagrece apesar de tudo
- Vitamina B8 (biotina): cabelos, pele e glicemia em uma molécula
Fontes
- Hertoghe, Thierry. Atlas de medicina hormonal e nutricional. International Medical Books, 2006.
- Curtay, Jean-Paul. Nutrição terapêutica: bases científicas e prática médica. Testez Éditions, 2016.
- Mouton, Georges. Ecologia digestiva. Marco Pietteur, 2004.
Se você quer um acompanhamento personalizado, pode agendar uma consulta.
Receita saudável : Porridge frutas secas-canela : A canela ajuda a regular a glicemia.



Laisser un commentaire
Sois le premier à commenter cet article.