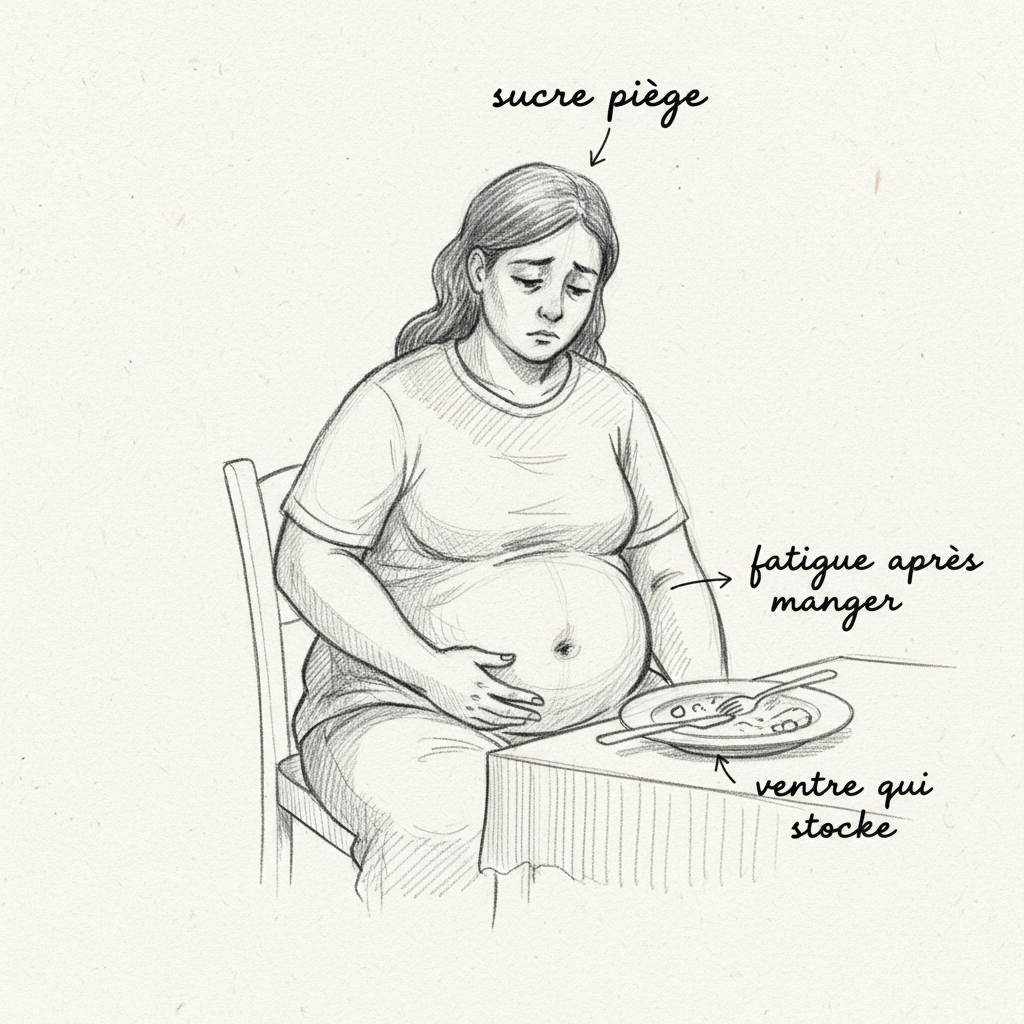
Natalia lleva veinte años a dieta. Ha probado Weight Watchers, Dukan, el ayuno, la dieta baja en carbohidratos, el conteo de calorías. Pierde tres kilos y gana cinco. Su médico le dice que “coma menos y se mueva más”. Ya come 1.400 calorías y camina una hora al día. Y aun así engorda. Especialmente del vientre. La cintura que se va ensanchando año tras año, a pesar de todos los esfuerzos. Su problema no es la voluntad ni las calorías. Su problema es la insulina.
La resistencia a la insulina es la epidemia silenciosa del siglo. Afecta a una de cada tres personas en países industrializados. Precede la diabetes tipo 2 de diez a quince años. Es responsable de la obesidad abdominal, del síndrome metabólico, del hígado graso no alcohólico, del SOPQ y de una gran parte de las enfermedades cardiovasculares. Y casi siempre está infradiagnosticada porque los médicos miden la glucemia (que permanece normal durante mucho tiempo) pero no la insulinemia (que sube mucho antes).
El mecanismo del hiperinsulismo
La glucosa en sangre debe mantenerse dentro de un rango estrecho (0,7 a 1,1 g/L). Cuando comes carbohidratos, la glucosa sube y el páncreas secreta insulina para bajarla. La insulina es la llave que abre la puerta de las células para que entre la glucosa. Simple y eficaz.
El problema comienza cuando las células se vuelven insensibles a la insulina: la cerradura está “oxidada”. La glucosa permanece en la sangre. El páncreas responde produciendo aún más insulina: fabrica cada vez más llaves para forzar la cerradura. La glucosa finalmente entra, pero al precio de una insulina crónicamente elevada.
La insulina elevada es una señal de almacenamiento permanente. Activa la lipogénesis (síntesis de grasas), inhibe la lipólisis (combustión de grasas), estimula el apetito (a través del hipotálamo) y provoca hipoglucemias reactivas que desencadenan antojos. El círculo vicioso es perfecto: comes carbohidratos, sube la insulina, almacenas, cae la glucemia, tienes hambre, comes carbohidratos, sube la insulina…
Los signos del exceso de insulina
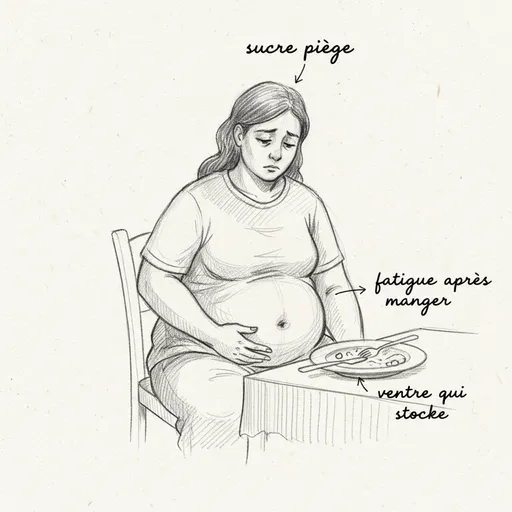
La grasa abdominal resistente es el marcador número uno. La insulina elevada dirige el almacenamiento de grasas hacia la zona visceral (alrededor de los órganos) y subcutánea abdominal. Una cintura superior a 88 centímetros en la mujer y 102 centímetros en el hombre es un criterio del síndrome metabólico directamente vinculado al hiperinsulismo.
Los antojos compulsivos de azúcar son el signo funcional más molesto. La insulina elevada provoca hipoglucemias reactivas (la glucosa cae demasiado bajo después del pico inicial), y el cerebro en hipoglucemia exige azúcar inmediatamente. No es una falta de voluntad: es una señal de supervivencia cerebral. Los antojos de azúcar a las 10h, 16h y después de la cena son típicos.
La fatiga postprandial (el “bajón” después de la comida) refleja la hipoglucemia reactiva. El cerebro, privado de glucosa por el pico de insulina, se apaga temporalmente. Necesitas siesta, café, azúcar para “reactivarte”. Los despertares nocturnos entre las 2h y 4h de la madrugada son a menudo hipoglucemias nocturnas compensadas por una descarga de adrenalina.
La sed excesiva y las micciones frecuentes aparecen cuando la glucemia comienza a elevarse. El acné, los acrocordones (pequeñas protuberancias cutáneas), la acantosis nigricans (placas marrones en los pliegues del cuello y axilas) son signos cutáneos del hiperinsulismo crónico.
Realiza la prueba de exceso de insulina de Hertoghe.
Las causas profundas
La alimentación rica en carbohidratos refinados es la causa principal. El pan blanco, la pasta blanca, el arroz blanco, los cereales del desayuno, los zumos de frutas, los refrescos, los pasteles: cada pico glucémico desencadena un pico de insulina. La repetición diaria de estos picos termina por “desgastar” los receptores de insulina, como una bocina que se escucha demasiado tiempo termina por ser ignorada.
El sedentarismo reduce la expresión de los transportadores GLUT4 en los músculos esqueléticos. El músculo es el principal consumidor de glucosa: cuando no funciona, la glucosa se acumula y sube la insulina. El picoteo permanente mantiene la insulina elevada de forma continua, sin permitir nunca que el cuerpo vuelva a una insulinemia basal baja.
El estrés crónico eleva el cortisol que antagoniza la insulina aumentando la glucemia (neoglucogénesis hepática). El páncreas compensa produciendo más insulina. La falta de sueño reduce la sensibilidad a la insulina del veinticinco por ciento después de una única noche corta. Los disruptores endocrinos (bisfenol A, ftalatos, pesticidas) alteran la señalización insulínica.
El protocolo naturopático
La reducción de carbohidratos refinados es la medida más poderosa. Reemplazar el pan blanco por pan integral con levadura natural, la pasta blanca por lentejas, el arroz blanco por arroz integral o quinoa, los zumos de frutas por frutas enteras. El índice glucémico y especialmente la carga glucémica guían las elecciones. El objetivo no es cero carbohidratos sino la reducción de la insulina postprandial.
El ayuno intermitente es la herramienta más rápida. Dieciséis horas sin comer permiten que la insulina baje a un nivel basal que autoriza la lipólisis. En dos semanas de 16/8, la sensibilidad a la insulina mejora de forma mensurable. El ayuno también estimula la hormona del crecimiento que favorece la combustión de grasas.
El ejercicio físico es indispensable. El entrenamiento de fuerza aumenta la masa muscular (principal consumidor de glucosa) y expresa los transportadores GLUT4 independientemente de la insulina. Treinta minutos de caminata después de la comida reduce el pico glucémico del cuarenta por ciento.
El cromo (200 microgramos de picolinato de cromo por día) mejora la sensibilidad de los receptores a la insulina. La berberina (500 mg dos a tres veces al día antes de las comidas) tiene una eficacia comparable a la metformina en la glucemia y la HbA1c en los estudios clínicos. El magnesio (300 mg por día) mejora la señalización insulínica. La canela de Ceilán (1 gramo por día) reduce la glucemia postprandial. El ácido alfa-lipoico (300 a 600 mg por día) mejora la sensibilidad a la insulina y protege contra el estrés oxidativo dependiente de la glicosilación.
El vinagre de sidra de manzana (una cucharada en un vaso de agua antes de la comida) ralentiza el vaciamiento gástrico y reduce el pico glucémico del veinte a treinta por ciento. Las fibras solubles (psilio, semillas de chía, semillas de lino) ralentizan la absorción de glucosa.
Natalia suprimió el pan blanco y los cereales de la mañana, adoptó el ayuno 16/8, y tomó berberina y cromo. En tres meses, perdió seis centímetros de cintura sin contar una sola caloría. Su insulinemia en ayunas pasó de 18 a 7 mU/L. Ya no hace dietas. Ella gestiona su insulina.
Para profundizar
- Hipoinsulinismo: cuando el páncreas no acompaña
- Mio-inositol: humor, glucemia y ovarios en una molécula
- Tiroides y peso: por qué no adelgazas a pesar de todo
- Vitamina B8 (biotina): cabello, piel y glucemia en una molécula
Fuentes
- Hertoghe, Thierry. Atlas de medicina hormonal y nutricional. International Medical Books, 2006.
- Dong, Hui, et al. “Berberine in the treatment of type 2 diabetes mellitus: a systemic review and meta-analysis.” Evidence-Based Complementary and Alternative Medicine (2012).
- Curtay, Jean-Paul. Nutriterpia: bases científicas y práctica médica. Testez Éditions, 2016.
Si deseas un acompañamiento personalizado, puedes pedir cita para consulta.
Receta sana: Dahl de lentejas corales: Las lentejas tienen un índice glucémico bajo.


Laisser un commentaire
Sois le premier à commenter cet article.