Nathalie faz dieta há vinte anos. Ela tentou Weight Watchers, Dukan, jejum, low-carb, contagem de calorias. Perde três quilos, ganha cinco. Seu médico lhe diz para “comer menos e se mexer mais”. Ela já come 1.400 calorias e caminha uma hora por dia. E engorda mesmo assim. Principalmente na barriga. A cintura que fica mais espessa ano após ano, apesar de todos os esforços. Seu problema não é vontade nem calorias. Seu problema é a insulina.
A resistência à insulina é a epidemia silenciosa do século. Afeta uma em cada três pessoas nos países industrializados. Precede o diabetes tipo 2 em dez a quinze anos. É responsável pela obesidade abdominal, pela síndrome metabólica, pelo fígado gorduroso não alcoólico, pela SOP e por uma grande parte das doenças cardiovasculares. E é quase sempre subdiagnosticada porque os médicos dosam a glicemia (que permanece normal por muito tempo) mas não a insulinemia (que sobe bem antes).
O mecanismo do hiperinsulinismo
A glicose sanguínea deve permanecer em uma faixa estreita (0,7 a 1,1 g/L). Quando você come carboidratos, a glicose sobe e o pâncreas secreta insulina para baixá-la. A insulina é a chave que abre a porta das células para que a glicose entre. Simples e eficaz.
O problema começa quando as células se tornam insensíveis à insulina: a fechadura está “enferrujada”. A glicose permanece no sangue. O pâncreas responde produzindo ainda mais insulina: fabrica cada vez mais chaves para forçar a fechadura. A glicose acaba entrando, mas ao custo de insulina cronicamente elevada.
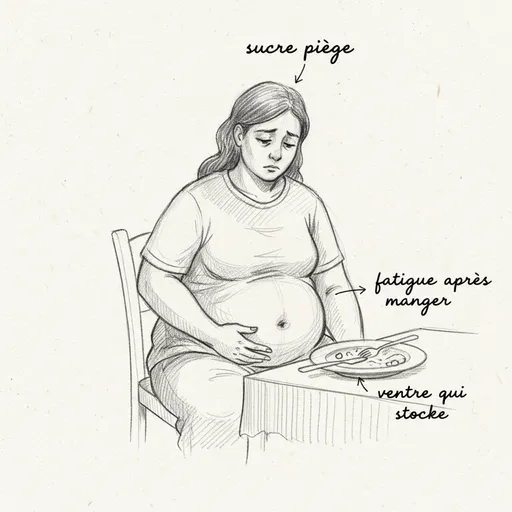
A insulina elevada é um sinal de armazenamento permanente. Ela ativa a lipogênese (síntese de gorduras), inibe a lipólise (queima de gorduras), estimula o apetite (via hipotálamo) e provoca hipoglicemias reacionais que desencadeiam desejos de comer. O círculo vicioso é perfeito: você come carboidratos, a insulina sobe, você armazena, a glicemia cai, você tem fome, você come carboidratos, a insulina sobe…
Os sinais do excesso de insulina
A gordura abdominal resistente é o marcador número um. A insulina elevada direciona o armazenamento de gorduras para a zona visceral (ao redor dos órgãos) e subcutânea abdominal. Uma cintura superior a 88 centímetros nas mulheres e 102 centímetros nos homens é um critério da síndrome metabólica diretamente ligado ao hiperinsulinismo.
As compulsões por açúcar são o sinal funcional mais incômodo. A insulina elevada provoca hipoglicemias reacionais (a glicose cai muito baixo após o pico inicial), e o cérebro em hipoglicemia exige açúcar imediatamente. Não é falta de vontade: é um sinal de sobrevivência cerebral. Os desejos de açúcar às 10h, 16h e após o jantar são típicos.
A fadiga pós-prandial (o “apagão” após a refeição) reflete a hipoglicemia reacional. O cérebro, privado de glicose pelo pico de insulina, se desliga temporariamente. Você precisa de uma soneca, café, açúcar para “recomeçar”. Os despertares noturnos entre 2h e 4h da manhã são frequentemente hipoglicemias noturnas compensadas por uma descarga de adrenalina.
A sede excessiva e as micções frequentes aparecem quando a glicemia começa a se elevar. A acne, os acrochordões (pequenas excrescências de pele), a acantose nigricans (manchas marrom escuro nas dobras do pescoço e axilas) são sinais cutâneos de hiperinsulinismo crônico.
Faça o teste de excesso de insulina de Hertoghe.
As causas profundas
A alimentação rica em carboidratos refinados é a causa principal. Pão branco, massas brancas, arroz branco, cereais do café da manhã, sucos de frutas, refrigerantes, bolos: cada pico de glicemia causa um pico de insulina. A repetição diária desses picos acaba por “desgastar” os receptores de insulina, como uma buzina que se ouve por muito tempo acaba sendo ignorada.
O sedentarismo reduz a expressão dos transportadores GLUT4 nos músculos esqueléticos. O músculo é o principal consumidor de glicose: quando não funciona, a glicose se acumula e a insulina sobe. O beliscão permanente mantém a insulina elevada continuamente, sem nunca deixar o corpo voltar a uma insulinemia basal baixa.
O estresse crônico eleva o cortisol que antagoniza a insulina aumentando a glicemia (neoglicogênese hepática). O pâncreas compensa produzindo mais insulina. A falta de sono reduz a sensibilidade à insulina em vinte e cinco por cento após uma única noite curta. Os perturbadores endócrinos (bisfenol A, ftalatos, pesticidas) alteram a sinalização insulínica.
O protocolo naturopático
A redução de carboidratos refinados é a medida mais poderosa. Substituir pão branco por pão de fermentação natural integral, massas brancas por lentilhas, arroz branco por arroz integral ou quinoa, sucos de frutas por frutas inteiras. O índice glicêmico e principalmente a carga glicêmica guiam as escolhas. O objetivo não é zero carboidrato mas a redução da insulina pós-prandial.
O jejum intermitente é a alavanca mais rápida. Dezesseis horas sem comer permitem que a insulina desça a um nível basal que autoriza a lipólise. Em duas semanas de 16/8, a sensibilidade à insulina melhora mensuravelmente. O jejum também estimula o hormônio do crescimento que favorece a queima de gorduras.
O exercício físico é indispensável. A musculação aumenta a massa muscular (maior consumidor de glicose) e expressa os transportadores GLUT4 independentemente da insulina. Trinta minutos de caminhada após a refeição reduz o pico de glicemia em quarenta por cento.
O cromo (200 microgramas de picolinato de cromo por dia) melhora a sensibilidade dos receptores de insulina. A berberina (500 mg duas a três vezes por dia antes das refeições) tem eficácia comparável à metformina sobre a glicemia e HbA1c nos estudos clínicos. O magnésio (300 mg por dia) melhora a sinalização insulínica. A canela do Ceilão (1 grama por dia) reduz a glicemia pós-prandial. O ácido alfa-lipóico (300 a 600 mg por dia) melhora a sensibilidade à insulina e protege contra o estresse oxidativo dependente de glicosilação.
O vinagre de maçã (uma colher de sopa em um copo de água antes da refeição) retarda o esvaziamento gástrico e reduz o pico de glicemia em vinte a trinta por cento. As fibras solúveis (psílio, sementes de chia, sementes de linhaça) retardam a absorção de glicose.
Nathalie eliminou pão branco e cereais da manhã, adotou o jejum 16/8, e tomou berberina e cromo. Em três meses, perdeu seis centímetros de cintura sem contar uma única caloria. Sua insulinemia em jejum caiu de 18 para 7 mU/L. Ela não faz mais dieta. Ela gerencia sua insulina.
Para saber mais
- Hipoinsulinismo: quando o pâncreas não acompanha mais
- Mio-inositol: humor, glicemia e ovários em uma molécula
- Tireoide e peso: por que você não emagrece apesar de tudo
- Vitamina B8 (biotina): cabelos, pele e glicemia em uma molécula
Fontes
- Hertoghe, Thierry. Atlas de medicina hormonal e nutricional. International Medical Books, 2006.
- Dong, Hui, et al. “Berberine in the treatment of type 2 diabetes mellitus: a systemic review and meta-analysis.” Evidence-Based Complementary and Alternative Medicine (2012).
- Curtay, Jean-Paul. Nutriterpia: bases científicas e prática médica. Testez Éditions, 2016.
Se você quer um acompanhamento personalizado, você pode agendar uma consulta.
Receita saudável: Dal de lentilhas coral: As lentilhas têm um índice glicêmico baixo.


Laisser un commentaire
Sois le premier à commenter cet article.