Nathalie ha cinquantadue anni e prende omeprazolo da sette anni. All’inizio era per reflussi acidi dopo i pasti. Suo medico aveva diagnosticato un reflusso gastroesofageo e prescritto un IPP « per calmare l’acidità ». Sette anni dopo, Nathalie ha ancora i suoi reflussi (che gestisce aumentando la dose), ma ha acquisito una stanchezza cronica, capelli che cadono, unghie striate e fragili, una ferritina a 12 ng/mL nonostante un’integrazione di ferro da due anni, e una B12 molto bassa.
Quando l’ho ricevuta in consulenza, ho richiesto un bilancio tiroideo completo. TSH a 4,8 mUI/L (« normale » per il laboratorio, funzionalmente elevata). T4 libera nel terzo inferiore. T3 libera bassa. Anti-TPO a 145. Un Hashimoto che nessuno aveva cercato. E un’ioduria a 62 mcg/L. Ho anche richiesto un test respiratorio all’urea marcata: Helicobacter pylori positivo.
Nathalie aveva tre cause di ipocloridria sovrapposte: l’ipotiroidismo che rallentava le sue cellule parietali, l’Helicobacter pylori che le atrofizzava, e l’omeprazolo che bloccava le poche pompe protoniche rimanenti. Il suo reflusso non era mai stato un eccesso di acido. Era un deficit. E gli IPP l’avevano aggravato per sette anni.
L’acido cloridrico: molto più che un solvente
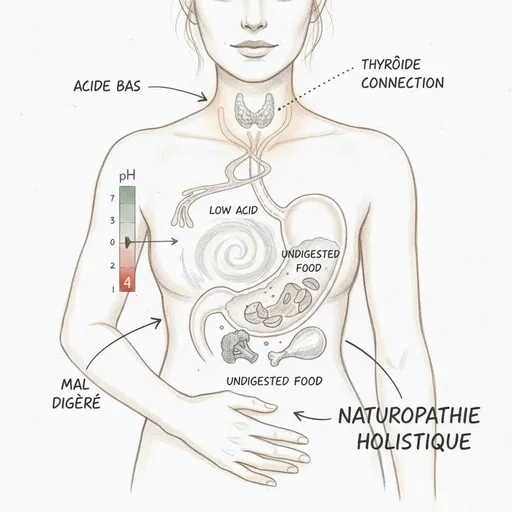
Il liquido gastrico ha un pH compreso tra 1 e 3. È uno degli ambienti più acidi del corpo umano. Questa acidità estrema non è un difetto di progettazione. È una necessità biologica.
L’acido cloridrico (HCl) è prodotto dalle cellule parietali dello stomaco grazie alla pompa protonica H+/K+-ATPase. Questa pompa consuma energia (ATP) per espellere ioni idrogeno (H+) nel lume gastrico contro un gradiente di concentrazione colossale. È una delle reazioni più energivore del corpo. Quando i mitocondri delle cellule parietali sono stanchi (ipotiroidismo, carenza di ferro, carenza di zinco), la pompa gira al rallentatore e la produzione di acido diminuisce.
L’acido svolge cinque funzioni essenziali. La prima è la digestione delle proteine: l’HCl attiva il pepsinogeno in pepsina, l’enzima che taglia le proteine in peptidi e aminoacidi. Senza sufficiente acido, le proteine passano mal digerite nell’intestino tenue dove fermentano e causano gonfiore, gas maleodoranti e infiammazione locale.
La seconda funzione è la sterilizzazione del bolo alimentare. L’acidità dello stomaco è la prima barriera antimicrobica del tubo digerente. Uccide la maggior parte dei batteri, lieviti e parassiti ingeriti con il cibo. Quando questa barriera cade (pH superiore a 4), i patogeni sopravvivono e colonizzano l’intestino tenue. È una delle cause principali del SIBO (proliferazione batterica dell’intestino tenue).
La terza funzione è l’assorbimento dei minerali. Il ferro, lo zinco, il calcio, il magnesio e il cromo necessitano di un ambiente acido per essere ionizzati e assorbiti. In ipocloridria, questi minerali attraversano il tubo digerente senza essere assimilati. È per questo che molti pazienti ipotiroidei hanno carenze di ferro resistenti all’integrazione: il ferro è nella capsula, ma lo stomaco non può prepararlo all’assorbimento.
La quarta funzione è l’assorbimento della vitamina B12. La B12 alimentare è legata alle proteine. L’acido gastrico è necessario per liberarla, quindi il fattore intrinseco (anch’esso secreto dalle cellule parietali) la trasporta fino all’ileo terminale per l’assorbimento. In ipocloridria, la B12 rimane intrappolata nelle proteine alimentari e non viene mai assorbita. Le carenze di B12 nei pazienti in terapia IPP a lungo termine sono ben documentate.
La quinta funzione è il segnale a valle. L’acidità gastrica innesca la cascata digestiva: stimola la secrezione di secretina e colecistochinina (CCK) da parte del duodeno, che a loro volta stimolano la secrezione di bile e enzimi pancreatici. Senza il segnale acido iniziale, l’intera cascata a valle gira al rallentatore. Per questo l’ipocloridria non si manifesta solo a livello dello stomaco ma disturba l’intera digestione.
La trappola dello stomaco: confondere deficit ed eccesso
È la trappola più frequente che incontro in consulenza. Il paziente ha reflussi acidi, bruciori, sensazione di « troppo acido ». Il medico prescrive un IPP. I sintomi migliorano temporaneamente (perché meno acido risale). Il paziente rimane in IPP per anni. E il problema di fondo peggiora silenziosamente.
Il reflusso gastroesofageo (RGO) non è un eccesso di acido. È una risalita di acido dove non dovrebbe essere. Lo sfintere esofageo inferiore, il muscolo che chiude l’ingresso dello stomaco, si contrae in risposta al pH acido del contenuto gastrico. Quando l’acidità è insufficiente, lo sfintere non si chiude correttamente e il contenuto risale. È un difetto di chiusura, non un eccesso di produzione.
Questo paradosso spiega perché molti pazienti in IPP continuano ad avere reflusso: il medicinale riduce l’acido ma non corregge il meccanismo di chiusura. E riducendo l’acido, aggrava il malassorbimento che aggrava l’ipotiroidismo che aggrava l’ipocloridria. Il circolo vizioso è perfetto.
Gli IPP (omeprazolo, esomeprazolo, lansoprazolo, pantoprazolo, rabeprazolo) sono tra i medicinali più prescritti al mondo. Riducono la produzione di acido gastrico del novanta per cento. Inizialmente progettati per trattamenti brevi (ulcera, eradicazione di H. pylori), vengono prescritti a lungo termine a milioni di pazienti. Però i ricercatori finlandesi hanno mostrato che sette giorni di lansoprazolo in uomini sani sono sufficienti per far salire il pH gastrico da 1,3 a 6,1, consentendo la colonizzazione batterica dello stomaco e la produzione di acetaldeide (cancerogena) dall’alcol ingerito.
Mouton, nel suo trattato di ecologia digestiva, è categorico sugli IPP: « Gli inibitori della pompa protonica sono i medicinali più sovra-utilizzati della medicina moderna. Creano le condizioni di una catastrofe digestiva silenziosa: proliferazione batterica, malassorbimento, disbiosi, immunosoppressione. La loro prescrizione dovrebbe essere limitata a indicazioni precise e durate brevi. »
Il collegamento tiroide-stomaco
La relazione tra la tiroide e lo stomaco è bidirezionale e più profonda di quanto ci si immagini.
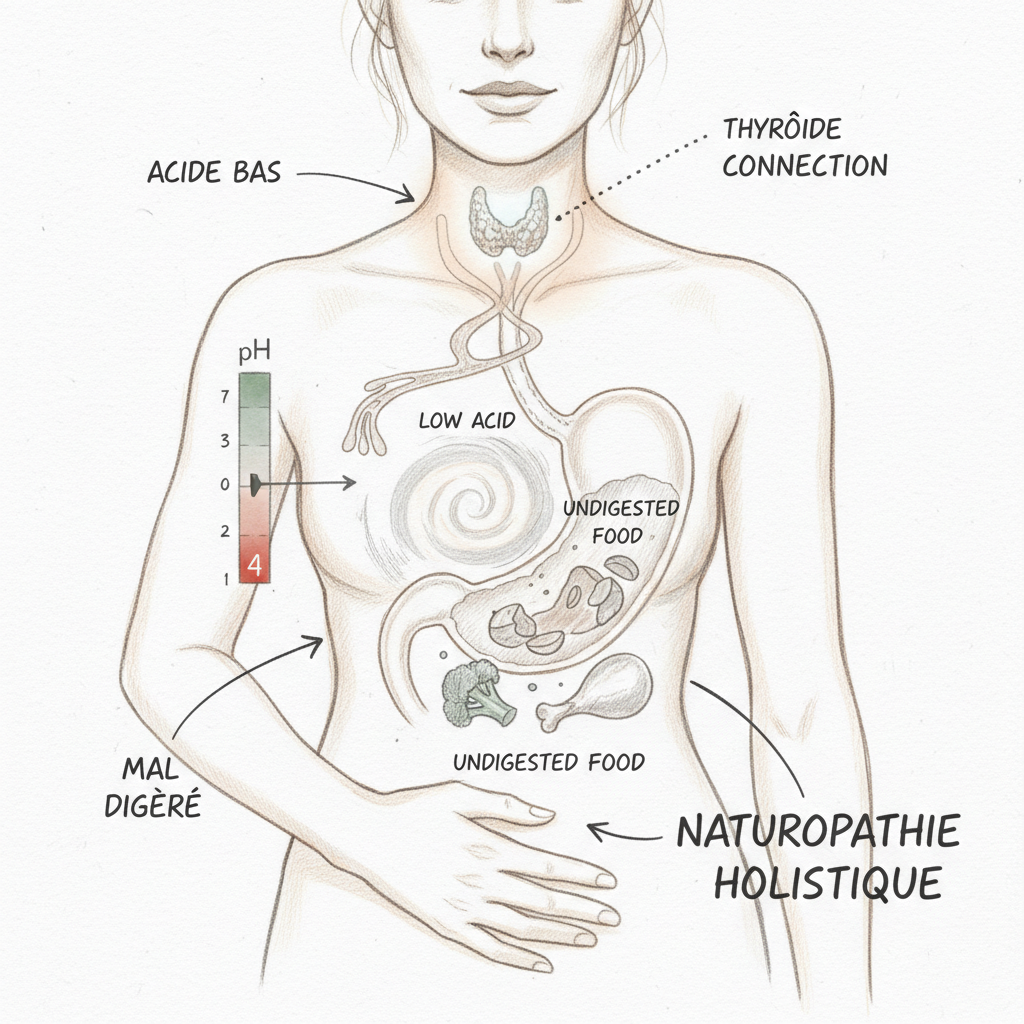
Nel senso tiroide verso stomaco, gli ormoni tiroidei (principalmente la T3) stimolano direttamente le cellule parietali gastriche. Aumentano l’espressione delle pompe protoniche, stimolano la produzione di gastrina (l’ormone che comanda la secrezione acida) e mantengono la vascolarizzazione della mucosa gastrica. In ipotiroidismo, questi tre meccanismi sono difettosi. La produzione di acido diminuisce. È per questo che l’ipocloridria si ritrova nella maggior parte dei pazienti ipotiroidei non trattati, e in molti pazienti trattati la cui T3 libera rimane bassa nonostante un Levotiroxina a dose « corretta ».
Nel senso stomaco verso tiroide, l’ipocloridria impedisce l’assorbimento dei cofattori essenziali alla funzione tiroidea. Il ferro è necessario alla tireoperossidasi (TPO), l’enzima che fabbrica gli ormoni tiroidei. Lo zinco è cofattore della sintesi ormonale e della ricezione cellulare della T3. Il selenio attiva la deiodinasi che converte la T4 inattiva in T3 attiva. La B12 è indispensabile alla metilazione e alla produzione di energia cellulare. Quando questi nutrienti non vengono assorbiti a causa della mancanza di acido, la tiroide gira ancora più al rallentatore.
Questo circolo vizioso è aggravato da un terzo attore: l’autoimmunità. Hashimoto è la causa più frequente di ipotiroidismo. Ora l’autoimmunità tiroidea (anti-TPO, anti-tireoglobulina) è spesso associata a gastrite autoimmune (anticorpi anti-cellule parietali e anti-fattore intrinseco). Gli studi mostrano che dal 20 al 40% dei pazienti Hashimoto hanno anticorpi anti-cellule parietali. La stessa disregolazione immunitaria che attacca la tiroide può anche attaccare lo stomaco. È la « polienocinopati autoimmune » che Hertoghe descrive come un fenomeno sotto-diagnosticato.
Helicobacter pylori: il nemico silenzioso
Helicobacter pylori infetta metà della popolazione mondiale. In Francia, la prevalenza è di circa il 20-30% negli adulti. Questo batterio a spirale ha una capacità unica: sopravvivere e prosperare nell’acido dello stomaco grazie alla produzione di ureasi, un enzima che trasforma l’urea in ammoniaca, creando un micro-ambiente alcalino attorno al batterio.
Ma H. pylori non si limita a neutralizzare l’acido localmente. Causa una gastrite cronica che atrofizza progressivamente le cellule parietali. Blocca le pompe protoniche esistenti e riduce l’espressione del gene che le codifica, diminuendo il loro numero totale. Il risultato è un’ipocloridria cronica che si aggrava negli anni di infezione.
La relazione tra H. pylori e la tiroide è bidirezionale. Da un lato, l’ipocloridria causata da H. pylori aggrava l’ipotiroidismo attraverso il malassorbimento. Dall’altro, l’ipotiroidismo riduce la motilità gastrica e l’immunità locale, creando un ambiente favorevole alla persistenza di H. pylori. Diversi studi mostrano che l’eradicazione di H. pylori migliora l’assorbimento del Levotiroxina e può permettere di ridurre la dose nei pazienti tiroidei.
Lo screening di H. pylori dovrebbe essere sistematico in ogni paziente ipotiroidei che presenta sintomi digestivi alti (bruciori, reflussi, pesantezza postprandiale, ruttini). Il test respiratorio all’urea marcata al carbonio 13 è non invasivo e affidabile. L’eradicazione si basa classicamente su una triplice terapia antibiotica, ma esistono approcci complementari: il mastice di Chio (resina di Pistacia lentiscus, 500 mg tre volte al giorno per due settimane), il sulforafano (estratto di germogli di broccoli, che inibisce H. pylori in vitro), e la NAC (N-acetilcisteina, che distrugge il biofilm di H. pylori e migliora l’efficacia degli antibiotici).
Il protocollo in pratica
Il primo passo è la diagnosi. Prima di tutto, bisogna confermare l’ipocloridria e identificarne la causa. Il test al bicarbonato di sodio è un primo indicatore a casa: a digiuno al mattino, sciogliere mezzo cucchiaio da caffè di bicarbonato di sodio in un bicchiere d’acqua, bere tutto d’un fiato e cronometrare il primo rutto. Meno di due minuti: acidità probabilmente corretta. Due cinque minuti: acidità probabilmente insufficiente. Più di cinque minuti o nessun rutto: ipocloridria molto probabile. Questo test non è una diagnosi medica ma orienta.
Il test all’aceto di mele completa il quadro: un cucchiaio da caffè di aceto di mele in mezzo bicchiere d’acqua prima di un pasto. Se i sintomi digestivi migliorano (meno pesantezza, meno gonfiore), è perché lo stomaco mancava di acido. Se i sintomi si aggravano (bruciori), l’acidità è probabilmente sufficiente o una lesione della mucosa è presente. Questi due test sono descritti in dettaglio nel questionario pH stomaco del sito.
Il secondo passo è il trattamento della causa. Se H. pylori è positivo, l’eradicazione è la priorità. Se gli IPP sono in corso, lo svezzamento progressivo è indispensabile (ridurre la dose di metà per due settimane, poi un quarto di dose per due settimane, poi stop, accompagnando con le alternative naturali sottostanti). Se viene identificato un ipotiroidismo, il trattamento tiroideo (Levotiroxina o tiroide naturale) migliorerà progressivamente la produzione di acido in quattro-otto settimane. Consulta l’articolo sui 7 nutrienti tiroidei per i cofattori essenziali.
Il terzo passo è il supporto acido naturale. L’aceto di mele (un cucchiaio da caffè in mezzo bicchiere d’acqua, quindici minuti prima di ogni pasto principale) è il gesto più semplice e spesso il più efficace. Lo zenzero fresco (una fetta di due centimetri infusa dieci minuti in acqua calda, bevuta prima del pasto) stimola la motilità gastrica e la secrezione di acido. Le piante amare (genziana, carciofo, tarassaco) in tintura madre (trenta gocce in un po’ d’acqua dieci minuti prima del pasto) attivano la cascata digestiva attraverso il riflesso cefalico amaro.
Il quarto passo è la betaina HCl (sotto supervisione professionale). Questo integratore apporta direttamente acido cloridrico allo stomaco. Il protocollo di titolazione consiste nell’assumere una capsula da 500 mg a metà di un pasto contenente proteine animali (carne, pesce, uova). Se non appare alcuna sensazione di calore o bruciore, aumentare di una capsula al pasto successivo. Continuare ad aumentare di una capsula per pasto fino a sentire un lieve calore gastrico, poi ridiscendere di una capsula. Questa dose è la dose di mantenimento. Può variare da 500 mg a 3000 mg a seconda della gravità dell’ipocloridria. La betaina HCl è strettamente controindicata in caso di ulcera attiva, gastrite erosiva, assunzione di AINS o corticosteroidi.
Il quinto passo è la correzione delle carenze secondarie. L’ipocloridria crea carenze di ferro, zinco, B12, magnesio e calcio che devono essere corrette in parallelo. Ma attenzione: integrare senza correggere l’acidità gastrica è come gettare gli integratori nel vuoto. La priorità è ripristinare l’assorbimento prima di caricare di micronutrienti. Le forme chelate (bisgliccinato di ferro, bisgliccinato di zinco, citrato di magnesio) sono meglio assorbite in ambiente poco acido rispetto alle forme ossido o solfato. La B12 in forma metilcobalamina sublinguale aggira il problema gastrico essendo assorbita direttamente dalla mucosa boccale.
Il sesto passo è proteggere e rigenerare la mucosa. L’acqua di Quinton ipertonica (una fiala prima del pasto) apporta oligoelementi marini e stimola la secrezione gastrica. La glutammina (quattro grammi al giorno) nutre le cellule della mucosa intestinale. Lo zinco-carnosina (75 mg due volte al giorno) è specificamente protettivo della mucosa gastrica e ha mostrato efficacia nella riparazione delle lesioni causate da H. pylori e AINS.
L’alimentazione che sostiene l’acidità
Le proteine animali sono i stimolatori naturali più potenti della secrezione acida. Agiscono in due modi: stimolando la produzione di gastrina (l’ormone che comanda la secrezione di HCl) e stimolando direttamente le cellule parietali attraverso gli aminoacidi assorbiti. È probabilmente per questo che molte persone in ipocloridria cronica sentono un miglioramento con un’alimentazione ricca di proteine animali di qualità (uova, pesce, carni bianche).
Il brodo d’ossa è un alleato prezioso. Ricco di glicina, prolina e glutammina, nutre la mucosa gastrica mentre apporta minerali in forma biodisponibile. Una tazza di brodo caldo quindici minuti prima del pasto prepara lo stomaco alla digestione.
Gli alimenti fermentati (crauti crudi, kimchi, kefir, kombucha) apportano acidi organici e enzimi che sostengono la digestione. Il loro pH acido contribuisce a mantenere un ambiente gastrico favorevole. Invece, devono essere introdotti progressivamente nei pazienti SIBO (la fermentazione può aggravare il gonfiore).
Le metilxantine (caffè, tè, cioccolato) stimolano la secrezione acida ma irritano la mucosa e rilassano lo sfintere esofageo inferiore. In presenza di reflusso, vanno quindi evitate nonostante il loro effetto stimolante sull’acido. È un compromesso da valutare individualmente.
Lo svezzamento dagli IPP
Interrompere gli IPP dopo anni di utilizzo non avviene da un giorno all’altro. Il fenomeno di rimbalzo acido (rebound acid hypersecretion) è ben documentato: quando le pompe protoniche si sbloccano dopo mesi di soppressione, sovra-producono temporaneamente acido, causando bruciori intensi che spingono il paziente a riprendere il medicinale. Questo rimbalzo dura due-quattro settimane.
Il protocollo di svezzamento progressivo è indispensabile. Ridurre la dose di metà per due settimane. Poi prendere la mezza compressa un giorno sì e uno no per due settimane. Poi interrompere. Durante tutto lo svezzamento, accompagnare con aceto di mele prima dei pasti, melatonina la sera (tre milligrammi, che ha mostrato un effetto protettivo contro il reflusso paragonabile agli IPP in alcuni studi), bicarbonato di sodio in caso di necessità (una punta di coltello in un bicchiere d’acqua in caso di bruciore acuto, occasionalmente), e piante anti-reflusso (altea, liquirizia DGL, aloe vera).
Kousmine, nel suo approccio alla medicina ortomolecolare, insisteva sul fatto che « sopprimere un sintomo senza cercarne la causa è come spegnere l’allarme senza spegnere il fuoco. Gli anti-acidi sono l’esempio perfetto di questa medicina del silenzio. Spengono il dolore ma alimentano la malattia. »
Avvertimento
L’ipocloridria è un sintomo, non una diagnosi. Può essere causata da ipotiroidismo, H. pylori, IPP, gastrite autoimmune, invecchiamento, stress cronico, carenza di zinco o una combinazione di questi fattori. L’identificazione della causa è indispensabile prima di trattare.
La betaina HCl è formalmente controindicata in caso di ulcera gastrica o duodenale, gastrite erosiva, assunzione di antinfiammatori (AINS, aspirina) o corticosteroidi. Qualsiasi dolore acuto dello stomaco, qualsiasi vomito di sangue o qualsiasi feci nere (melena) richiede una consultazione medica urgente e una gastroscopia.
Lo svezzamento dagli IPP deve essere progressivo e accompagnato. Un arresto improvviso può causare un rimbalzo acido severo. Se gli IPP sono stati prescritti per un’ulcera documentata o un esofago di Barrett, lo svezzamento avviene solo con l’approvazione del gastroenterologo.
Masson, nella sua filosofia dell’alimentazione, ricordava che « lo stomaco è il primo laboratorio del corpo. Quando funziona male, tutto quello che segue è compromesso. Prima di cercare soluzioni sofisticate a valle, verifica che il piano di sopra stia facendo il suo lavoro. » Nathalie, che ha potuto interrompere i suoi IPP dopo sette anni e ritrovare una ferritina normale in sei mesi di correzione tiroidea e supporto gastrico, lo confermerebbe. Se vuoi un accompagnamento personalizzato, puoi prendere un appuntamento in consulenza.
Per approfondire
- Gonfiore e gas: il tuo ventre sta cercando di parlarti
- Bile e cistifellea: la chiave dimenticata della tua digestione
- Stitichezza cronica: le 7 cause che il tuo medico non cerca
- Diarrea cronica: le cause profonde che nessuno cerca
Vuoi valutare il tuo stato? Fai il questionario tiroide claeys gratuito in 2 minuti.

Laisser un commentaire
Sois le premier à commenter cet article.