Nathalie fa dieta da vent’anni. Ha provato Weight Watchers, Dukan, il digiuno, la low-carb, il conteggio delle calorie. Perde tre chili, ne riprende cinque. Suo medico le dice di “mangiare meno e muoversi di più”. Mangia già 1.400 calorie e cammina un’ora al giorno. E comunque ingrassa. Soprattutto sulla pancia. La circonferenza vita che si allarga anno dopo anno, nonostante tutti gli sforzi. Il suo problema non è la volontà né le calorie. Il suo problema è l’insulina.
L’insulinoresistenza è l’epidemia silenziosa del secolo. Colpisce una persona su tre nei paesi industrializzati. Precede il diabete di tipo 2 di dieci o quindici anni. È responsabile dell’obesità addominale, della sindrome metabolica, del fegato grasso non alcolico, della PCOS e di una gran parte delle malattie cardiovascolari. Ed è quasi sempre sottodiagnosticata perché i medici dosano la glicemia (che rimane normale a lungo) ma non l’insulinemia (che sale molto prima).
Il meccanismo dell’iperinsulinismo
La glicemia deve rimanere in un intervallo ristretto (0,7-1,1 g/L). Quando mangi carboidrati, la glicemia sale e il pancreas secerne insulina per farla scendere. L’insulina è la chiave che apre la porta delle cellule affinché il glucosio entri. Semplice ed efficace.
Il problema inizia quando le cellule diventano insensibili all’insulina: la serratura è “arrugginita”. Il glucosio rimane nel sangue. Il pancreas risponde producendo ancora più insulina: fabbrica sempre più chiavi per forzare la serratura. Il glucosio finisce per entrare, ma al prezzo di un’insulina cronicamente elevata.
L’insulina elevata è un segnale di stoccaggio permanente. Attiva la lipogenesi (sintesi di grassi), inibisce la lipolisi (combustione dei grassi), stimola l’appetito (via ipotalamo) e provoca ipoglicemie reattive che scatenano attacchi di fame. Il circolo vizioso è perfetto: mangi carboidrati, l’insulina sale, accumuli, la glicemia cala, hai fame, mangi carboidrati, l’insulina sale…
I segni dell’eccesso di insulina
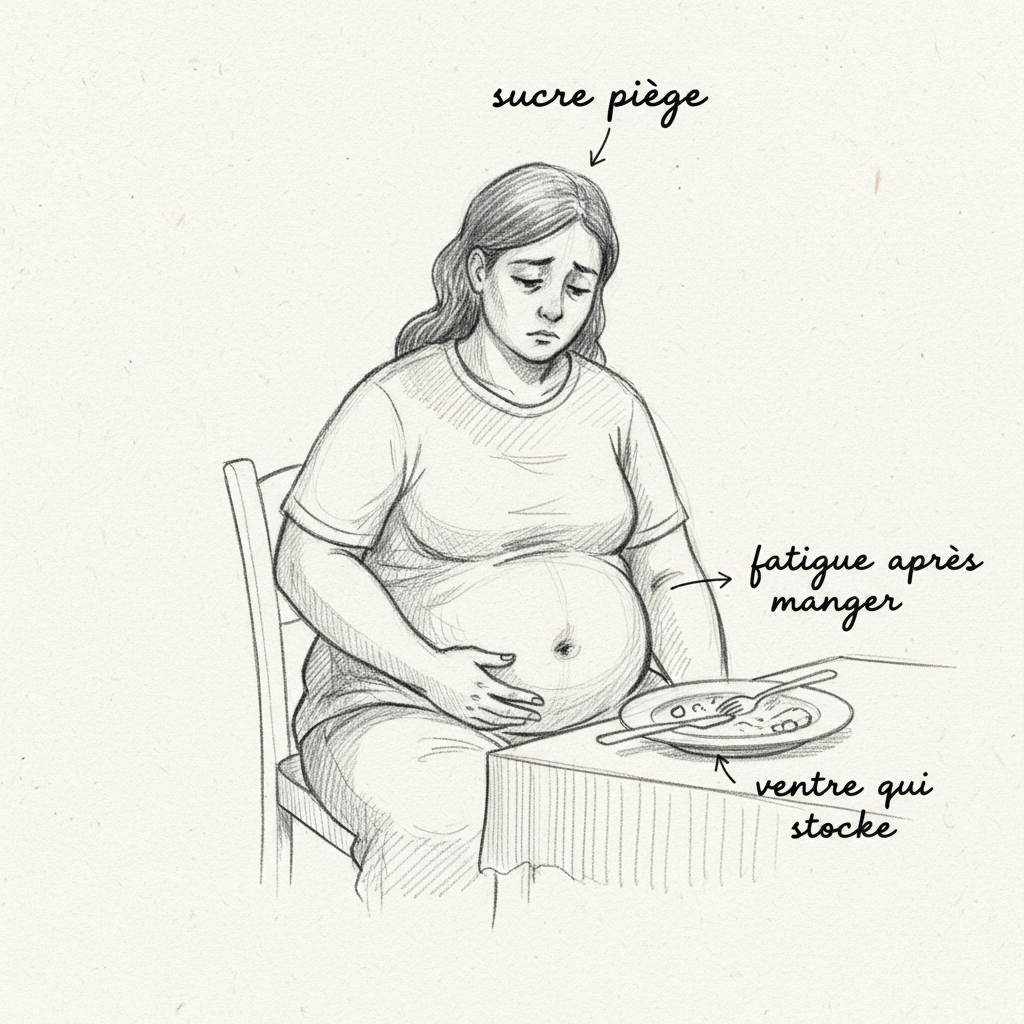
Il grasso addominale resistente è il marcatore numero uno. L’insulina elevata dirige lo stoccaggio dei grassi verso la zona viscerale (intorno agli organi) e sottocutanea addominale. Una circonferenza vita superiore a 88 centimetri nelle donne e 102 centimetri negli uomini è un criterio della sindrome metabolica direttamente collegato all’iperinsulinismo.
Le compulsioni dolci sono il segno funzionale più fastidioso. L’insulina elevata provoca ipoglicemie reattive (la glicemia cala troppo dopo il picco iniziale), e il cervello in ipoglicemia esige zucchero immediatamente. Non è mancanza di volontà: è un segnale di sopravvivenza cerebrale. Le voglie di zucchero alle 10, alle 16 e dopo cena sono tipiche.
La fatica postprandiale (il “calo” dopo il pasto) riflette l’ipoglicemia reattiva. Il cervello, privato di glucosio dal picco di insulina, si spegne temporaneamente. Hai bisogno di un pisolino, caffè, zucchero per “ripartire”. I risvegli notturni tra le 2 e le 4 del mattino sono spesso ipoglicemie notturne compensate da una scarica di adrenalina.
La sete eccessiva e le minzioni frequenti compaiono quando la glicemia inizia a salire. L’acne, gli acrochordoni (piccole escrescenze cutanee), l’acantosi nigricans (macchie marroni nelle pieghe del collo e delle ascelle) sono segni cutanei di iperinsulinismo cronico.
Fai il test di eccesso di insulina di Hertoghe.
Le cause profonde
L’alimentazione ricca di carboidrati raffinati è la causa principale. Il pane bianco, la pasta bianca, il riso bianco, i cereali per la colazione, i succhi di frutta, le bibite gassate, i dolci: ogni picco glicemico causa un picco di insulina. La ripetizione quotidiana di questi picchi finisce per “consumare” i recettori dell’insulina, come un clacson che si sente troppo a lungo finisce per essere ignorato.
La sedentarietà riduce l’espressione dei trasportatori GLUT4 nei muscoli scheletrici. Il muscolo è il principale consumatore di glucosio: quando non funziona, il glucosio si accumula e l’insulina sale. Lo spuntino permanente mantiene l’insulina elevata continuamente, senza mai permettere al corpo di tornare a un’insulinemia basale bassa.
Lo stress cronico eleva il cortisolo che antagonizza l’insulina aumentando la glicemia (neoglucogenesi epatica). Il pancreas compensa producendo più insulina. La mancanza di sonno riduce la sensibilità all’insulina del venticinque per cento dopo una sola notte breve. I perturbatori endocrini (bisfenolo A, ftalati, pesticidi) alterano la segnalazione insulinica.
Il protocollo naturopatico
La riduzione dei carboidrati raffinati è la misura più potente. Sostituire il pane bianco con pane a lievitazione naturale integrale, la pasta bianca con le lenticchie, il riso bianco con riso integrale o quinoa, i succhi di frutta con la frutta intera. L’indice glicemico e soprattutto il carico glicemico guidano le scelte. L’obiettivo non è lo zero carboidrati ma la riduzione dell’insulina postprandiale.
Il digiuno intermittente è la leva più rapida. Sedici ore senza mangiare permettono all’insulina di tornare a un livello basale che consente la lipolisi. In due settimane di 16/8, la sensibilità all’insulina migliora in modo misurabile. Il digiuno stimola anche l’ormone della crescita che favorisce la combustione dei grassi.
L’esercizio fisico è indispensabile. L’allenamento della forza aumenta la massa muscolare (principale consumatore di glucosio) e esprime i trasportatori GLUT4 indipendentemente dall’insulina. Trenta minuti di camminata dopo il pasto riducono il picco glicemico del quaranta per cento.
Il cromo (200 microgrammi di picolinato di cromo al giorno) migliora la sensibilità dei recettori all’insulina. La berberina (500 mg due o tre volte al giorno prima dei pasti) ha un’efficacia paragonabile alla metformina sulla glicemia e l’HbA1c negli studi clinici. Il magnesio (300 mg al giorno) migliora la segnalazione insulinica. La cannella di Ceylon (1 grammo al giorno) riduce la glicemia postprandiale. L’acido alfa-lipoico (300-600 mg al giorno) migliora la sensibilità all’insulina e protegge dallo stress ossidativo dipendente dalla glicosilazione.
L’aceto di mele (un cucchiaio in un bicchiere d’acqua prima del pasto) rallenta lo svuotamento gastrico e riduce il picco glicemico dal venti al trenta per cento. Le fibre solubili (psyllium, semi di chia, semi di lino) rallentano l’assorbimento del glucosio.
Nathalie ha eliminato il pane bianco e i cereali al mattino, ha adottato il digiuno 16/8 e ha assunto berberina e cromo. In tre mesi ha perso sei centimetri di circonferenza vita senza contare una sola caloria. La sua insulinemia a digiuno è passata da 18 a 7 mU/L. Non fa più dieta. Gestisce la sua insulina.
Per approfondire
- Ipoinsullinismo: quando il pancreas non ce la fa più
- Mio-inositolo: umore, glicemia e ovaie in una molecola
- Tiroide e peso: perché non dimagrisci nonostante tutto
- Vitamina B8 (biotina): capelli, pelle e glicemia in una molecola
Fonti
- Hertoghe, Thierry. Atlas di medicina ormonale e nutrizionale. International Medical Books, 2006.
- Dong, Hui, et al. “Berberine in the treatment of type 2 diabetes mellitus: a systemic review and meta-analysis.” Evidence-Based Complementary and Alternative Medicine (2012).
- Curtay, Jean-Paul. Nutriterpia: basi scientifiche e pratica medica. Testez Éditions, 2016.
Se vuoi un accompagnamento personalizzato, puoi prenotare una consulenza.
Ricetta salutare: Dahl di lenticchie rosse: Le lenticchie hanno un indice glicemico basso.


Laisser un commentaire
Sois le premier à commenter cet article.