Sophie ist neununddreißig Jahre alt. Sie kam zur Konsultation, weil ihr Gastroenterologe „nichts” fand. Koloskopie normal. Gastroskopie normal. Blutuntersuchung einwandfrei. Doch Sophie leidet. Blähungen täglich nach jeder Mahlzeit, eine Müdigkeit, die seit zwei Jahren nicht mehr verschwindet, Harnwegsinfektionen viermal im Jahr, diffuse Angst, die ohne erkennbaren Grund auftrat, und Gelenkschmerzen, die der Rheumatologe dem Stress zuordnet. Sechs Fachleute, null Diagnose. Niemand hat ihr je von dem Organ erzählt, das sie in sich trägt und das die Medizin zweitausend Jahre brauchte, um anzuerkennen.
Ihr Mikrobiom.
Nicht ihre „Darmflora”, dieses etwas veraltete Wort, das an Joghurtwerbung erinnert. Ihr Mikrobiom, im Sinne, wie die Wissenschaft es seit der Metagenomik-Revolution versteht: ein echtes Organ, das letzte, das im menschlichen Körper entdeckt wurde, zusammengesetzt aus einhunderttausend Milliarden Mikroorganismen, die zwischen 1,5 und 2 Kilogramm wiegen. Zehnmal mehr Keime als Zellen in ihrem eigenen Körper. Ein so dichtes, so komplexes, so individualisiertes Ökosystem, dass es einen biologischen Barcode darstellt, der einzigartig ist, so persönlich wie ihre Fingerabdrücke.
„Lass dein Nahrungsmittel deine einzige Medizin sein.” Hippokrates
Hippokrates hatte dies vor fünfundzwanzig Jahrhunderten geahnt, indem er den Darm ins Zentrum der Gesundheit stellte. Marchesseau machte ihn zur Säule seiner Naturheilkunde orthodoxen Richtung. Aber erst das Sequenzieren des menschlichen Metagenoms in den 2010er Jahren ermöglichte es der Wissenschaft, die Intuition der Alten einzuholen. Wir wissen jetzt, dass dieses verborgene Organ nicht nur verdaut. Es stellt Vitamine her, trainiert das Immunsystem, produziert Neurotransmitter, regelt das Gewicht, beeinflusst die Stimmung und bestimmt sogar, wie deine Medikamente in deinem Körper wirken. Wenn du meinen Artikel über Dysbiose gelesen hast, kennst du die Folgen eines unausgeglichenen Mikrobioms. Dieser Artikel ist sein Spiegelbild. Er erzählt, was ein gesundes Mikrobiom ist, wie es funktioniert, warum es sich im Laufe deines Lebens verändert, und was die Genetik (besonders der FUT2-Polymorphismus) über deine individuelle Anfälligkeit offenbart.
Ein Organ, das dir niemand vorgestellt hat
Das Darmmikrobiom ist nicht eine zufällige Ansammlung von Bakterien in deinem Verdauungstrakt. Es ist ein funktionales Organ, das in deine Physiologie integriert ist und sich seit Hunderttausenden von Jahren mit der menschlichen Spezies ko-entwickelt hat. Es enthält zwischen fünfhundert und tausend verschiedene Bakterienarten, dazu kommen Archaeen, Viren (Bakteriophagen), Hefen und mikroskopische Pilze. Die Metagenomik, diese Technik, die es ermöglicht, die DNA aller in einer Stuhlprobe vorhandenen Mikroorganismen zu sequenzieren, ohne sie kultivieren zu müssen, revolutionierte unser Verständnis dieses Ökosystems. Davor kannten wir nur einige wenige, im Labor kultivierbare Arten, etwa 30 % des tatsächlichen Mikrobioms. Seitdem haben wir einen unsichtbaren Kontinent entdeckt.
Was dieses Organ faszinierend macht, ist, dass es für jedes Individuum einzigartig ist. Selbst eineiige Zwillinge, die 100 % ihrer menschlichen DNA teilen, haben nicht dasselbe Mikrobiom. Die Zusammensetzung deiner Flora hängt von deiner Geburt ab (spontane Geburt oder Kaiserschnitt), von deinem Stillen (Muttermilch oder künstlich), deiner Ernährung, deiner Umgebung, deinen Infektionen, deinen Medikamentenbehandlungen, deinem Stress, deiner Genetik. Es ist ein lebendiges Organ, plastisch, in ständiger Veränderung, das die Spur deiner gesamten biologischen Geschichte trägt.
Das MetaHIT-Projekt (Metagenomics of the Human Intestinal Tract), das 2008 startete und von der Europäischen Kommission finanziert wurde, identifizierte 3,3 Millionen mikrobielle Gene im menschlichen Darmmikrobiom. Das ist 150-mal mehr als das menschliche Genom mit nur 22 000 codierenden Genen. Mit anderen Worten: Du trägst viel mehr mikrobielle Gene als menschliche Gene in dir. Und diese mikrobiellen Gene kodieren metabolische Funktionen, die deine eigenen Zellen nicht durchführen können: Der Abbau bestimmter Pflanzenfasern, die Synthese von Vitaminen K und B12, die Produktion von Fettsäuren mit kurzen Ketten, die Entgiftung bestimmter Xenobiotika.
Wie dein Mikrobiom sich im Laufe deines Lebens verändert
Das Mikrobiom ist kein feststehendes Organ. Es wird geboren, baut sich auf, reift, stabilisiert sich und verringert sich mit dir. Und jede Phase dieses Weges beeinflusst deine Gesundheit entscheidend.
Alles beginnt bei der Geburt. Ein Baby, das spontan geboren wird, wird zunächst von Lactobazillen und Bifidobakterien aus der Scheide und dem Damm der Mutter besiedelt. Ein Baby, das durch Kaiserschnitt geboren wird, wird von Bakterien aus der Haut der Mutter und der Krankenhausumgebung besiedelt (Staphylokokken, Clostridium). Der Unterschied ist nicht nebensächlich. Die Studien von Dominguez-Bello (2010) zeigten, dass Kaiserschnitt-Babys in den ersten zwei Lebensjahren ein signifikant weniger diversifiziertes Mikrobiom haben mit erhöhtem Risiko für Allergien, Asthma, atopische Dermatitis und Adipositas im Kindesalter. Das Stillen setzt die Besiedlung fort: Muttermilch enthält mehr als 200 Oligosaccharide (die HMO, Human Milk Oligosaccharides), die der Säugling nicht verdauen kann, die aber seine Bifidobakterien als ausschließlichen Brennstoff nutzen. Diese Oligosaccharide ernähren nicht das Baby. Sie ernähren seine Flora. Es ist ein System von bemerkenswerter biologischer Intelligenz.
Die Kindheit ist die Zeit des Aufbaus und der Diversifizierung. Jedes eingeführte Lebensmittel, jeder Kontakt mit der Umgebung (Erde, Tiere, andere Kinder), jede überwundene Infektion bereichert das mikrobielle Repertoire. Stradhans Hygiene-Hypothese (1989) deutet darauf hin, dass übermäßige Hygiene, häufige Kinderantibiotika und mangelnder Naturkontakt das Mikrobiom des Kindes verarmen lassen und das Risiko für Allergien und Autoimmunerkrankungen im Erwachsenenalter erhöhen. Kinder, die auf Bauernhöfen aufwachsen, in Kontakt mit Tieren und Erde, haben ein reicheres und diversifiziertes Mikrobiom als städtische Kinder und entwickeln deutlich weniger Allergien (PARSIFAL-Studie, 2006).
Um das dritte Lebensjahr erreicht das Mikrobiom seine Erwachsenenzusammensetzung und stabilisiert sich. Es bleibt mehrere Jahrzehnte lang relativ konstant, solange es nicht großen Attacken ausgesetzt ist (schwere Antibiotikabehandlung, chronischer Stress, ernsthafte Krankheit, denaturierte Ernährung). Aber ab fünfundsechzig Jahren nimmt die Vielfalt der Mikroorganismen allmählich ab. Die schützenden Bifidobakterien sinken. Pro-entzündliche Arten (Clostridium, Enterobacteriaceae) nehmen zu. Diese altersbedingte Dysbiose trägt zur chronischen niedriggradigen Entzündung bei, die wir Inflammaging nennen, diese entzündliche Alterung, die den meisten degenerativen Krankheiten bei älteren Menschen zugrunde liegt. Die japanischen Hundertjährigen von Okinawa, die am meisten untersuchten der Welt, behalten ein bemerkenswert diversifiziertes Mikrobiom, reich an Bifidobakterien und Butyrat-Produzenten, bis ins hohe Alter. Ihre traditionelle Ernährung (reich an Ballaststoffen, Algen, fermentierten Gemüsen, arm an raffinierten Zuckern und rotem Fleisch) hat vermutlich viel mit dieser außergewöhnlichen Langlebigkeit zu tun.
Die vier fundamentalen Funktionen
Das Mikrobiom ist nicht einfach ein Passagier. Es ist ein aktives Organ, das vier fundamentale Funktionen erfüllt, ohne die deine Gesundheit zusammenbricht.
Die erste ist die Barrierefunktion. Die kommensalen Bakterien bedecken die Darmschleimhaut und bilden einen schützenden Biofilm, der Pathogene daran hindert, sich anzusiedeln. Das ist das Prinzip der kompetitiven Ausschließung: Die guten Bakterien besetzen das Territorium, verbrauchen die verfügbaren Nährstoffe, produzieren antimikrobielle Substanzen (Milchsäure, Bakteriozine, Wasserstoffperoxid) und halten opportunistische Arten in der Minderheit. Wenn dieser schützende Biofilm verarmt, besiedeln Pathogene die Schleimhaut, Entzündung setzt sich fest, und die engen Verbindungen zwischen Enterozyten lockern sich auf. Das ist die Darmpermeabilität, das Leaky-Gut-Syndrom, das Einfallstor für die Verschmutzung, die Seignalet bei Autoimmunerkrankungen beschrieb.
Die zweite ist die metabolische Funktion. Bakterien im Kolon fermentieren Nahrungsfasern, die deine eigenen Enzyme nicht verdauen können, und produzieren kurzkettige Fettsäuren (SCFA): Azetat, Propionat und vor allem Butyrat. Butyrat ist der bevorzugte Brennstoff von Kolonozyten, den Zellen der Kolonschleimhaut. Es ernährt die Darmwand, erhält die Barrierenintegrität, reduziert lokale Entzündungen, moduliert die Genexpression (epigenetischer Effekt) und stimuliert die Apoptose von Krebszellen. Patienten mit Darmkrebs zeigen systematisch niedrige Butyrat-Werte und eine Verarmung von Faecalibacterium prausnitzii, der Hauptbutyrat-Produzentin. Das Mikrobiom synthetisiert auch die Vitamine K (wesentlich für Blutgerinnung und Kalziumfixierung auf dem Knochen), B12 (Kofaktor der Methylierung und Globinsynthese), B9 (Folsäure, Zellenerneuerung), B2, B5 und B8. Es beteiligt sich am Metabolismus von Gallensäuren, am Abbau von Oxalat (Prävention von Nierensteinen) und an der Umwandlung von Nahrungspolyphenolen in bioaktive Metaboliten.
Die dritte ist die immunologische Funktion. Es ist eine Zahl, die ich in der Sprechstunde wiederhole, weil sie die Perspektive verändert: 70 % deines Immunsystems befinden sich in deinem Darm, innerhalb des GALT (Gut-Associated Lymphoid Tissue). Dieses lymphatische Darmgewebe enthält Peyer-Plaques, intraepitheliale Lymphozyten, dendritische Zellen und sekretorische IgA. Das Mikrobiom trainiert dieses Immunsystem seit der Geburt. Kommensale Bakterien lehren deinem Immunsystem buchstäblich, Selbst von Nicht-Selbst zu unterscheiden, Gefährliches von Harmlosem. Das nennt man immune Toleranz. Wenn das Mikrobiom verarmt ist, ist diese Immunausbildung unvollständig. Das Immunsystem wird entweder zu reaktiv (Allergien, Autoimmunität, wie bei Hashimoto-Thyreoiditis) oder zu permissiv (wiederkehrende Infektionen, funktionelles Immundefizit).
Die vierte Funktion, die zuletzt identifiziert wurde, ist die pharmakologische Modulation. Das Mikrobiom beeinflusst, wie Medikamente in deinem Körper wirken. Bestimmte Bakterien aktivieren Pro-Medikamente (wie Sulfasalazin, das bei Morbus Crohn verwendet wird und von Bakterienenzymen gespalten werden muss, um seinen Wirkstoff freizusetzen). Andere inaktivieren therapeutische Moleküle. Wieder andere wandeln sie in giftige Metaboliten um. Zimmermann et al. (2019) veröffentlichten in Nature eine Studie, die zeigt, dass 176 Medikamente von 271 getesteten signifikant von mindestens einem Darmbakterienstamm metabolisiert wurden. Das bedeutet, dass zwei Patienten, die das gleiche Medikament in der gleichen Dosis nehmen, radikal unterschiedliche Reaktionen haben können, nicht wegen ihrer menschlichen Genetik, sondern wegen ihres Mikrobioms. Pharmacomicrobiomics ist ein florierendes Feld, das die personalisierte Medizin in den kommenden Jahrzehnten transformieren könnte.
Die Eubiose: das Mikrobiom in guter Gesundheit
Viel wird über Dysbiose gesprochen, diesen Florenungleichgewicht, das ich in meinem eigenen Artikel detailliert erläutert habe. Aber über das Gegenteil wird selten gesprochen: die Eubiose. Eubiose ist der Gleichgewichtszustand des Mikrobioms. Es ist das Ziel jeder naturheilkundlichen Begleitung der Verdauungssphäre. Es ist kein starrer Zustand, es ist ein dynamisches Gleichgewicht, ein lebendiges Ökosystem, das sich ständig anpasst, aber funktionsfähig, vielfältig und schützend bleibt.
Konkret ist ein Mikrobiom in Eubiose charakterisiert durch eine hohe Biodiversität (je mehr verschiedene Arten es gibt, desto widerstandsfähiger ist das Ökosystem), eine Dominanz schützender Arten (Bifidobacterium, Lactobacillus, Faecalibacterium prausnitzii, Akkermansia muciniphila), eine optimale Butyratproduktion, eine intakte Darmbarriere und ein richtig ausgebildetes Immunsystem.
Wie baut man Eubiose im Alltag auf? Die Ernährung ist der Haupthebel. Der aktuelle wissenschaftliche Konsens empfiehlt, etwa 100 Gramm Präbiotika täglich in Form verschiedener Ballaststoffe und Polyphenole zu sich zu nehmen. Diese Zahl mag hoch erscheinen, ist aber erreichbar mit einer Ernährung reich an Gemüse (Lauch, Spargel, Artischocken, Topinambur, Zwiebeln, Knoblauch), ganzen Früchten, Hülsenfrüchten (Linsen, Kichererbsen, Bohnen), glutenfreien Getreidearten (Vollkornreis, Buchweizen, Quinoa) und fermentierten Lebensmitteln (Rohkraut, Kefir, Miso, Kimchi). Polyphenole aus grünem Tee, rohem Kakao, Beeren, Kurkuma und Kräutern nähren selektiv schützende Arten. Die entzündungshemmende Ernährung, die ich in der Sprechstunde empfehle, ist natürlicherweise reich an diesen Präbiotika.
Aber die guten Bakterien zu nähren reicht nicht. Man muss auch aufhören, das Ökosystem zu zerstören. Bio essen, so viel wie möglich, weil Pestizide (angeführt vom Glyphosat) Biozide sind, die keinen Unterschied zwischen Unkraut auf dem Feld und guten Bakterien in deinem Kolon machen. Perturbato et al. (2014) zeigten, dass Glyphosat, selbst in Dosen, die von Regulierungsbehörden als „sicher” erachtet werden, die Mikrobiomzusammensetzung bei Tieren signifikant veränderte, pathogene Arten (Clostridium) auf Kosten schützender (Lactobacillus) begünstigte. Unnötige Antibiotika vermeiden, diese systematischen Verschreibungen für virale Halsschmerzen oder banale Bronchitis, die die Flora zerstören, ohne klinischen Nutzen zu bieten. Langsam kauen, dreißigmal pro Bissen, wenn möglich, weil die Verdauung im Mund beginnt und schlecht gekaute Nahrung den Darm in einer Form erreicht, die Bakterien nicht richtig verarbeiten können. Nicht im Übermaß essen, weil Verdauungsüberladung pathologische Gärung und Fäulnis begünstigt. Langfristige Protonenpumpenhemmer (PPI) vermeiden, diese Säuremittel, die wie Bonbons verschrieben werden und durch Unterdrückung der Magensäure pathogenen Bakterien ermöglichen, den Dünndarm zu besiedeln (dies ist eine Ursache von SIBO, von dem ich später spreche). Raffinierten Zucker einschränken, der selektiv Hefen und Gärungsbakterien nährt. Rotes Fleisch einschränken, dessen Fäulnisrückstände giftige Metaboliten (Amine, Indole, Phenole) produzieren. Und fetten Fisch (Sardinen, Makrelen, Sardellen) zwei- bis dreimal pro Woche konsumieren für die Omega-3 EPA/DHA, die Darmentzündung durch die Resolvins-Route modulieren.
Der SIBO: wenn Bakterien dorthin hochkommen, wo sie nicht sein sollten
Der SIBO (Small Intestinal Bacterial Overgrowth), oder die Überbesiedelung von Dünndarmbakterien, ist eine zunehmend häufigere Störung, die viele Gastroenterologen immer noch schlecht diagnostizieren. Im gesunden Darm enthält der Dünndarm relativ wenige Bakterien, etwa zehntausend pro Milliliter Inhalt. Der größte Teil der Flora konzentriert sich auf den Dickdarm, wo sie sein sollte. Der SIBO tritt auf, wenn Kolibakterien in den Dünndarm aufsteigen und dort proliferieren, wo sie nicht sein sollten.
Die Folgen sind charakteristisch: bedeutende Blähungen innerhalb einer Stunde nach dem Essen (weil Bakterien Nahrung bereits im Dünndarm fermentieren, lange bevor sie den Dickdarm erreichen), übermäßige Gase, Bauchschmerzen, Durchfall oder abwechselnde Verstopfung-Durchfall und vor allem Malabsorption. Überschüssige Bakterien im Dünndarm verbrauchen Nährstoffe, bevor die Schleimhaut sie aufnehmen kann. Eisen, Zink, Vitamin B12, Fettsäuren werden abgelenkt. Der Patient isst richtig, aber seine Zellen erhalten die Nährstoffe nicht. Es ist eine Form paradoxer Mangelerscheinungen, eine Unterernährung auf dem Hintergrund einer anscheinend ausgewogenen Diät.
Die Ursachen des SIBO sind vielfältig: gastrale Hypochlorhydrie (oft iatrogen, durch PPI verursacht), Verlangsamung der Peristaltik (Hypothyreose, diabetische Neuropathie, chronischer Stress), Unzulänglichkeit des ileozäkalen Ventils (das normalerweise Dünndarm von Dickdarm trennt), Bauchoperation, postoperative Adhäsionen. Die Diagnose erfolgt durch einen Atemtest mit Laktulose oder Glukose, der die Produktion von Wasserstoff und Methan durch Bakterien misst. Die naturheilkundliche Behandlung beruht auf gezielten natürlichen Antimikrobien (Berberin, Oregano, GSE), der Wiederherstellung der Magensäure, der Unterstützung der Darmperistaltik und der Reparatur der Schleimhaut, wie ich im 4R-Protokoll ausführe.
Der FUT2-Polymorphismus: deine intestinale Genetik
Dies ist eines der revolutionärsten Konzepte in der Mikrobiomforschung, und doch haben außerhalb von Kreisen der Molekulargenetik fast niemand davon gehört. Das Gen FUT2 kodiert ein Enzym namens Fucosyltransferase 2. Dieses Enzym fügt einen spezifischen Zucker, Alpha-1,2-Fukose, auf die Glykane der Mucine der Darmschleimhaut. Mucine sind diese Glykoproteide, die den schützenden Schleim bilden, der die Darmschleimhaut bedeckt. Und Glykane sind die Zuckerketten, die diese Mucine schmücken und an der Darmoberfläche einen Wald aus Molekülen bilden.
Dieser Zuckerwald ist nicht dekorativ. Er ist funktional. Das Alpha-1,2-Fukose dient als Anheftungsstelle für kommensale schützende Bakterien, besonders für Bifidobakterien. Es ist ein Ankersystem: Gute Bakterien heften sich an die Fukosen der Mucine und bilden den schützenden Biofilm der Schleimhaut. Gleichzeitig dienen diese Fukosen als Köder für pathogene Bakterien: Einige Pathogene (Norovirus, Helicobacter pylori) halten sich an die Fukosen der Mucine fest, anstatt die Epithelzellen zu befallen, und werden dann mit dem Schleim ausgeswaschen. Es ist eine passive, elegante, stille Verteidigung.
Das Problem ist, dass etwa 20 % der Kaukasier eine nicht-funktionsfähige Mutation des FUT2-Gens tragen. Es ist eine Nonsense-Mutation, die vorzeitig einen Stop-Codon erzeugt und das Enzym vollständig inaktiv macht. Individuen, die homozygot für diese Mutation sind (Genotyp se/se), werden Nicht-Sekretoren genannt. Ihre Darmschleimhaut produziert kein Alpha-1,2-Fukose auf den Mucinen. Konkret ist ihr molekularer Wald von einer Baumart entblößt, die wesentlich ist.
Die Folgen sind tiefgreifend und kaskadenförmig. Das mucöse Glykoanprofil ist verändert. Bifidobakterien haben weniger Anheftungsstellen, also ist der schützende Biofilm zerbrechlicher. Die passive Adhärenzverteidigung gegen Pathogene ist vermindert. Das Mikrobiom ist von Geburt an desequilibriert, mit einer Unterrepräsentation schützender Arten. Die frühe Immunstimulierung, die das GALT in den ersten Lebensjahren erzieht, ist unvollständig.
Epidemiologische Studien zeigen, dass FUT2-Nicht-Sekretoren ein signifikant erhöhtes Risiko für Typ-1-Diabetes, chronisch-entzündliche Darmerkrankungen (Morbus Crohn und Colitis ulcerosa), Zöliakie, primär sklerosierende Cholangitis, nekrotisierende Enterokolitis bei Frühgeborenen, wiederkehrende Candidiasis und wiederkehrende Blasenentzündungen haben. Es ist keine Schicksal, es ist eine Veranlagung. Und gerade weil es genetisch ist, muss man es wissen: Ein FUT2-Nicht-Sekretor muss noch strenger bei seiner Darmhygiene, seiner Supplementierung mit spezifischen Probiotika (Bifidobacterium longum subsp. infantis-Stämme, fähig, HMO und Fukosen zu nutzen), und der täglichen Pflege seines Mikrobioms sein.
Der FUT2-Test wird durch qPCR (quantitative Polymerase-Kettenreaktion) aus einem einfachen Wangentupfer oder einer Blutentnahme durchgeführt. Er wird einmalig im Leben durchgeführt, wie eine Blutgruppe. Und er verändert die naturheilkundliche Begleitung grundlegend. Als Sophie, meine Patientin aus dem Anfang dieses Artikels, sich als FUT2-Nicht-Sekretor erwies, gewannen ihre wiederkehrenden Blasenentzündungen, ihre resistente Dysbiose und ihre Gelenkschmerzen eine ganz andere Bedeutung. Es war nicht ein zerbrechliches Terrain durch Zufall. Es war ein genetisch für Schleimhautfragilität prädisponiertes Terrain, das einen noch gezielteren und besser gestützten Ansatz erforderte.
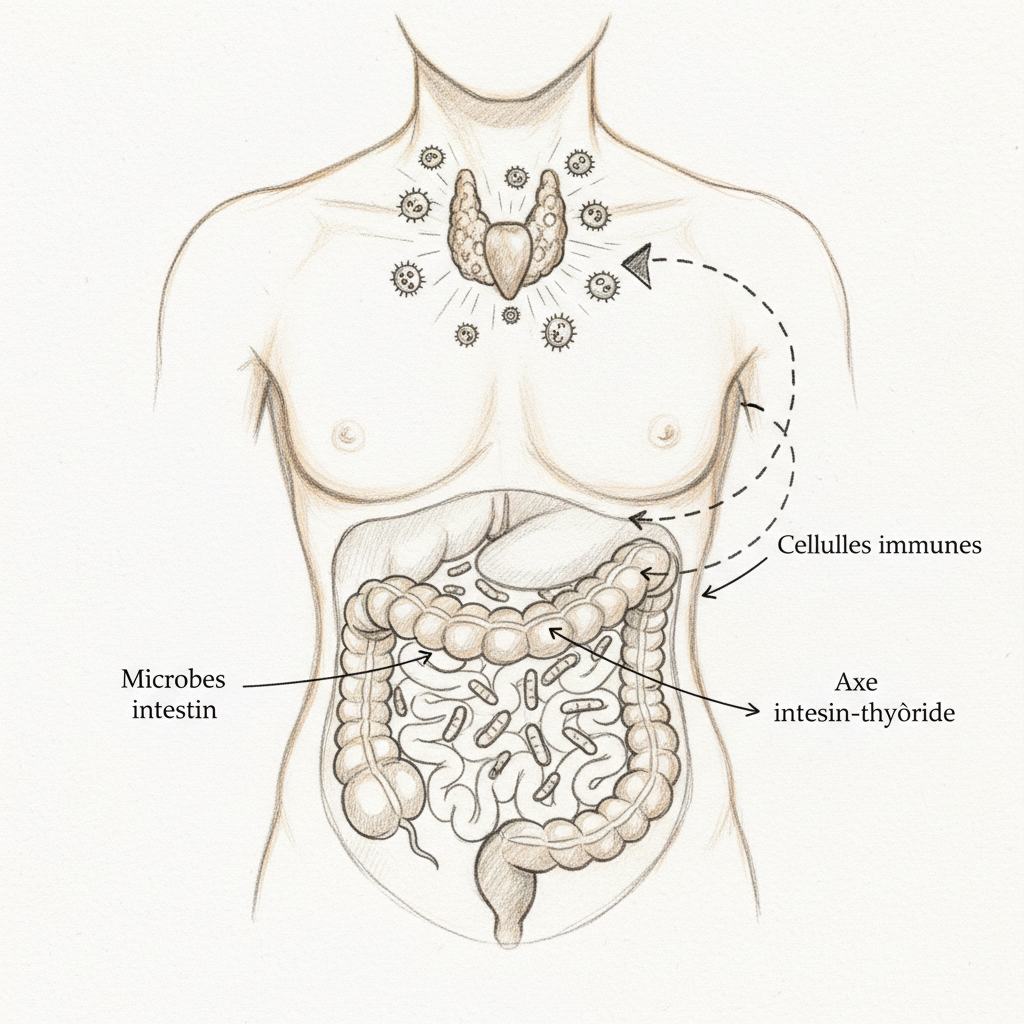
Die Achse Ernährung-Mikrobiom-Darm-Gehirn
Wenn ich meinen Patienten eine einzelne wissenschaftliche Entdeckung der letzten zwanzig Jahre erklären müsste, warum der Darm nicht „einfach ein Verdauungsrohr” ist, würde ich diese wählen. Die Achse Food-Microbiote-Gut-Brain, oder Ernährung-Mikrobiom-Darm-Gehirn-Achse, ist ein bidirektionales Kommunikationssystem, das deinen Teller mit deinem Gehirn über deine Darmbakterien verbindet.
Der Vagusnerv, dieser zehnte Hirnnerv, der vom Hirnstamm bis zum Abdomen hinunterläuft, ist die Hauptautobahn dieser Kommunikation. Achtzig Prozent seiner Fasern sind afferent, das heißt, sie führen vom Darm zum Gehirn, nicht umgekehrt. Dein Darm spricht viel mehr mit dem Gehirn als umgekehrt. Und was er ihm erzählt, hängt direkt von der Zusammensetzung deines Mikrobioms ab.
Darmbakterien produzieren Neurotransmitter. Das ist ein etabliertes Faktum, nicht eine Hypothese. Bestimmte Lactobacillus- und Bifidobacterium-Stämme produzieren GABA, den Haupthemmstoff-Neurotransmitter des zentralen Nervensystems, den, der Angst beruhigt. Enterococcus und Streptococcus produzieren Serotonin. E. coli und Bacillus produzieren Dopamin und Noradrenalin. Lactobacillus reuteri moduliert die Oxytocinproduktion, das Hormon der sozialen Bindung. Wie ich in meinem Serotonin-Artikel erkläre, wird 80 % des Serotonins deines Körpers in deinem Darm hergestellt, von den enterochromaffinen Zellen der Schleimhaut, unter direktem Einfluss des Mikrobioms. Ein verarmtes Mikrobiom bedeutet weniger Tryptophan, das in Serotonin umgewandelt wird, weniger Serotonin, das in Melatonin umgewandelt wird am Abend, und daher gestörter Schlaf, veränderte Stimmung, herabgesetzter Schmerzschwellenwert.
Butyrat, die kurzkettige Fettsäure, die Bakterien aus Ballaststoffen produzieren, nährt nicht nur Kolonozy



Laisser un commentaire
Sois le premier à commenter cet article.