Thomas ha quarantuno anni. Dirigente in un’azienda di consulenza, lavora sessanta ore a settimana da cinque anni. Quando si è seduto di fronte a me, le sue mani tremavano leggermente. Mi ha detto che dormiva male da otto mesi, che aveva palpitazioni aprendo la sua casella di posta al mattino, e che la settimana precedente si era ritrovato incapace di redigere un semplice resoconto di riunione. Lui che gestiva progetti di diversi milioni di euro non trovava più le parole davanti a un documento Word. Il suo medico gli aveva prescritto un ansiolitico e una pausa di quindici giorni. Thomas mi ha guardato con quella espressione che conosco, quella delle persone che non capiscono cosa sta loro accadendo, e mi ha posto la domanda che sento almeno due volte a settimana: « Come ci sono arrivato? Non sono mai stato fragile. »
Thomas non è fragile. Il suo cervello ha semplicemente basculato in una modalità di funzionamento arcaica che non ha nulla a che fare con la fragilità. Una modalità di sopravvivenza. Ed è precisamente questo basculamento, silenzioso, progressivo, biochimico, che nessuno gli ha mai spiegato.
Pensi che il burn-out sia lavorare troppo. La neurobiologia dice che il tuo cervello non sa più distinguere un’email urgente da una tigre.
« Non sono gli eventi che stressano gli uomini, ma l’idea che se ne fanno. » Epitteto, citato dal Dr Anne Lucas[^1]
Lo stress: un meccanismo di sopravvivenza distorto
La parola « stress » è stata introdotta in biologia da Hans Selye nel 1936. Prima di lui, il termine apparteneva alla fisica dei materiali. Selye l’ha preso in prestito per descrivere la risposta non specifica dell’organismo a qualsiasi sollecitazione. E ha identificato tre fasi successive che costituiscono la sindrome generale di adattamento[^2].
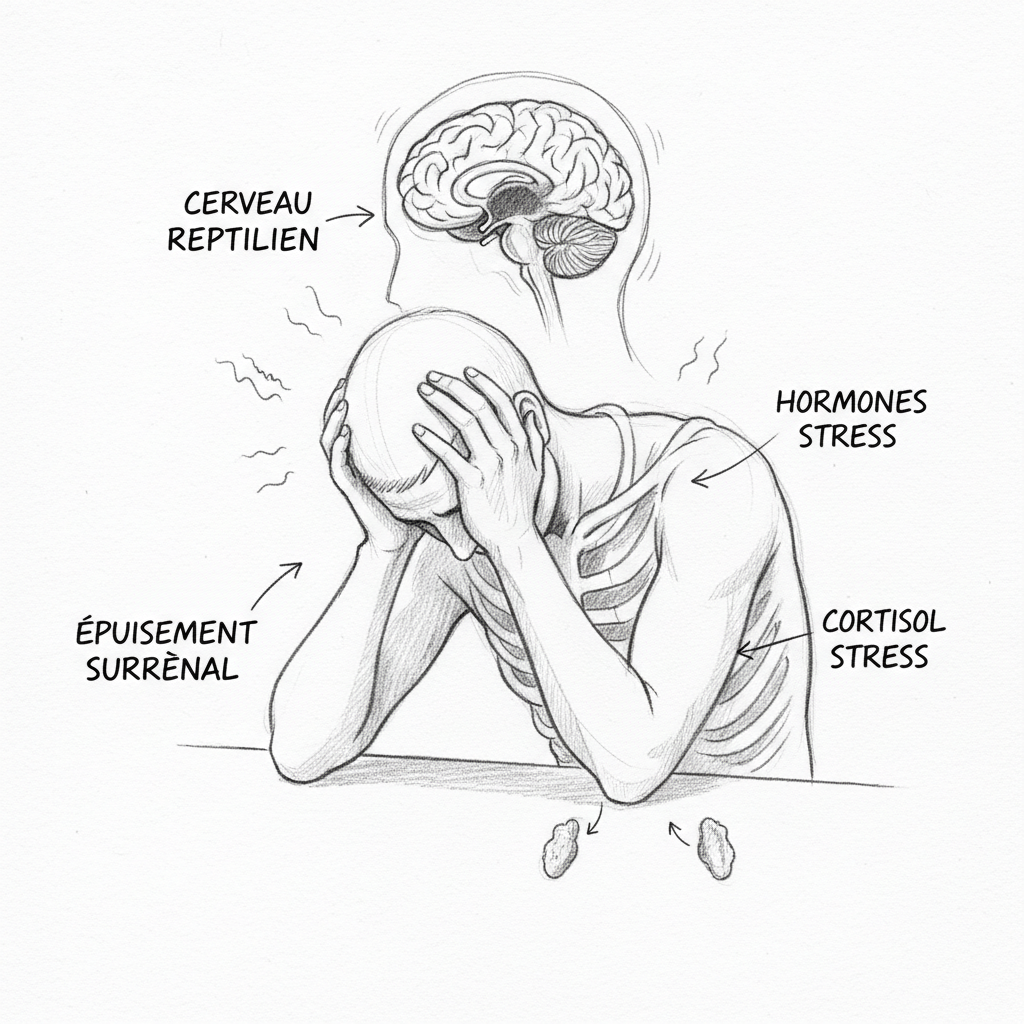
La prima fase è l’allarme. L’organismo percepisce una minaccia. Le ghiandole surrenali liberano adrenalina e noradrenalina. Il cuore accelera. I muscoli si tendono. La respirazione si accelera. Le pupille si dilatano. Il sangue viene reindirizzato verso i muscoli a scapito del tubo digerente. È la risposta fight-or-flight, programmata da milioni di anni per fuggire da un predatore o affrontare un nemico. Questa fase è breve, intensa e normalmente seguita da un ritorno alla calma.
La seconda fase è la resistenza. Se lo stress persiste, l’organismo si adatta. Le ghiandole surrenali passano dall’adrenalina al cortisolo, un ormone che mantiene l’energia a un livello elevato nel tempo. Il cortisolo mobilita le riserve di glucosio, frena il sistema immunitario, mantiene la pressione arteriosa. È un meccanismo di adattamento notevole. Ma ha un costo. Come dettaglio nell’articolo sullo stress, il cortisolo e la tiroide, il cortisolo cronicamente elevato distoglie la pregnenolone a scapito del progesterone e della DHEA, blocca la conversione della T4 in T3 attiva, favorisce la produzione di T3 inversa, e esaurisce le riserve di magnesio, zinco, vitamine B e vitamina C. Il corpo regge, ma si svuota.
La terza fase è l’esaurimento. Le ghiandole surrenali non reggono più. Il cortisolo crolla. È il burn-out nel senso biologico. L’organismo non ha più le risorse per mantenere la resistenza. Tutto cede contemporaneamente: l’energia, il sonno, la concentrazione, l’immunità, la motivazione. È la fase che Selye considerava potenzialmente mortale. Ed è la fase in cui Thomas si trovava quando è entrato nel mio studio.
La differenza tra stress e burn-out è la differenza tra uno sprint e una maratona corsa alla velocità di uno sprint. Il primo è normale. Il secondo è una catastrofe metabolica. Se vuoi capire in dettaglio i tre stadi dell’esaurimento surrenaliano e come identificarli, ho scritto un articolo completo sull’argomento.
Laborit e i tre stati di urgenza dell’istinto
Henri Laborit, neurobiologo e chirurgo francese, ha pubblicato nel 1986 un modello che rimane straordinariamente rilevante per comprendere il burn-out. Laborit descrive tre stati di urgenza dell’istinto, tre risposte arcaiche del cervello di fronte alla minaccia[^3].
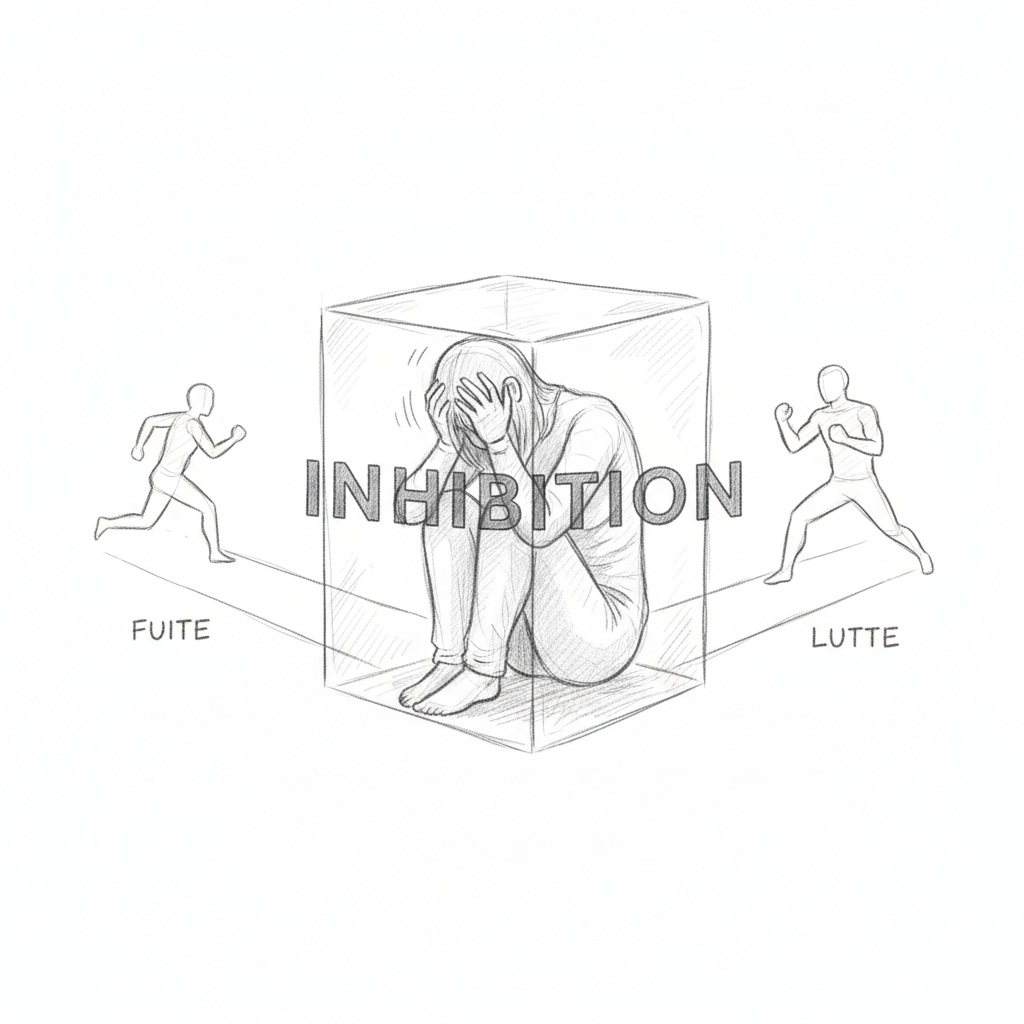
Il primo stato è la fuga. L’organismo percepisce un pericolo e sceglie di allontanarsi. È la risposta più economica in termini di energia. La frequenza cardiaca accelera, l’adrenalina sale, i muscoli si preparano. In situazione professionale, la fuga si manifesta con l’evitamento: rimandi la riunione difficile, non leggi più le tue email, procrastini sui fascicoli pesanti. Non è pigrizia. È un cervello che cerca di fuggire da quello che percepisce come un predatore.
Il secondo stato è la lotta. L’organismo affronta. Il cortisolo sale, l’aggressività aumenta, la tolleranza diminuisce. In azienda, la lotta si traduce in irritabilità sproporzionata, conflitti con i colleghi, risposte secche alle email, bruxismo notturno (stringere i denti durante il sonno è un residuo di comportamento combattivo). Thomas stringeva i denti così forte di notte che il suo dentista aveva dovuto fargli fare un paradenti. Nessuno aveva fatto il collegamento con il suo stress professionale.
Il terzo stato è l’inibizione dell’azione. È quello che Laborit considerava il più distruttivo. Quando non puoi né fuggire né lottare, il cervello si blocca. Il sistema parasimpatico prende il sopravvento. La pressione arteriosa scende. La frequenza cardiaca rallenta. L’energia crolla. L’individuo si « scollega ». In situazione di burn-out avanzato, l’inibizione si manifesta con il sentimento di vuoto, l’incapacità di prendere decisioni, la depersonalizzazione (avere l’impressione di guardarsi vivere dall’esterno), e talvolta il torpore totale di fronte a compiti un tempo semplici. Thomas, incapace di redigere il suo resoconto, era in piena inibizione dell’azione.
Laborit l’aveva capito quarant’anni fa: l’inibizione dell’azione è il terreno della malattia. Quando il corpo non può né agire né fuggire, somatizza. Le tensioni muscolari croniche, i disturbi digestivi, le cefalee, le infezioni ricorrenti non sono coincidenze. Sono le conseguenze biologiche di un cervello bloccato nell’inibizione, un cervello che ha chiuso tutte le uscite.
I quattro territori del cervello: il modello ANC
L’approccio neurocognitivo e comportamentale (ANC), sviluppato dal Dr Jacques Fradin, propone un modello funzionale del cervello che illumina straordinariamente il meccanismo del burn-out. Questo modello distingue quattro territori, ognuno con una funzione specifica e una modalità di trattamento dell’informazione radicalmente diversa[^4].
Il primo territorio è il cervello rettiliano. È il più antico dal punto di vista evolutivo. Gestisce la sopravvivenza individuale. Il suo vocabolario è binario: pericolo o non pericolo. Le sue risposte sono i tre stati di Laborit: fuga, lotta, inibizione. Non riflette. Non sfuma. Reagisce. La sua velocità di elaborazione è fulminea, pochi millisecondi, perché in situazione di sopravvivenza, la rapidità ha la priorità sulla precisione. Quando una tigre spunta, non fai una lista di pro e contro. Corri. Il problema è che il tuo cervello rettiliano non fa differenza tra una tigre e un’email del tuo direttore domenica sera. La risposta biochimica è la stessa: adrenalina, cortisolo, tensioni muscolari, tachicardia, vampate di calore.
Il secondo territorio è il cervello paleolimbico. Gestisce la sopravvivenza della collettività, il posizionamento gregario, l’affermazione di sé all’interno del gruppo. È il cervello della gerarchia sociale, della competizione, della sottomissione, della dominanza. In azienda, è permanentemente attivato: la riunione in cui devi difendere il tuo progetto, lo sguardo del tuo superiore, il confronto con i colleghi, la paura di perdere il tuo posto. Il paleolimbico ti spinge a provare il tuo valore, a mostrare che resisti, a non ammettere assolutamente la tua fatica. È lui che ti fa dire « me la cavo » quando non te la cavi affatto.
Il terzo territorio è il cervello neolimbico. Gestisce il semplice e il conosciuto. È il pilota automatico, il territorio delle abitudini, delle routine, della personalità. Funziona per riconoscimento di pattern: se la situazione assomiglia a qualcosa di già vissuto, applica la soluzione che conosce. È estremamente efficace per i compiti ripetitivi e le situazioni familiari. Ma è anche una trappola. Il neolimbico è rigido. Odia la novità, l’incertezza, il cambiamento. E quando si presenta una situazione nuova, fa qualcosa di catastrofico: la tratta come se fosse conosciuta.
Il quarto territorio è il neocortex prefrontale. È il più recente dal punto di vista evolutivo, il più sofisticato, e quello che ci distingue maggiormente dagli altri mammiferi. Gestisce il complesso e l’ignoto in modalità adattativa. È capace di apertura mentale, di sfumatura, di creatività, di distacco, di innovazione. È il territorio del pensiero flessibile, della risoluzione di problemi, della presa di decisione consapevole. Il prefrontale non reagisce. Risponde. E questa differenza tra reagire e rispondere è al cuore di tutto ciò che distingue lo stress adattativo dallo stress patologico.
La trappola del pilota automatico: come lo stress nasce nel cervello
Il Dr Anne Lucas, nel suo corso al DU di Micronutrizione, descrive il meccanismo dello stress secondo il modello ANC con una chiarezza che merita di essere dettagliata passo dopo passo[^5].
Tutto comincia con una situazione nuova. Un evento imprevisto, una richiesta inusuale, un cambio di programma, un conflitto relazionale. Questa situazione arriva al cervello e la prima domanda è: è semplice o complessa? Conosciuta o ignota?
Se il neolimbico giudica la situazione come semplice e conosciuta, attiva il pilota automatico. Applica una risposta preformata, un’abitudine, uno schema di pensiero derivato dall’esperienza passata. Il problema sorge quando questa valutazione è falsa. Quando la situazione è in realtà complessa o nuova, ma il neolimbico la tratta come se fosse familiare. La risposta automatica è quindi inadeguata. Non risolve il problema. Ed è allora che il meccanismo dello stress si innesca.
Il neocortex prefrontale rileva l’errore. Vede che la risposta automatica non funziona, che la situazione non è risolta, che qualcosa non va. E invia un segnale d’allarme. Ma questo segnale non risale al neolimbico per chiedergli di rivedere la sua valutazione. Scende direttamente al cervello rettiliano. È il cortocircuito fondamentale dello stress. Il rettiliano riceve un segnale d’allarme che interpreta come una minaccia di sopravvivenza. E scatena la cascata: adrenalina, cortisolo, fuga, lotta o inibizione.
Questo meccanismo spiega perché lo stress è così spesso sproporzionato rispetto alla situazione oggettiva. Non stessi perché la situazione è davvero pericolosa. Stessi perché il tuo pilota automatico ha dato una risposta sbagliata, il tuo prefrontale l’ha rilevata, e il tuo rettiliano ha interpretato questo segnale di errore come un pericolo vitale. Un’email anonima può scatenare una tempesta interna se il neolimbico la classifica nella categoria « minaccia per la mia posizione », e se il prefrontale rileva che la tua risposta automatica (ignorare, o rispondere secchezza) non è appropriata.
Era esattamente quello che stava accadendo a Thomas. Ogni nuova richiesta, ogni riunione imprevista, ogni cambio di programma attivava il suo pilota automatico. E poiché il carico era diventato troppo complesso per risposte preformattate, il segnale di errore risaliva in ciclo al rettiliano. Cinquanta, cento volte al giorno, il suo cervello rettiliano riceveva allarmi di sopravvivenza. Falsi allarmi, ma biochimicamente indistinguibili da vere minacce. Il suo corpo produceva cortisolo come se dovesse affrontare un predatore otto ore al giorno, cinque giorni a settimana, da cinque anni.
I danni dello stress cronico sul corpo
Il disfunzionamento del sistema nervoso autonomo (SNA) è il primo marcatore clinico dello stress cronico. L’SNA si compone di due rami: il sistema simpatico (acceleratore) e il sistema parasimpatico (freno). In situazione di stress acuto, il simpatico domina. In fase di recupero, il parasimpatico riprende il controllo. Nel paziente in burn-out, questa alternanza è rotta. Il simpatico rimane attivato permanentemente, o l’organismo bascula in una dominanza parasimpatica di inibizione[^6].
I segni clinici di questo squilibrio sono numerosi e spesso fraintesi. La tachicardia di riposo, le palpitazioni inspiegabili, le vampate di calore senza causa ormonale, le tensioni muscolari croniche (trapezi, mascelle, plesso solare), il bruxismo notturno, le sudorazioni fredde, i disturbi del transito (diarrea o stipsi alternante), la perdita o l’eccesso di appetito, la diminuzione della libido, i capogiri ortostatici, gli acufeni, le cefalee da tensione. Quanti pazienti ricevono un betabloccante per palpitazioni che non sono che il sintomo di un cervello rettiliano in allerta permanente.
Il cortisolo cronicamente elevato distrugge il corpo silenziosamente. Provoca una resistenza all’insulina (il cortisolo mantiene una glicemia elevata che finisce per esaurire i recettori all’insulina), un aumento di peso addominale (il cortisolo favorisce l’accumulo viscerale), un’immunodepressione (il cortisolo inibisce la proliferazione dei linfociti T e B), una demineralizzazione ossea (il cortisolo inibisce gli osteoblasti), un’atrofia muscolare (il cortisolo è catabolico), e una neurotossicità diretta sull’ippocampo, l’area del cervello responsabile della memoria e dell’apprendimento[^7]. Thomas che non trovava più le parole non soffriva di demenza precoce. Il suo ippocampo era intossicato dal cortisolo.
Il cortisolo esaurisce sistematicamente le riserve di magnesio, zinco, vitamine B (in particolare B5, B6, B9 e B12) e vitamina C. Il che crea un circolo vizioso infernale: lo stress esaurisce i nutrienti necessari alla fabbricazione dei neurotrasmettitori (dopamina, serotonina, GABA, noradrenalina), il che rende il cervello più vulnerabile allo stress, il che esaurisce ancora più nutrienti. È la spirale discendente del burn-out. Ed è per questo che la micronutrizione non è un lusso nella gestione del burn-out. È una necessità biochimica.
Valutare il tuo livello di stress: gli strumenti che la scienza propone
Prima di parlare di soluzioni, devi sapere dove sei. Tre strumenti di valutazione scientificamente validati permettono di quantificare il tuo livello di stress e di determinare la gravità della situazione[^8].
Il primo è il questionario HAD (Hospital Anxiety and Depression Scale). Questo questionario contiene quattordici item, sette per l’ansia e sette per la depressione. Il punteggio di ansia si interpreta così: da 0 a 7, stato normale. Da 8 a 10, ansia lieve. Da 11 a 14, ansia moderata. Da 15 a 21, ansia grave. Il Dr Lucas precisa che l’HAD è uno strumento di screening, non di diagnosi. Ma un punteggio di ansia superiore a 10 deve allertare. E un punteggio superiore a 14 necessita di una gestione urgente, spesso medica come primo intervento.
Il secondo è la scala di stress percepito di Cohen. Misura non gli eventi stressanti in sé stessi ma la percezione soggettiva dello stress. Il punteggio si interpreta così: sotto 25, nessuno stress significativo. Tra 25 e 49, stress moderato. Sopra 50, stress patologico che necessita di un intervento. L’interesse di questa scala è che conferma il principio di Epitteto ripreso dal modello ANC: non sono gli eventi che stressano, ma l’idea che te ne fai. Due persone di fronte allo stesso evento possono avere punteggi diametralmente opposti.
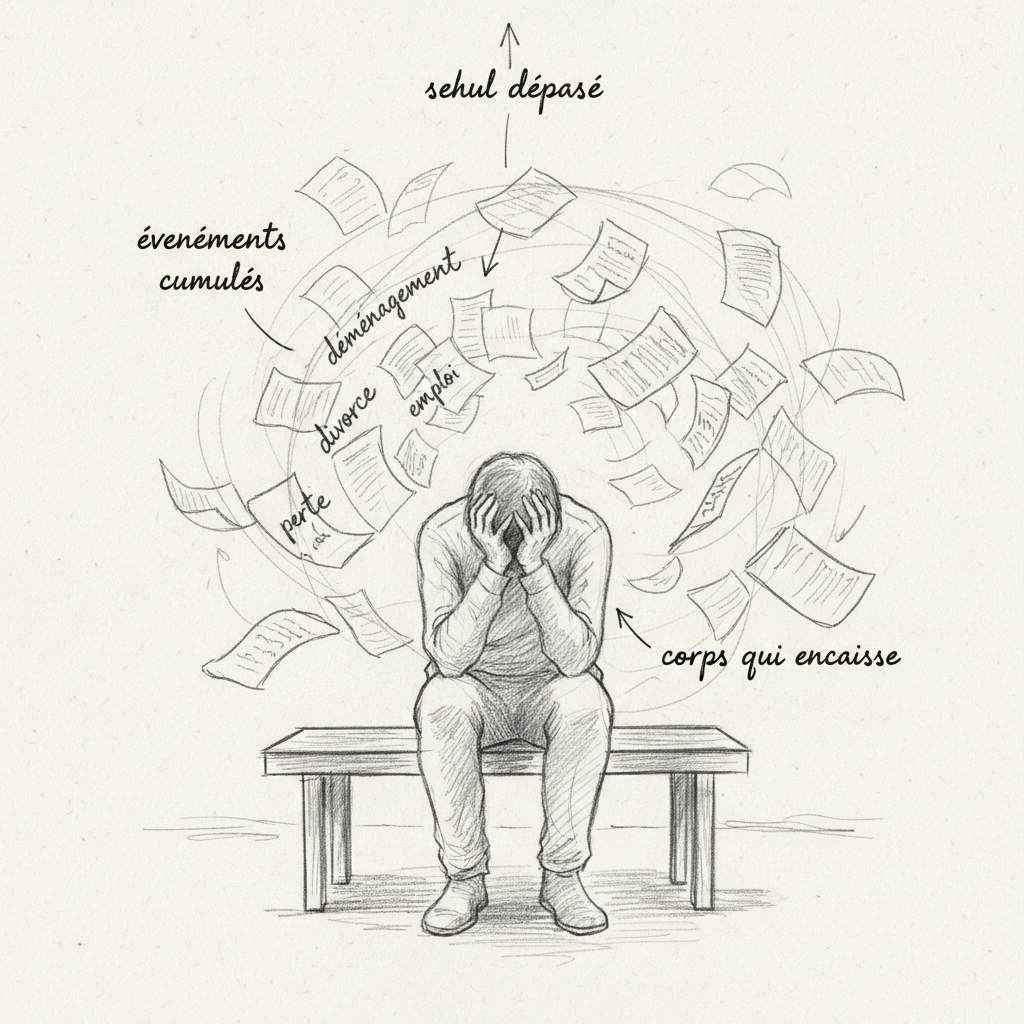
Il terzo è la scala di Holmes e Rahe, che risale al 1967 ma rimane usata in clinica. Attribuisce un punteggio a quarantatré eventi della vita (morte di un coniuge: 100 punti, divorzio: 73, licenziamento: 47, trasloco: 20, vacanze: 13). Si sommano i punteggi degli eventi vissuti negli ultimi dodici mesi. Sotto 150 punti, il rischio di malattia nell’anno seguente è basso. Tra 150 e 300 punti, il rischio è moderato (circa 50 %). Sopra 300 punti, il rischio supera l’80 %[^9]. Thomas accumulò 340 punti: cambio di posizione, nascita del suo secondo figlio, trasloco, conflitto con la sua gerarchia, e morte di suo padre sei mesi prima. Individualmente, ognuno di questi eventi era gestibile. Cumulati, hanno sommerso le sue capacità di adattamento.
Utilizzo regolarmente il questionario Holmes-Rahe in consultazione per oggettivare il livello di stress dei miei pazienti. È uno strumento semplice, veloce, e che spesso apre gli occhi: molte persone non si rendono conto del carico di stress accumulato nel corso dell’anno trascorso fino a quando non si mette un numero su di esso.
Uscire dal rettiliano: la via prefrontale
Se il meccanismo dello stress è un cortocircuito del rettiliano, la soluzione è ristabilire l’accesso al prefrontale. È il principio fondamentale dell’approccio neurocognitivo: il prefrontale è l’unico territorio capace di trattare il complesso e l’ignoto senza innescare un allarme[^10]. È capace di prendere distanza, di relativizzare, di trovare soluzioni creative, di accettare l’incertezza senza panico.
Ma ecco il problema: quando il rettiliano è attivato, l’accesso al prefrontale è fisiologicamente bloccato. Il cortisolo inibisce le funzioni esecutive della corteccia prefrontale. È un meccanismo di sopravvivenza logico: quando una tigre ti insegue, non hai bisogno di riflettere, hai bisogno di correre. Ma in situazione di stress cronico, questo blocco diventa patologico. Il rettiliano blocca il prefrontale, che non può più inviare segnali di regolazione, il che mantiene il rettiliano in allerta, il che blocca ancora più il prefrontale. Ciclo chiuso.
Per rompere questo ciclo, devi agire su due fronti simultaneamente. Il primo è biochimico: ripristinare le riserve di magnesio, vitamine B, omega-3 e vitamina C per ridare al cervello le materie prime necessarie alla sintesi dei neurotrasmettitori inibitori (GABA, serotonina) che calmo il rettiliano. Il secondo è comportamentale: praticare tecniche che attivano deliberatamente il prefrontale e il parasimpatico.
La respirazione fisiologica (coerenza cardiaca, respirazione addominale) è la leva più potente e più veloce. Il nervo vago, che innerva il cuore e il tubo digerente, è il principale mediatore del sistema parasimpatico. Una respirazione lenta e profonda (sei cicli al minuto, cioè cinque secondi di inspirazione e cinque secondi di espirazione) attiva direttamente il nervo vago e fa basculare l’equilibrio simpatico/parasimpatico a favore del freno. Cinque minuti bastano per abbassare il cortisolo in modo misurabile. È una porta di accesso al prefrontale che puoi usare ovunque, in qualsiasi momento.
L’esercizio fisico moderato è la seconda leva. L’articolo su sport e micronutrizione dettaglia i meccanismi in gioco: aumento del BDNF (Brain-Derived Neurotrophic Factor), stimolazione della neurogenesi ippocampale, aumento della sintesi di serotonina e dopamina, rilascio di endorfine. Trenta minuti di camminata veloce al giorno bastano. Ma attenzione: lo sport intenso e prolungato aumenta il cortisolo. In situazione di burn-out, la maratona è il tuo nemico. La camminata, lo yoga, il nuoto, il ciclismo a ritmo moderato sono i tuoi alleati.
Il sonno è la terza leva, e probabilmente la più trascurata. Come spiego nell’articolo sul sonno, è durante il sonno profondo che il cortisolo crolla, che l’ormone della crescita viene secreto (riparazione tissutale), che i ricordi vengono consolidati e che i rifiuti metabolici del cervello vengono eliminati via il sistema glinfatico. Un burn-out senza restauro del sonno è un burn-out che non guarisce. Melatonina, magnesio bisgliccinato al riposo, soppressione dello schermo un’ora prima di coricarsi, camera fresca e buia: questi sono i fondamentali.
Il protocollo micronutrizionale dello stress cronico
Il Dr Anne Lucas insiste su un principio fondamentale: in situazione di stress cronico, i bisogni di micronutrienti esplodono mentre l’alimentazione si degrada (lo stress spinge verso lo zucchero veloce, il caffè, l’alcol, i pasti saltati)[^11]. L’integrazione non è opzionale. È strutturalmente necessaria.
Il magnesio è la priorità assoluta. È il primo minerale esaurito dal cortisolo. Un deficit di magnesio abbassa la soglia di tolleranza allo stress, favorisce le tensioni muscolari, i crampi, il bruxismo, l’irritabilità, i disturbi del sonno e le palpitazioni. Il magnesio bisgliccinato è la forma meglio tollerata e meglio assorbita, a ragione di 300-400 mg al giorno distribuiti in due assunzioni (mattina e sera). L’articolo su magnesio, tiroide e sonno dettaglia le interazioni tra questi tre sistemi.
Le vitamine B sono il secondo pilastro. La B5 (acido pantotenico) è il cofattore della sintesi del cortisolo nelle ghiandole surrenali. La B6 sotto forma di piridossale-5-fosfato (P5P) è cofattore della sintesi di dopamina, serotonina e GABA. La B9 (metilfolato) e la B12 (metilcobalamina) sono indispensabili alla metilazione e al riciclaggio dell’omocisteina. Un complesso B a dosi fisiologiche è il minimo. In situazione di burn-out avanzato, la B6 P5P a 50 mg al giorno e la B5 a 500 mg al giorno sono spesso necessarie[^12].
Gli omega-3 EPA e DHA proteggono le membrane neuronali e esercitano un potente effetto antinfiammatorio modulando il rapporto AA/EPA. Come dettaglio nell’articolo su omega-3 e fluidità membranare, il DHA è il componente strutturale principale delle membrane cerebrali. Un deficit di omega-3 compromette l’esocitosi dei neurotrasmettitori e la mobilità dei recettori sinaptici. Due-tre grammi di EPA/DHA al giorno è il dosaggio abituale in situazione di stress cronico.
La vitamina C è il cofattore della sintesi del cortisolo (nelle ghiandole surrenali, le concentrazioni di vitamina C sono tra le più elevate dell’organismo) e della conversione della dopamina in noradrenalina. Da uno a due grammi al giorno, distribuiti in più assunzioni (la vitamina C è idrosolubile e si elimina velocemente), sostengono l’asse surrenaliano senza stimolarlo artificialmente.
Lo zinco è cofattore della piridossale chinasi (enzima che attiva la B6), della delta-6-desaturasi (enzima chiave del metabolismo degli omega-3) e di enzimi antiossidanti (SOD). Lo stress cronico esaurisce lo zinco, il che compromette a cascata la sintesi dei neurotrasmettitori e la protezione antiossidante. Da quindici a trenta milligrammi di zinco bisgliccinato al giorno lontano dai pasti completano il protocollo.
Le piante adattogene sono l’ultimo stadio del razzo. La rhodiola (Rhodiola rosea) modula l’asse ipotalamo-ipofisi-surrenale e aumenta la resistenza allo stress senza effetto eccitante. L’ashwagandha (Withania somnifera) abbassa il cortisolo e migliora la qualità del sonno. L’eleuthero (Eleutherococcus senticosus) sostiene le prestazioni cognitive sotto stress. Queste piante vanno utilizzate in cure di due-tre mesi, non permanentemente, e mai senza aver prima corretto le carenze di base[^13].
L’intestino nel burn-out: il collegamento che nessuno fa
Lo stress cronico distrugge l’intestino. Non è una metafora. Il cortisolo altera la permeabilità intestinale degradando le giunzioni strette tra gli enterociti. Il sistema nervoso enterico (il « secondo cervello », con i suoi 200 milioni di neuroni) è direttamente connesso al cervello centrale via il nervo vago, e subisce pienamente le conseguenze dello squilibrio dell’SNA. La motilità intestinale è disturbata (da cui i gonfiori, la stipsi o la diarrea alternante). Il microbiota si squilibra (i batteri patogeni proliferano sotto l’effetto del cortisolo, i batteri protettori declinano). E la disbiosi che ne risulta mantiene un’infiammazione sistemica di basso grado che aggrava lo stress cerebrale.
È il circolo vizioso intestino-cervello del burn-out. Lo stress altera l’intestino, l’intestino infiammato invia segnali di allarme al cervello via il nervo vago e le citochine pro-infiammatorie, il cervello interpreta questi segnali come un pericolo, il rettiliano si attiva, il cortisolo sale, e l’intestino si degrada ancora più. Come dettaglio nell’articolo su depressione e neurotrasmettitori, l’infiammazione intestinale attiva l’enzima IDO che distoglie il triptofano dalla via della serotonina verso la via delle chinurenine. Risultato: meno serotonina, più metaboliti neurotossici, e un cervello che affonda nell’ansia e nell’esaurimento.
Ecco perché il protocollo di recupero da un burn-out deve includere un aspetto intestinale. La restaurazione dell’intestino con il protocollo 4R (rimuovere, sostituire, reinoculare, riparare) è un pilastro inscindibile. Senza un intestino funzionale, i nutrienti che assumi non verranno assorbiti. E senza assorbimento, nessuna sintesi di neurotrasmettitori. È semplice e frustrante allo stesso tempo.



Laisser un commentaire
Sois le premier à commenter cet article.