Carole ha quarantatre anni e non si riconosce più. Da un anno ha preso sei chili senza cambiare la sua alimentazione. Si sveglia alle 3 di notte bagnata di sudore. I suoi cicli, fino ad allora regolari come un orologio svizzero, arrivano ora ogni ventidue-venticinque giorni con coaguli che non aveva mai avuto. Il suo umore oscilla tra l’irritabilità esplosiva e la malinconia senza motivo. Suo marito cammina sulle uova. E ha sviluppato una nuova ansia diffusa che la prende al risveglio e non la molla tutto il giorno.
Suo medico ha dosato il TSH (2,8 mUI/L) e le ha detto che la sua tiroide andava bene. Sua ginecologa le ha proposto la pillola per regolarizzare i suoi cicli. Sua suocera le ha detto che era stress. Nessuno le ha detto che era in perimenopausa. A quarantatre anni.
Quando è venuta in consulenza, ho richiesto un bilancio ormonale completo in fase luteale (giorno 21 del ciclo). Progesterone a 3,8 ng/mL (crollato). Estradiolo a 145 pg/mL (nella norma alta). Rapporto estradiolo/progesterone in dominanza estrogenica netta. T3 libera a 3,0 pmol/L (funzionalmente bassa). DHEA-S a 1,2 mcmol/L (pavimento per la sua età). Cortisolo salivare al risveglio appiattito. Il puzzle si è assemblato d’un colpo: le sue ghiandole surrenali compensavano da mesi la caduta di progesterone ovarico, e stavano per cedere.
La perimenopausa inizia prima di quanto si creda
La menopausa è definita dall’arresto definitivo dei cicli da dodici mesi consecutivi. In Francia, l’età media è cinquantuno anni. Ma la perimenopausa, questa fase di transizione ormonale caotica, inizia molto prima. Le prime fluttuazioni ormonali possono apparire già a trentacinque anni, con un’accelerazione tra quaranta e quarantacinque anni. La perimenopausa dura in media quattro-otto anni, ma può estendersi fino a dieci-dodici anni in alcune donne.
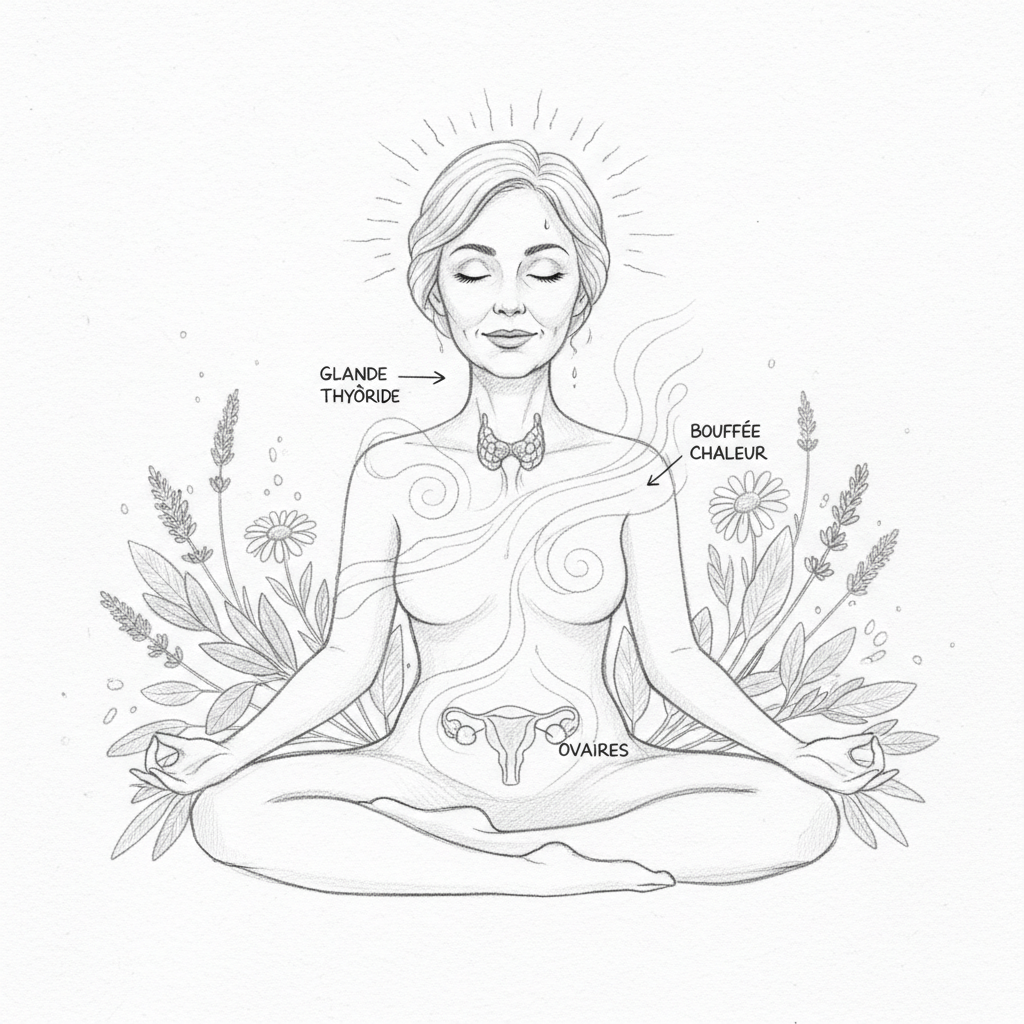
Hertoghe, nel suo approccio all’endocrinologia funzionale, spiega ciò che accade realmente durante la perimenopausa: le ovaie cominciano a “mancare” certe ovulazioni. Senza ovulazione, niente corpo luteo. Senza corpo luteo, niente progesterone. Il progesterone può crollare del 100% molto prima che gli estrogeni comincino a diminuire. È questa asimmetria che crea la famosa dominanza estrogenica della perimenopausa, con il suo corteo di sintomi: cicli abbondanti, seni doloranti, ritenzione di liquidi, irritabilità, insonnia, aumento di peso addominale e calo della libido.
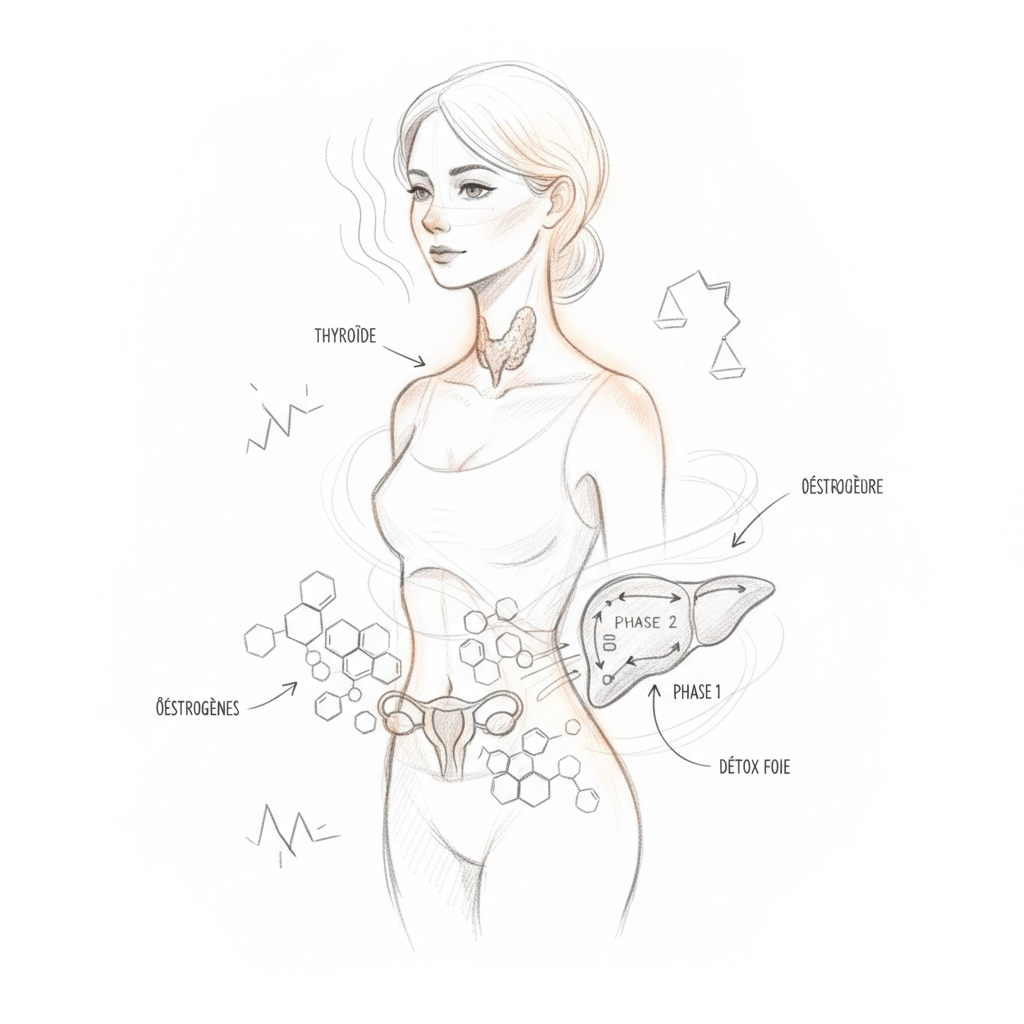
Ciò che è meno noto è che questa transizione ormonale è un fattore scatenante maggiore di malattia tiroidea. Le fluttuazioni estrogeniche modificano l’espressione dei recettori tiroidei, alterano la TBG, e i cambiamenti immunitari associati (gli estrogeni sono immunostimolanti) possono riattivare una predisposizione autoimmune latente. Ecco perché il picco di incidenza di Hashimoto nelle donne si situa proprio tra i quaranta e i cinquanta anni.
La sovrapposizione sintomatica
Una delle trappole cliniche più insidiose della perimenopausa è la sovrapposizione quasi perfetta tra i suoi sintomi e quelli dell’ipotiroidismo. Stanchezza: tutti e due. Aumento di peso: tutti e due. Caduta di capelli: tutti e due. Pelle secca: tutti e due. Stitichezza: tutti e due. Depressione: tutti e due. Nebbia mentale: tutti e due. Sensibilità al freddo: tutti e due. Come sapere se è la tiroide, gli ormoni, o tutti e due?
La risposta è spesso: tutti e due. E trattarli separatamente non funziona. Mettere una donna in perimenopausa con Levotiroxina senza correggere la dominanza estrogenica significa accelerare il metabolismo di un corpo i cui ormoni femminili sono in caos. Correggere la dominanza estrogenica senza verificare la tiroide significa perdere una causa di stanchezza e depressione che non risponderà mai al solo Vitex. L’approccio deve essere integrato.
Il mio bilancio standard di perimenopausa comprende: il bilancio tiroideo completo (TSH, T3L, T4L, anti-TPO, anti-TG), il bilancio ormonale femminile in fase luteale (estradiolo, progesterone, testosterone totale e libero, SHBG), il bilancio surrenalico (cortisolo salivare 4 punti, DHEA-S), e i cofattori chiave (ferro/ferritina, vitamina D, B12, zinco, magnesio).
Il protocollo in tre tempi
Il mio approccio alla perimenopausa tiroidea si articola in tre tempi progressivi.
Il primo tempo è la fondazione nutrizionale e il sostegno surrenalico (mesi 1-2). Dieta antinfiammatoria ricca di grassi sani (avocado, olio d’oliva, piccoli pesci grassi), proteine di qualità (uova, pesce, legumi) e fibre (verdure verdi, semi di lino). Magnesio citrato 400 mg al momento di coricarsi (sonno, ghiandole surrenali, transito). Vitamina D 4000 UI al giorno se i livelli sono inferiori a 40 ng/mL. Ashwagandha 300 mg due volte al giorno (adattogeno che sostiene le ghiandole surrenali e migliora la T4→T3). Coerenza cardiaca tre volte al giorno (regolazione del nervo vago e del cortisolo). Questo primo tempo prepara il terreno.
Il secondo tempo è la modulazione ormonale dolce (mesi 3-6). Vitex (agnocasto) 20-40 mg al mattino a stomaco vuoto per stimolare il progesterone (se l’ovulazione è ancora presente). Seed cycling (lino + zucca in fase follicolare, girasole + sesamo in fase luteale). DIM 100-200 mg al giorno per il metabolismo epatico degli estrogeni. Olio di enotera 1000 mg al giorno (acido gamma-linolenico per seni doloranti e infiammazione). Questo secondo tempo lavora con gli ormoni ancora prodotti dal corpo.
Il terzo tempo è l’ormonoterapia bioidentica se necessaria (dopo sei mesi senza miglioramento sufficiente). Progesterone bioidentico topico 25 mg per applicazione dal giorno 14 al giorno 28 del ciclo, aumentabile a 50 mg se i sintomi persistono. Da discutere con un medico formato in ormonoterapia bioidentica (non progestinici sintetici che non hanno la stessa struttura né gli stessi benefici). Il monitoraggio avviene tramite test DUTCH urinario ogni sei mesi per aggiustare i dosaggi.
L’igiene di vita come pilastro
Il sonno è non negoziabile in perimenopausa. Gli ormoni si regolano durante il sonno profondo (l’ormone della crescita, la melatonina, il progesterone). Dormire meno di sette ore aggrava la dominanza estrogenica, il cortisolo mattutino e l’infiammazione. Coricarsi prima delle 23, camera fresca (18-19°C), buio totale, niente schermi un’ora prima.
L’esercizio deve essere ripensato. Le sessioni di cardio intenso (HIIT, corsa lunga distanza) che funzionavano a trenta anni possono aggravare la stanchezza surrenalica in perimenopausa. Privilegiare l’allenamento della forza (che mantiene la massa muscolare e la sensibilità all’insulina), lo yoga (che calma il sistema nervoso simpatico), la camminata in natura (che ripristina il cortisolo circadiano) e il nuoto (basso impatto, eccellente per il sistema nervoso).
Avvertenza
La perimenopausa non è una malattia. È una transizione fisiologica che tutte le donne attraversano. L’obiettivo non è “trattare” la perimenopausa ma sostenere il corpo durante questa transizione per evitare che il caos ormonale non scateni patologie autoimmuni, metaboliche o cardiovascolari.
Se hai sanguinamenti anomali (cicli che durano più di dieci giorni, sanguinamenti tra i cicli, sanguinamenti dopo i rapporti), consulta un ginecologo PRIMA di iniziare un protocollo naturopatico. Questi sintomi possono segnalare un fibroma, un polipo o una patologia più grave che richiede una valutazione medica.
Curtay riassume correttamente l’approccio funzionale alla perimenopausa: «La donna in perimenopausa non è malata. È in transizione. E ogni transizione può essere una crisi o un’opportunità, a seconda che la si accompagni o la si ignori.» Carole ha scelto l’accompagnamento. Sei mesi di protocollo dopo, il suo peso aveva perso quattro dei sei chili, i suoi cicli erano tornati mensili con flussi normali, i suoi risvegli notturni erano scomparsi, e suo marito mi ha mandato un messaggio per ringraziarmi. Gli ho risposto che era Carole che aveva fatto il lavoro. Io ho solo mostrato la strada. Vuoi valutare il tuo stato? Fai il questionario tiroide Claeys gratuito in 2 minuti.
Se vuoi un accompagnamento personalizzato, puoi prenotare una consulenza.




Laisser un commentaire
Sois le premier à commenter cet article.