O intestino: seu jardim interior e o protocolo 4R para restauração
Teu intestino é um jardim. Um jardim de 200 metros quadrados de superfície mucosa, povoado por cem trilhões de bactérias, atravessado por 70% do teu sistema imunológico, recoberto por um epitélio tão fino que se renova a cada 36 horas. E tu não podes plantar rosas em um terreno poluído. Podes comprar os melhores probióticos do mundo, as cápsulas mais caras, as cepas mais documentadas. Se as jogas em um intestino inflamado, poroso, disbiótico, colonizado por patógenos, é como semear grama inglesa em um solo encharcado de glifosato. Nada cresce. Nada se mantém. E acabas encadeando protocolos sem resultado.
É exatamente o que viveu Nathalie (nome fictício), 42 anos. Quando se sentou à minha frente pela primeira vez, tinha uma bolsa cheia de caixas de probióticos. Dois anos de suplementação. Lactobacillus rhamnosus, Saccharomyces boulardii, misturas multicepa, protocolo após protocolo. Seu gastroenterologista havia prescrito IBPs para seus refluxos, sua alergista havia eliminado o lactose, e uma amiga terapeuta havia recomendado probióticos. Ninguém lhe havia dito que os IBPs que tomava destruíam sua acidez gástrica, favoreciam a proliferação bacteriana e impediam os probióticos de se implantarem. Ninguém lhe havia explicado que havia uma ordem, uma sequência, um protocolo. Que reensencar sem ter primeiro removido os agressores e preparado o terreno era como repintar uma parede sem ter primeiro preenchido as fissuras.
“A doença é nada. O terreno é tudo.” Antoine Béchamp
O protocolo 4R é essa sequência. Remover, Repor, Reensencar, Reparar. Quatro etapas nessa ordem precisa, porque cada fase prepara a seguinte. É o fundamento do meu trabalho em consulta quando um paciente chega com transtornos digestivos crônicos, uma candidíase, uma doença autoimune ou simplesmente uma fadiga que ninguém explica. E é o fio condutor de tudo o que aprendi em cinco anos de prática, de leituras, de exames biológicos e de retorno dos pacientes. Neste artigo, detalho cada etapa com as dosagens, a duração e os erros que vejo com mais frequência.
O terreno intestinal: quando a barreira desaba
Para compreender por que um protocolo em quatro etapas é necessário, primeiro é preciso compreender o que é um intestino saudável e o que acontece quando não é mais.
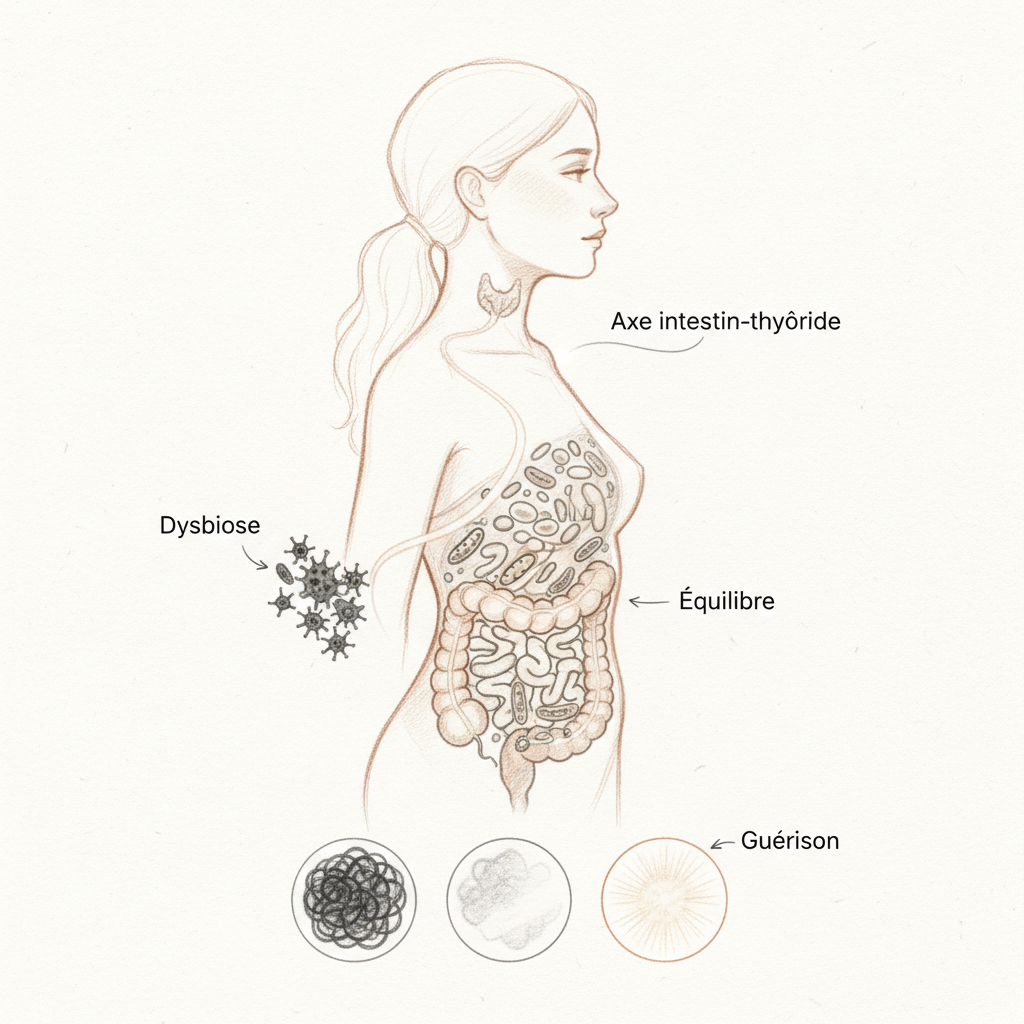
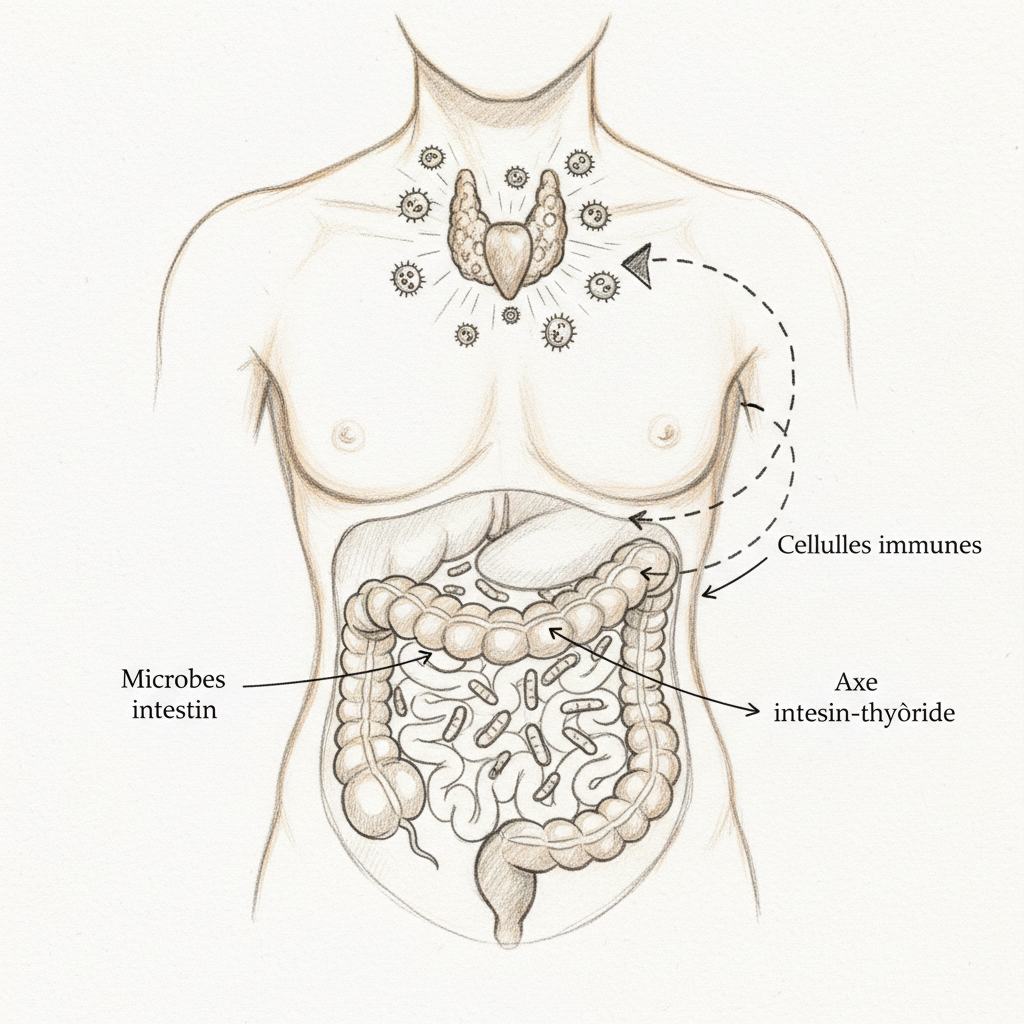
O intestino delgado é revestido por um epitélio composto de enterócitos, células firmemente unidas entre si por proteínas chamadas junções apertadas (ocludina, claudina, zonulina). Essa barreira é seletiva. Deixa passar os nutrientes corretamente digeridos, os aminoácidos, os ácidos graxos, os monossacarídeos, os micronutrientes, e bloqueia todo o resto. As macromoléculas incompletamente digeridas, as toxinas bacterianas, os fragmentos alimentares não reconhecidos pelo sistema imunológico. É um filtro de precisão notável. E sob essa barreira se encontra o GALT, o tecido linfóide associado ao intestino, que concentra 70% de nossas células imunológicas. Teu intestino não é apenas um tubo digestivo. É o quartel-general da tua imunidade.
Quando as junções apertadas se afrouxam, a barreira fica porosa. É o que se chama hiperpermeabilidade intestinal, ou leaky gut em inglês. Peptídeos incompletamente digeridos atravessam a mucosa. Endotoxinas bacterianas (lipopolissacarídeos ou LPS) passam para o sangue. O sistema imunológico, confrontado com essas moléculas que identifica como estrangeiras, desencadeia uma resposta inflamatória. Se essa situação se cronifica, é a porta aberta para as intolerâncias alimentares, os transtornos autoimunes, a inflamação sistêmica de baixo grau. Como explico no artigo sobre Hashimoto, Seignalet demonstrou que peptídeos antigênicos bacterianos ou alimentares, procedentes do intestino delgado, podem se acumular nos órgãos alvo e desencadear uma cascata autoimune. O intestino poroso é o ponto de partida.
Os agressores são conhecidos. Os antibióticos decimam a flora bacteriana sem discriminação. Os inibidores da bomba de prótons (IBPs), prescritos como doces para refluxos gástricos, suprimem a acidez gástrica necessária à digestão das proteínas e à esterilização do bolo alimentar, favorecendo a proliferação bacteriana no intestino delgado (SIBO). Os anti-inflamatórios não esteroides (AINEs) atacam diretamente a mucosa. Os corticoides a longo prazo imunosuprimem e fragilizam os tecidos. A pílula contraceptiva diminui o zinco, perturba a flora e afeta a função supra-renal. O álcool é uma toxina direta para os enterócitos. E o estresse crônico, via cortisol, afroxa as junções apertadas pelo intermédio do sistema nervoso entérico.
É um SII multifatorial, no sentido que minhas fichas de consulta o descrevem. Não uma causa única, mas uma convergência de agressões que termina por ultrapassar a capacidade de regeneração da mucosa. E é por isso que o protocolo 4R procede por etapas. Não se pode fazer tudo ao mesmo tempo. É preciso primeiro parar os danos, depois reconstruir.
Fase 1: REMOVER (2 a 4 semanas)
A primeira fase é a mais desconfortável psicologicamente, porque é aquela em que se remove. Remove-se os alimentos agressores. Remove-se os tóxicos químicos quando possível. Remove-se os patógenos quando a disbiose o exige. E coloca-se o intestino em repouso para dar-lhe uma chance de respirar.
O glúten é o primeiro a partir. Não por efeito de moda, não porque está na tendência, mas porque a gliadina do trigo moderno estimula diretamente a produção de zonulina, a proteína que abre as junções apertadas. O trigo que consumimos hoje é um hexaploide com 42 cromossomos, muito afastado da espelta ancestral diploide com 14 cromossomos. Seu teor em gliadinas tóxicas foi multiplicado pelos cruzamentos sucessivos. Os cereais a evitar são o trigo, a espelta, o centeio, a cevada e o kamut. A aveia é tolerada pela maioria das pessoas mas pode causar problemas em caso de sensibilidade cruzada. Os laticínios seguem, particularmente os de vaca. A beta-caseína A1 do leite de vaca produz, durante sua digestão incompleta, um peptídeo opioide chamado casomorfina-7 que reduz o trânsito, perturba a motilidade intestinal e mantém a inflamação da mucosa. Os açúcares refinados e todos os alimentos com índice glicêmico elevado alimentam os patógenos, em particular a Candida albicans. O álcool, os aditivos alimentares, os óleos refinados (girassol, soja, milho) completam a lista.
Mas remover alimentos nem sempre é suficiente. Se o teste MOU (metabólitos orgânicos urinários) ou um exame de fezes revela uma disbiose severa ou uma candidíase, também é preciso tratar os patógenos. Os antimicrobianos naturais que uso em consulta são o extrato de sementes de toranja (EPP), um antimicrobiano de espectro amplo notavelmente bem tolerado. A berberina, que age tanto como antimicrobiana quanto como reguladora da glicemia (ativa a AMPK, o que a torna duplamente interessante em caso de disbiose associada à insulinorresistência). O óleo essencial de orégano (Origanum compactum), cujos princípios ativos carvacrol e timol têm atividade antifúngica e antibacteriana demonstrada. A lactoferrina, peptídeo antifúngico naturalmente presente no colostro, que quelata o ferro necessário ao crescimento dos patógenos. O ácido caprílico (extraído do coco), antifúngico natural bem tolerado. E o pau d’arco (lapacho), casca tradicionalmente usada na América do Sul contra infecções fúngicas.
A estratégia antimicrobiana que aprendi é a da rotação. Não se toma um único antimicrobiano durante três meses. Alterna-se os agentes a cada duas ou três semanas para impedir que os patógenos desenvolvam resistência. E associa-se vários agentes a baixas doses em vez de um único a alta dose, para ampliar o espectro de ação sem agredir a flora residente.
O repouso digestivo é o terceiro pilar dessa primeira fase. O jejum intermitente em 16/8 (dezesseis horas sem comer, janela alimentar de oito horas) é acessível para a maioria das pessoas e permite reduzir a carga digestiva ao mesmo tempo que ativa a autofagia, esse processo de limpeza celular que o corpo desencadeia quando não está mais ocupado em digerir. Para as pessoas mais motivadas, o jejum hídrico de 24 horas uma vez por semana acelera significativamente o processo. A monodieta de sopa de legumes ou de maçã cozida (particularmente adaptada aos temperamentos neuro-artríticos de Marchesseau) é uma alternativa mais suave. E os jantares celulosicos, compostos exclusivamente por legumes cozidos, aliviam a digestão noturna e permitem ao fígado trabalhar na detoxificação em vez da digestão.
“O jejum é o primeiro medicamento. Antes de procurar a planta que cura, comece por remover o que envenena.” Catherine Kousmine
O teste MOU é a ferramenta que recomendo sistematicamente no início do protocolo. Oferece uma visão geral do ecossistema intestinal, permite detectar disbiosias de fermentação e putrefação, candidíases, déficits enzimáticos e marcadores de permeabilidade. É o mapa do terreno antes de começar as obras.
Fase 2: REPOR (4 a 8 semanas)
Uma vez removidos os agressores, é preciso repor. Repoem-se os alimentos pró-inflamatórios por alternativas que nutrem sem agredir. Repoem-se as secreções digestivas deficientes. Repoem-se os hábitos alimentares que mantinham o problema.
Os cereais sem gliadina formam o fundamento da nova alimentação. O arroz (integral ou semi-integral), o trigo sarraceno, a quinoa, o sorgo, o milheto, o amaranto. E os amidos não-cerealíferos que complementam o aporte glicídico: batata-doce, mandioca, castanha-do-pará, leguminosas bem embebidas e corretamente cozidas. O sorgo merece uma menção especial. É um cereal ancestral, naturalmente sem glúten, rico em fibras prebióticas e polifenóis, ainda muito desconhecido na França. Recomendo-o sistematicamente em meus protocolos digestivos.
O cozimento suave é um princípio não negociável. Acima de 110 graus Celsius, as proteínas e os açúcares se combinam para formar moléculas de Maillard, glicotoxinas que nossas enzimas não sabem degradar e que contribuem para o entupimento celular descrito por Seignalet. O vapor suave, o ensopado, o banho-maria, o cozimento em baixa temperatura são os modos a privilegiar. O cru, tanto quanto a tolerância digestiva permitir, fornece enzimas vivas e micronutrientes intactos. Mas atenção: um intestino muito inflamado às vezes tolera mal as crudidades. Nesse caso, começa-se com legumes cozidos no vapor suave e reintroduz-se progressivamente o cru à medida que a mucosa se repara.
Muitos de meus pacientes apresentam hipocloridria, ou seja, uma produção insuficiente de ácido clorídrico pelo estômago. É um problema muito mais frequente do que se acredita, especialmente em pessoas que tomaram IBPs a longo prazo, em maiores de 50 anos e em pacientes estressados (o estresse inibe a secreção gástrica via sistema nervoso parassimpático). O ácido gástrico é indispensável para ativar a pepsina (enzima que digere as proteínas), para esterilizar o bolo alimentar (primeira barreira contra os patógenos) e para preparar a absorção dos minerais (ferro, zinco, cálcio, magnésio). Quando o estômago não faz seu trabalho, todo o resto da cadeia digestiva sofre. A betaína HCl no início da refeição, as plantas amargas (genciana, alcachofra, cardo-mariano) e o vinagre de maçã diluído em um pouco de água morna antes da refeição são as ferramentas que uso para restaurar a função gástrica.
As enzimas digestivas (proteases, lipases, amilases) podem ser necessárias como complemento temporário quando o pâncreas está preguiçoso ou que a produção de bile é insuficiente. Não é um reflexo de facilidade, é um suporte enquanto o organismo recupera suas capacidades próprias.
Robert Masson insistia em um princípio que repito em cada consulta: “O alimento deve estar líquido antes de engolir.” A mastigação é o primeiro ato digestivo, e é aquele que todo mundo neglicencia. Mastigar trinta vezes cada bocado, com calma, sem telas, sem estresse. Parece ridículo, mas vi pacientes cujos inchaços abdominais diminuíram pela metade simplesmente reapreendendo a mastigar. A amilase salivar predigere os amidos, a moagem mecânica multiplica a superfície de ataque das enzimas gástricas, e a mastigação envia um sinal ao cérebro para preparar as secreções digestivas a seguir.
A cronobiologia das refeições também conta. Os amidos e as gorduras são melhor metabolizados nas duas primeiras refeições do dia, quando as enzimas pancreáticas e biliares estão no seu pico de secreção. À noite, alivia-se. Sopa de legumes, proteínas leves, sem amidos pesados. As combinações alimentares não são moda: associar proteínas animais concentradas a amidos na mesma refeição reduz a digestão e favorece as fermentações. O ideal é privilegiar as associações simples. Proteínas e legumes, ou amidos e legumes, em vez dos três juntos.
Os sucos de legumes verdes são uma ferramenta terapêutica de primeira linha nessa fase. Um suco de pepino, aipo, funcho e espinafre, extraído a frio, fornece magnésio, clorofila (um reparador de mucosa notável), enzimas e micronutrientes em uma forma diretamente assimilável, sem solicitar a digestão. É um concentrado de nutrição anti-inflamatória em forma líquida.
Fase 3: REENSENCAR (4 a 8 semanas)
É a fase que todo mundo quer fazer primeiro. Tomar probióticos. Mas se compreendeste as duas fases anteriores, compreenderás por que é preciso primeiro limpar e preparar o terreno. Um probiótico que chega em um intestino inflamado, invadido por patógenos, mal nutrido e mal protegido, não tem nenhuma chance de se implantar duramente. É dinheiro jogado fora. E é exatamente o que havia acontecido com Nathalie.
Os probióticos que prescrevo em consulta são misturas multiestirpe associando Lactobacillus (acidophilus, casei, rhamnosus, plantarum) e Bifidobacterium (bifidum, longum, infantis). O mínimo eficaz é de 10 bilhões de UFCs por dia (unidades formadoras de colônia), durante pelo menos quatro semanas. Os estudos clínicos mostram que os probióticos produzem imunoglobulinas A (IgA) secretórias que fortalecem a barreira mucosa, secretam citocinas que modulam o equilíbrio Th1/Th2 do sistema imunológico, e inibem diretamente o crescimento dos patógenos por competição nutricional e produção de bacteriocinas.
O Bifidobacterium longum merece uma menção especial. É uma cepa que diminui as populações de Clostridium e de Bacteroides, dois gêneros bacterianos frequentemente envolvidos nas disbiosias de putrefação e nas inflamações colônicas. Os estudos de Si (2016) e Li (2017) confirmam sua ação moduladora no microbiota e seu efeito protetor na mucosa intestinal.
Mas os probióticos em cápsula não são suficientes. É preciso também alimentar a flora residente. É o papel dos prebióticos: os fructo-oligossacarídeos (FOS), a inulina, as fibras solúveis (psílio, goma de guar, pectina de maçã). Essas fibras fermentescíveis alimentam seletivamente as bactérias benéficas e estimulam a produção de butirato, o ácido graxo de cadeia curta que é o combustível preferido dos colonócitos (as células do cólon).
Os alimentos lactofermentados são os probióticos de nossos antepassados. O chucrute cru (não pasteurizado), o kimchi, o kefir de frutas, o miso, os picles com sal. Esses alimentos fornecem cepas bacterianas vivas em uma matriz alimentar natural, o que melhora sua sobrevivência no tubo digestivo. Entretanto, insisto em um ponto: em caso de candidíase comprovada, os lactofermentados devem ser introduzidos com cuidado, pois o processo de fermentação pode alimentar também a Candida. Reintroduz-se progressivamente, uma vez que a fase antimicrobiana fez seu trabalho.
Os cogumelos medicinais ocupam um lugar à parte nessa fase. O reishi (Ganoderma lucidum) e o shiitake (Lentinula edodes) não são probióticos no sentido estrito, mas imunomoduladores. Seus beta-glucanos estimulam as células NK (natural killer), modulam a resposta Th1/Th2 e sustentam o GALT intestinal. O fucus (Fucus vesiculosus), alga castanha rica em fucoidana, possui propriedades prebióticas e imunomoduladoras que complementam o quadro. É uma combinação que meus formadores em naturopatia usavam sistematicamente nos protocolos de restauração intestinal, e que mantive em minha prática.
Fase 4: REPARAR (2 a 3 meses)
A última fase é a mais longa e a mais importante. É aquela em que se fornece à mucosa intestinal todos os materiais dos quais ela precisa para se reconstruir. Os tijolos, a argamassa, os cofatores enzimáticos, os antioxidantes protetores. É o canteiro de reconstrução propriamente dito.
A L-glutamina é a pedra angular dessa fase. É o aminoácido mais abundante no sangue e nos músculos, e é o combustível preferido dos enterócitos. As células intestinais consomem mais glutamina do que qualquer outro tecido do organismo, incluindo os músculos esqueléticos. Em situação de estresse, inflamação crônica ou doença, as necessidades de glutamina ultrapassam amplamente a capacidade de produção endógena. A suplementação é então indispensável. A posologia que uso é de 4 a 8 gramas por dia, distribuídas em duas tomadas (manhã e noite, em jejum), aumentando progressivamente de 2 gramas por semana. Os estudos mostram uma redução significativa da permeabilidade intestinal após oito semanas de suplementação. A glutamina fortalece as junções apertadas, estimula a proliferação dos enterócitos e reduz a apoptose (morte celular programada) induzida pelo estresse oxidativo.
O zinco é o segundo pilar. É um cofator de mais de 300 reações enzimáticas, incluindo a delta-6-dessaturase (conversão de ômega-3 em EPA e DHA anti-inflamatórios), as metaloproteinases da matriz extracelular (renovação tecidual) e as enzimas antioxidantes (superóxido dismutase). O zinco é indispensável à renovação da mucosa intestinal, que se renova a cada 36 horas. Uma deficiência de zinco, frequente e subdiagnosticada como detalho em meu artigo dedicado, reduz dramaticamente a cicatrização da mucosa. A posologia é de 15 a 25 mg por dia na forma bisglicinato, afastado dos fitatos (cereais integrais, leguminosas).
A N-acetil-glicosamina é um constituinte natural do muco intestinal. Essa camada de muco, produzida pelas células caliciformes, forma um gel protetor que reveste o epitélio e constitui a primeira linha de defesa contra os agressores luminais. A suplementação com N-acetil-glicosamina, na quantia de 1 a 2 gramas por dia, contribui para restaurar essa camada de muco, particularmente empobrecida em caso de disbiose e inflamação crônica.
O butirato é o ácido graxo de cadeia curta mais importante para a saúde colônica. Produzido naturalmente pela fermentação das fibras solúveis por bactérias benéficas (Faecalibacterium prausnitzii, Roseburia, Eubacterium), o butirato é o combustível principal dos colonócitos. Possui propriedades anti-inflamatórias potentes (inibição do NF-kB), fortalece a barreira epitelial, e induz a apoptose de células anormais. Quando a flora está muito empobrecida para produzi-lo em quantidade suficiente, a suplementação com butirato de sódio ou cálcio (300 a 600 mg por dia) toma o lugar. A manteiga crua de qualidade é também uma fonte alimentar direta de ácido butírico.
Os ômega-3 (EPA e DHA), na quantia de 2 a 3 gramas por dia, não são apenas anti-inflamatórios. Integram-se nas membranas celulares dos enterócitos, aumentam sua fluidez e sua capacidade de troca, e modulam a adesão das bactérias probióticas à mucosa. Os estudos de Song (2016) mostram que os ômega-3 facilitam a colonização por Lactobacillus e Bifidobacterium, criando um círculo virtuoso entre suplementação de ácidos graxos e reensemeadura.
A quercetina é um flavonoide com propriedades notáveis para o intestino. Estabiliza os mastócitos (células imunológicas que liberam a histamina e outros mediadores inflamatórios), reduz a permeabilidade intestinal ao fortalecer as junções apertadas e regula as enzimas de detoxificação hepática UDP-glucuronidase. É uma ponte entre a fase 4 intestinal e o suporte hepático. Posologia: 500 a 1000 mg por dia, afastado das refeições.
O retinol (vitamina A pré-formada) é indispensável à imunidade inata e adquirida, à renovação do epitélio intestinal e à produção de muco. O óleo de fígado de bacalau é a fonte tradicional mais completa, associando retinol, vitamina D e ômega-3. Como sabiam os antigos naturopatas, uma colher de sopa de óleo de fígado de bacalau por dia no café da manhã geralmente é suficiente para cobrir as necessidades de retinol e vitamina D simultaneamente.
Os polifenóis desempenham um papel protetor importante contra as endotoxinas bacterianas. O resveratrol e a crocetina do açafrão protegem os enterócitos contra os danos induzidos pelos LPS (lipopolissacarídeos). O estudo de Ugurel (2016) mostra que a associação DHA e quercetina tem um efeito sinérgico na proteção mucosa. O chá verde, graças a seus catequinas (EGCG), protege os enterócitos contra a apoptose oxidativa e previne a atrofia da mucosa. A alcaçuz (Glycyrrhiza glabra) protege a mucosa contra os metais pesados e estimula a produção de muco. E o aloe vera (Aloe vera) estabiliza os mastócitos intestinais e estimula as secreções digestivas, o que o torna um aliado valioso em fase de reparação.
O fígado: o parceiro obrigatório do intestino
Não se pode falar de restauração intestinal sem falar do fígado. Os dois órgãos estão ligados por um circuito anatômico e funcional indissociável: o ciclo êntero-hepático. O fígado produz a bile, que é excretada no intestino para emulsificar as gorduras e eliminar as toxinas conjugadas. Uma parte dessa bile é reabsorvida no íleo terminal e devolvida ao fígado pela veia porta. Esse circuito gira permanentemente, seis a oito vezes por dia. E quando um dos dois órgãos disfunciona, o outro sofre.
O fígado garante mais de 500 funções metabólicas. Filtra 1,5 litro de sangue por minuto, neutraliza as toxinas endógenas (amônia, hormônios gastos, bilirrubina) e exógenas (pesticidas, medicamentos, aditivos alimentares, micotoxinas), e as prepara para a eliminação. Sua capacidade de detoxificação repousa em duas fases enzimáticas. A fase 1 (citocromos P450) ativa as toxinas em metabólitos intermediários, frequentemente mais reativos do que as moléculas originais. A fase 2 (conjugação) torna esses metabólitos hidrossolúveis para a eliminação renal ou biliar. Se a fase 1 vai mais rápido que a fase 2, os metabólitos intermediários se acumulam e se tornam eles mesmos tóxicos.
Quando o fígado está sobrecarregado pelos xenobióticos, pelos medicamentos a longo prazo, pelo álcool, pela alimentação industrial e pelas endotoxinas intestinais (LPS) que chegam pela veia porta em caso de permeabilidade intestinal, sua capacidade de detoxificação desaba. Os resíduos se acumulam no sangue e nos tecidos. É a toxemia de Marchesseau, o ponto de partida de toda doença crônica na naturopatia.
“O fígado é a grande fábrica química do organismo. Quando está doente, tudo está doente.” Catherine Kousmine
A fitoterápica hepática acompanha sempre o protocolo 4R em minha prática. O cardo-mariano (Silybum marianum) protege os hepatócitos graças à silimarina e estimula sua regeneração. O desmodium (Desmodium adscendens) é o hepatoprotetor de emergência, indispensável quando o fígado está muito solicitado. A alcachofra (Cynara scolymus) é colagoga, estimula a evacuação da bile para o intestino. O boldo (Peumus boldus) é colecrético, estimula a produção de bile pelos hepatócitos. O rabanete-negro (Raphanus sativus niger) drena o fígado e a vesícula biliar. E nunca prescrevo um protocolo 4R sem a bolsa térmica quente no flanco direito, 20 minutos após a refeição da noite. Esse gesto simples, herdado de Salmanoff, ativa a circulação hepática, favorece a secreção biliar e acelera a detoxificação. A detox de primavera detalha esse suporte hepático em profundidade.
Os erros que vejo com mais frequência
Em cinco anos de consultas, identifiquei erros recorrentes que explicam por que tantas pessoas fracassam em sua tentativa de restauração intestinal.
O primeiro erro é começar pelos probióticos. É o erro de Nathalie. É o erro mais frequente. Lê-se por toda parte que os probióticos são a solução para todos os problemas intestinais. Mas reensencar





Laisser un commentaire
Sois le premier à commenter cet article.