Natalia tiene cuarenta y siete años. Vino a consultarme después de tres años de cistitis repetidas. Cuatro, cinco, a veces seis episodios al año. Cada vez el mismo ritual: ardor al orinar, urgencias o cita médica, ECBU, antibiótico. Fosfomicina en dosis única, luego norfloxacina cuando la fosfomicina ya no era suficiente, luego amoxicilina-ácido clavulánico cuando las fluoroquinolonas fueron desaconsejadas. Tres años de antibioterapias en cascada, y las cistitis siempre volvían. Pero no fue por las cistitis que llamó a mi puerta. Fue porque mientras tanto, todo lo demás se había derrumbado. Cansancio crónico que la mantenía en el sofá desde las tres de la tarde. Ansiedad permanente, difusa, sin objeto identificable. Hinchazón abdominal después de cada comida, gases malolientes, estreñimiento alternando con heces blandas. Eczema en las manos que ya no respondía a la cortisona. Nadie, en tres años, le había hecho la pregunta más simple: ¿y si todo viniera del mismo lugar?
Su intestino.
El microbioma humano es una cifra que da vértigo: cien mil billones de microorganismos. Diez veces más gérmenes que células en tu cuerpo. Un ecosistema tan complejo que algunos investigadores lo consideran un órgano en sí mismo, un órgano que la medicina ignoró durante mucho tiempo porque no se podía palpar, radiografiar ni diseccionar en una mesa de anatomía.
«El intestino es el motor de las enfermedades.» Catherine Kousmine
Kousmine lo comprendió hace setenta años. Seignalet lo demostró en La alimentación o la tercera medicina. Marchesseau lo convirtió en el pilar de su naturopatía ortodoxa. Y sin embargo, en 2026, la mayoría de los pacientes que recibo en consulta nunca han oído hablar de su flora intestinal más que en un anuncio de yogures.
El ecosistema invisible que te gobierna
Tu intestino mide aproximadamente dos metros de largo. Su mucosa, si se desplegara completamente, cubriría una superficie de doscientos metros cuadrados. Es equivalente a una cancha de tenis. Esta superficie gigantesca no es un accidente de la evolución: representa la mayor interfaz de contacto entre tu organismo y el mundo exterior. Mucho más grande que tu piel. Mucho más expuesta que tus pulmones.
En esta superficie, más de quinientas especies bacterianas coexisten en un equilibrio tan frágil como sofisticado. Bacterias protectoras (Lactobacilli, Bifidobacterias) que recubren la mucosa, producen ácido láctico, peróxido de hidrógeno, bacteriocinas, y mantienen las especies oportunistas en minoría. Bacterias de fermentación que degradan las fibras alimentarias y producen ácidos grasos de cadena corta, notablemente el butirato, combustible preferido de las células del colon. Levaduras como la Candida albicans, inofensivas mientras permanezcan bajo control, devastadoras cuando toman el poder.
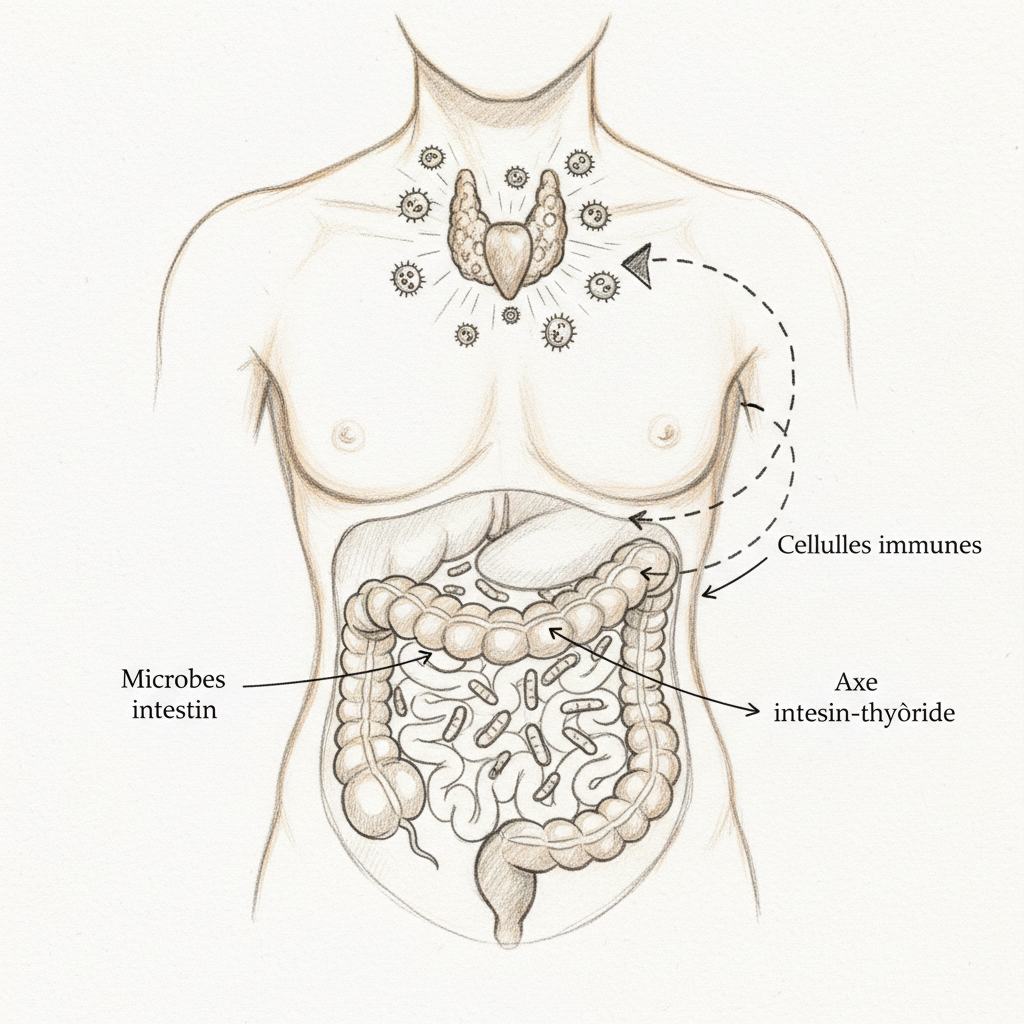
Y en medio de todo esto, el sistema inmunológico. Setenta por ciento de tus defensas inmunológicas residen en tu intestino, dentro del GALT (Gut-Associated Lymphoid Tissue). Es una cifra que repito frecuentemente en consulta porque cambia la perspectiva de la mayoría de las personas. Tu inmunidad no se construye solo en tu médula ósea. Se construye, regula y modula en tu mucosa intestinal. La inmunidad humoral, la de los linfocitos B que fabrican los anticuerpos, y la inmunidad celular, la de los linfocitos T que destruyen las células infectadas o anormales, dependen ambas de la integridad de este ecosistema.
Cuando este equilibrio se rompe, cuando las especies protectoras retroceden y las especies patógenas u oportunistas se imponen, hablamos de disbiosis. Y la disbiosis no es simplemente «tener hinchazón abdominal». Es una puerta abierta hacia prácticamente todas las enfermedades crónicas que veo desfilar en consulta. La autoinmunidad, como explico en mi artículo sobre Hashimoto, a menudo comienza con un intestino que ya no cumple su función de barrera. La fatiga crónica, la inflamación sistémica, los trastornos hormonales: todo comienza allí. Es el suelo. Si el suelo está envenenado, nada saludable puede crecer en él.
Los nueve rostros de la disbiosis
Lo que hace que la disbiosis sea tan difícil de identificar es que no lleva una única máscara. Lleva nueve. Y la mayoría de los pacientes que llegan a mi consulta nunca han hecho la conexión entre sus síntomas y su intestino, porque estos síntomas parecen no tener relación entre sí.
El primer rostro es el más evidente. Los trastornos digestivos. Hinchazón crónica, gases excesivos y malolientes (signo de fermentación o putrefacción intestinal), alternancia estreñimiento-diarrea, pirosis, halitosis. La halitosis, ese mal aliento que nada resuelve, ni el cepillado de dientes ni los enjuagues bucales, a menudo es reflejo de una fermentación intestinal anormal. El estómago fermenta porque la flora ha perdido su capacidad de degradar correctamente los alimentos. Los gases remontan. El aliento se convierte en el espejo del intestino.
El segundo rostro sorprende más. Los trastornos neurológicos. Ansiedad, fatiga, depresión, insomnios, cefaleas. El vínculo es sin embargo directo. Ochenta por ciento de la serotonina se produce en el intestino. La serotonina, ese neurotransmisor que regula tu humor, tu serenidad, tu sueño, tu percepción del dolor. Cuando la flora se perturba, la producción de triptófano y su conversión en serotonina caen. La ansiedad se instala sin razón aparente. El sueño se degrada. Las micosis intestinales, en particular la candidiasis, agravan el cuadro al producir micotoxinas que atraviesan la barrera hematoencefálica. El acetaldehído producido por la Candida interfiere con la síntesis de neurotransmisores. La sobrecarga hepática resultante amplifica el cansancio. Y las cefaleas crónicas, esas migrañas que nada alivia, a menudo encuentran su origen en las micotoxinas circulantes y la inflamación sistémica de origen intestinal.
El tercer rostro se lee en la piel. Las dermatosis crónicas. Acné del adulto, eczema, psoriasis, urticaria, rosácea. La piel es una vía de eliminación, un órgano de desintoxicación. Cuando el intestino ya no cumple su función de barrera, cuando el hígado está saturado por las toxinas que pasan a la circulación, la piel toma el relevo. Elimina por la superficie lo que el intestino y el hígado ya no logran gestionar en profundidad. Marchesseau lo enseñaba en sus folletos: las enfermedades de la piel casi nunca son enfermedades de la piel. Son enfermedades del intestino que se expresan en la piel. Tratar un eczema con cortisona sin mirar la flora intestinal es pintar una pared agrietada.
El cuarto rostro es el de las infecciones recidivantes. Otitis, sinusitis, bronquitis, cistitis repetidas. Es exactamente la historia de Natalia. El círculo vicioso es implacable: la disbiosis debilita la inmunidad de mucosa (caída de IgA secretorias), lo que favorece las infecciones. Las infecciones se tratan con antibióticos. Los antibióticos agravan la disbiosis. La inmunidad de mucosa se desmorona un poco más. Y las infecciones vuelven, más frecuentes, más resistentes. El paciente gira en esta rueda sin que nadie le muestre la salida.
El quinto rostro es el más grave. Los trastornos inmunológicos. Alergias alimentarias y respiratorias, intolerancias múltiples, y sobre todo enfermedades autoinmunes. La tiroiditis de Hashimoto, la enfermedad de Crohn, la colitis ulcerosa, la artritis reumatoide. El mecanismo es el que Seignalet describió en su teoría xenoimmune: la disbiosis altera la permeabilidad intestinal, macromoléculas bacterianas y alimentarias atraviesan la barrera y se encuentran en la circulación sanguínea, el sistema inmunológico las reconoce como extrañas, y por mimetismo molecular, termina atacando los tejidos del organismo que se parecen estructuralmente a estas moléculas intrusas.
El sexto rostro es el del dolor crónico. Fibromialgia, tendinitis repetidas, lumbalgias crónicas. Seignalet clasificaba la fibromialgia dentro de las enfermedades de obturación: las macromoléculas que atraviesan el intestino permeable van a depositarse en los miocitos, tendinocitos, neuronas, creando una intoxicación lenta y progresiva de los tejidos. Los pacientes con fibromialgia que acompaño presentan casi sistemáticamente una disbiosis en el coprocultivo. No es una coincidencia.
El séptimo rostro concierne específicamente a las mujeres. Cistitis recidivantes (la proximidad anatómica entre intestino y aparato urogenital facilita la translocación bacteriana), dismenorrea, endometriosis, síndrome premenstrual agravado. La flora intestinal juega un papel central en el metabolismo de los estrógenos a través del estroboloma, este conjunto de enzimas bacterianas que regulan la reabsorción o eliminación de estrógenos en el intestino. Una disbiosis perturba el estroboloma, favorece la recirculación de estrógenos, y alimenta la dominancia estrogénica que subyace en la endometriosis, fibromas, síndrome premenstrual severo.
El octavo y noveno rostro afectan respectivamente a los niños (cólicos, eczema del lactante, otitis repetidas, trastornos del comportamiento, hiperactividad) y los deportistas (fatiga inexplicable, caída de rendimiento, tendinitis recurrentes, trastornos digestivos al ejercicio). En ambos casos, el denominador común es el mismo: un ecosistema intestinal empobrido que ya no cumple sus funciones de digestión, absorción, protección inmunológica y desintoxicación.
Los tres grandes destructores
Si la disbiosis es tan generalizada, es porque nuestro modo de vida moderno ataca el intestino en todos los frentes a la vez. Tres categorías de agresores se destacan, y actúan frecuentemente en sinergia.
Los medicamentos, primero. Los antibióticos están al frente de la lista. Un único curso de antibióticos de amplio espectro puede reducir la diversidad del microbiota de treinta a cincuenta por ciento. Algunas especies protectoras tardan seis a doce meses en reconformarse. Otras nunca regresan. Y en el vacío dejado por las bacterias comensales destruidas, la Candida albicans prolifera, como explico en detalle en mi artículo sobre el círculo vicioso suprarrenales-candidosis. Pero los antibióticos no son los únicos culpables. Los inhibidores de la bomba de protones (IPP, tipo omeprazol), prescritos como caramelos para el reflujo gástrico, reducen la acidez del estómago y permiten que bacterias patógenas colonicen el intestino delgado (SIBO). Los antiinflamatorios no esteroideos (AINE, tipo ibuprofeno) aumentan directamente la permeabilidad intestinal al alterar las uniones estrechas. Los corticoides deprimen el sistema inmunológico de mucosa. Y la píldora anticonceptiva disminuye el zinc circulante y debilita la función suprarrenal, dos factores que impactan directamente la integridad de la mucosa intestinal.
El estrés crónico, después. Es un destructor que la gente subestima porque es invisible. El estrés no rompe el intestino como un cuchillo. Lo reseca, lentamente, insidiosamente, día tras día. El cortisol crónicamente elevado reduce la producción de saliva (primera enzima digestiva), disminuye la secreción de ácido clorhídrico en el estómago (lo que compromete la digestión de proteínas y la esterilización de alimentos), ralentiza la producción de jugo pancreático y bilis, y frena el peristaltismo. Resultado: los alimentos estancados, fermentan, se pudren. Las bacterias patógenas se alimentan de esta putrefacción. Y el cortisol, en paralelo, aumenta directamente la permeabilidad intestinal al degradar las proteínas de las uniones estrechas. El eje intestino-cerebro funciona en ambas direcciones: el estrés destruye la flora, y la flora destruida amplifica el estrés al reducir la producción de serotonina y aumentar las citocinas proinflamatorias. Es un círculo.
La alimentación moderna, finalmente. Los azúcares rápidos y los cereales refinados alimentan selectivamente a las bacterias de fermentación en detrimento de las bacterias protectoras. El gluten de los trigos modernos, con sus gliadinas tóxicas cuya estructura ha sido profundamente modificada por los cruces genéticos, agrede directamente la mucosa al estimular la producción de zonulina, la proteína que abre las uniones estrechas. Los productos lácteos convencionales aportan caseína A1, una proteína cuya digestión incompleta produce péptidos opioides (casomorfinas) que ralentizan el tránsito y mantienen la inflamación. Y el alcohol, incluso a dosis «moderada», altera los filamentos de actina de los enterocitos, las células que forman la barrera intestinal. Cuando la actina se degrada, el enterocito pierde su estructura, la barrera se afloja, y las macromoléculas pasan a la circulación. Es el leaky gut. El síndrome de intestino permeable, puerta de entrada de la inflamación sistémica y la autoinmunidad.
El protocolo de restauración en cuatro fases
Restaurar un ecosistema intestinal es un trabajo de jardinero. No siembras en un suelo envenenado. Comienzas por retirar los tóxicos, limpias, enmiendas la tierra, y solo entonces plantas. Mi protocolo sigue esta lógica en cuatro fases. El orden es fundamental. Si inviertes los pasos, pierdes tu tiempo y tu dinero.
Fase 1: Eliminar los agresores. No hay sentido en reconstruir si las bombas continúan cayendo. La primera acción es dietética: eliminación de azúcares rápidos, cereales con gluten (trigo, espelta, centeno, cebada), productos lácteos de vaca, alcohol, alimentos ultraprocesados. No es una dieta de privación, es un acto de protección. En paralelo, reevaluar con el médico de cabecera la necesidad de los IPP (muchos reflujos gástricos están relacionados con hipoclorhidria, no exceso de ácido, y los IPP empeoran el problema), reducir los AINE al mínimo estricto, y tomar antibióticos solo cuando sean realmente indispensables. Esta fase dura todo el protocolo y, idealmente, se convierte en un modo de vida.
Fase 2: Sanear el terreno. Cuando la disbiosis está instalada desde hace mucho tiempo, cuando se sospecha una candidosis fúngica (antojos de azúcar, lengua blanca, micosis recidivantes, confusión mental), hay que limpiar antes de reconstruir. Los antimicrobianos naturales son notablemente eficaces cuando se usan correctamente, es decir, en rotación para evitar resistencias. Extracto de semillas de pomelo (ESP) a razón de quince gotas tres veces al día durante dos semanas, luego berberina a quinientos miligramos dos veces al día durante dos semanas, luego aceite esencial de orégano (carvacrol y timol, dos moléculas antifúngicas y antibacterianas potentes) en cápsulas entéricas durante máximo diez días. La lactoferrina, proteína del calostro, quelata el hierro que las bacterias patógenas necesitan para proliferar. El ácido caprílico (del aceite de coco) y el ácido undecilínico atacan específicamente las membranas fúngicas de la Candida. El pau d’arco (lapacho), el árbol del té y la nogal negra completan el arsenal cuando la disbiosis es severa. Esta fase dura cuatro a ocho semanas, y hay que advertir al paciente de la posible reacción de Herxheimer: cuando los microorganismos mueren en masa, liberan sus toxinas, lo que puede provocar fatiga, dolores de cabeza y agravamiento transitorio de síntomas durante algunos días.
Fase 3: Reparar la mucosa. Esta es la fase que la mayoría de las personas salta, y es por eso que sus probióticos no funcionan. Si la pared intestinal es porosa, las buenas bacterias no tienen una superficie sana donde implantarse. La L-glutamina es el nutriente estrella de esta fase: cuatro a ocho gramos al día, en ayunas, en un vaso de agua. La glutamina es el combustible preferido de los enterocitos, las células de la mucosa intestinal. Acelera la renovación celular y restaura las uniones estrechas. El zinc, a razón de quince a treinta miligramos al día, es indispensable para la regeneración muqueosa y la producción de IgA secretorias que recubren y protegen la barrera. El retinol (vitamina A activa, no betacaroteno) respalda la diferenciación de las células epiteliales. El ácido fólico participa en la renovación rápida de células intestinales. El butirato, ese ácido graso de cadena corta normalmente producido por las buenas bacterias a partir de fibras, puede aportarse en complemento (seiscientos miligramos al día) para alimentar directamente los colonocitos cuando la flora aún no está en estado de producirlo ella misma. La N-acetilglucosamina, precursora de los glicosaminoglicanos que componen el moco protector, refuerza la capa de moco que recubre el intestino. Los fosfolípidos (lecitina de girasol) restauran las membranas celulares de los enterocitos. Y los ómega-3 EPA/DHA, a mínimo dos gramos al día, calman la inflamación muqueosa a través de la vía de las resolvinas y protectinas.
Los polifenoles merecen una mención especial en esta fase. El resveratrol, del uva, y la crocetina, del azafrán, protegen la mucosa contra las endotoxinas bacterianas (LPS) que mantienen la inflamación sistémica. Ugurel y sus colaboradores demostraron en 2016 que el resveratrol reducía significativamente la respuesta inflamatoria inducida por LPS. Si y sus colaboradores, el mismo año, demostraron el efecto sinérgico del DHA y la quercetina en la protección de la barrera intestinal. Li y col. confirmaron en 2017 que el ginkgólido B atenuaba los daños inducidos por LPS en las células epiteliales intestinales. El selenio (cien microgramos al día) y la quercetina (quinientos miligramos al día) completan el escudo antioxidante. Las infusiones hepatorrenales (menta piperita, cardo mariano, alcachofa, boldo, melisa) respaldan la desintoxicación hepática que trabaja en tándem con el intestino para eliminar las toxinas devueltas a la circulación. Esta fase dura tres a seis meses.
Fase 4: Recolonizar. Solo ahora, sobre un terreno limpio y una mucosa reparada, los probióticos tienen sentido. No antes. Sembrar semillas en un suelo tóxico es una pérdida de tiempo. Las cepas que han demostrado la mayor eficacia clínica son los Lactobacillus (rhamnosus, acidophilus, plantarum) y las Bifidobacterium (longum, breve, lactis), a mínimo diez mil millones de UFC al día, repartidos en dos tomas lejos de las comidas, durante mínimo cuatro a ocho semanas. El Saccharomyces boulardii, levadura no patógena, es particularmente útil en caso de candidosis asociada porque ocupa el territorio e impide que la Candida recolonice. Los prebióticos (FOS, GOS, inulina) alimentan selectivamente las buenas bacterias, pero deben introducirse progresivamente porque pueden agravar la hinchazón si la flora aún no está estabilizada. Y sobre todo, sobre todo: la diversidad alimentaria. Las fibras variadas, las verduras lactofermentadas (chucrut crudo, kimchi, miso, kéfir de frutas), los alimentos ricos en polifenoles, es lo que mantiene la biodiversidad microbiana a largo plazo. Los probióticos en cápsula son una muleta. La alimentación es el verdadero jardinero.
Lo que los números no dicen
Hay algo que quiero decirte y que no entra en ningún cuadro, ningún estudio, ningún metaanálisis. Es la experiencia clínica bruta. En cinco años de consultas, he visto pacientes a quienes la medicina había etiquetado como «depresivos» recuperar su alegría de vivir en tres meses de protocolo intestinal. He visto mujeres que encadenaban cistitis desde años nunca volver a tener una después de seis meses de restauración de la flora. He visto eczemas «incurables» desaparecer como si hubieran apagado un interruptor.
«El intestino delgado es una pieza maestra cuyo buen o mal funcionamiento repercute en muchos órganos y tejidos.» Jean Seignalet
Seignalet tenía razón. El intestino es la pieza maestra. No un órgano entre otros. La pieza central alrededor de la que todo lo demás se organiza. Y cuando esta pieza disfunciona, es todo el edificio el que tiembla. Los síntomas varían de una persona a otra (nueve familias, recuérdalo), pero la raíz siempre es la misma: un ecosistema roto, una barrera permeable, un sistema inmunológico desorientado.
Natalia, la que vino por sus cistitis. Trabajamos juntas durante seis meses. La evitación del gluten y los productos lácteos de vaca, el protocolo antimicrobiano en rotación, la glutamina y el zinc para reparar la mucosa, los probióticos dirigidos después. Sus cistitis se espaciaron en el segundo mes, luego desaparecieron en el cuarto. Su eczema en las manos comenzó a retroceder en el tercer mes. Su ansiedad se disolvió. Su fatiga se levantó. No es magia. Es fisiología. Cuando repares el suelo, las plantas rebrotan solas.
Advertencia indispensable
Quiero ser claro en un punto. La disbiosis severa, aquella que se acompaña de enfermedades autoinmunes, infecciones graves, desnutrición o pérdida de peso inexplicada, requiere seguimiento médico. La naturopatía no sustituye la medicina. La complementa. Nunca dejes un tratamiento antibiótico en curso sin consejo médico, incluso si has leído este artículo y estás convencido de que tus antibióticos empeoran tu disbiosis. Quizá sea cierto, pero la infección aguda que tratan puede ser peligrosa.
Las enfermedades autoinmunes, la enfermedad de Crohn, la colitis ulcerosa siempre requieren coordinación entre el médico y el naturópata. Mi rol es actuar sobre el terreno, reforzar lo que la medicina no observa. El rol del médico es vigilar, diagnosticar, tratar la urgencia. Los dos enfoques no se oponen. Se complementan.
¿Y ahora?
Si te reconoces en varios de los nueve rostros descritos en este artículo, hay buenas posibilidades de que tu intestino necesite atención. No un yogur «especial para la flora». No un sobre de probióticos comprado en farmacia por impulso. Un verdadero protocolo, estructurado, individualizado, que respete el orden de las fases y que se tome el tiempo necesario. Tres a seis meses. Es el precio de la reconstrucción de un ecosistema.
La naturopatía no propone una solución milagrosa. Propone una lectura del terreno y un acompañamiento paciente, metódico, enraizado en la fisiología. Si quieres profundizar en los vínculos entre intestino y tiroides, comienza con mi artículo sobre la tiroides y la micronutrición. Si es la fatiga crónica la que te preocupa, explora la pista de la fibromialgia o del círculo vicioso suprarrenales-candidosis. Todo está conectado. Todo comienza en el mismo lugar.
Si quieres un acompañamiento personalizado, puedes solicitar una cita en consulta.
Para profundizar
- Disbiosis intestinal: los 5 perfiles que sabotean tu tiroides
- Digestión y microbiota: lo que el análisis metagenómico revela sobre tu vientre
- Estreñimiento crónico: las 7 causas que tu médico no busca
- Microbiota intestinal: el órgano oculto que gobierna tu salud
Fuentes
- Kousmine, Catherine. Soyez bien dans votre assiette jusqu’à 80 ans et plus. Tchou, 1980.
- Seignalet, Jean. L’alimentation ou la troisième médecine. 5ª ed. François-Xavier de Guibert, 2004.
- Marchesseau, Pierre-Valentin. Fascículos de naturopatía (1950-1980).
- Ugurel, E. et al. “Resveratrol reduces LPS-induced inflammatory response in human monocytes.” Journal of Medicinal Food, 2016.
- Si, H. et al. “DHA and quercetin synergistically protect intestinal barrier function.” Journal of Nutritional Biochemistry, 2016.
- Li, W. et al. “Ginkgolide B attenuates LPS-induced intestinal epithelial cell injury.” International Immunopharmacology, 2017.
Puedes solicitar una cita en consulta para un balance intestinal completo. Recibo en París y en videoconsulta en toda Francia.



Laisser un commentaire
Sois le premier à commenter cet article.