Sophie tem trinta e nove anos. Ela veio em consulta porque seu gastroenterologista não encontrava “nada”. Colonoscopia normal. Gastroscopia normal. Exame de sangue impecável. Ainda assim, Sophie sofre. Inchaço abdominal diário após cada refeição, um cansaço que não passa há dois anos, infecções urinárias quatro vezes por ano, uma ansiedade difusa que apareceu sem razão identificável, e dores articulares que o reumatologista atribui ao estresse. Seis especialistas, zero diagnóstico. Ninguém nunca lhe falou sobre o órgão que ela carrega dentro de si e que a medicina levou dois mil anos para reconhecer.
Seu microbiota.
Não sua “flora intestinal”, essa palavra um pouco ultrapassada que evoca publicidades de iogurtes. Seu microbiota, no sentido que a ciência o compreende desde a revolução metagenômica: um verdadeiro órgão, o último a ter sido descoberto no corpo humano, composto de cem trilhões de micro-organismos que pesam entre 1,5 e 2 quilogramas. Dez vezes mais germes do que células em seu próprio corpo. Um ecossistema tão denso, tão complexo, tão individualizado que constitui um código de barras biológico único, tão pessoal quanto suas impressões digitais.
“Que teu alimento seja tua única medicina.” Hipócrates
Hipócrates havia pressentido isso há vinte e cinco séculos ao colocar o intestino no centro da saúde. Marchesseau o havia feito o pilar de sua naturopatia ortodoxa. Mas foi preciso esperar pelo sequenciamento do metagenoma humano, nos anos 2010, para que a ciência finalmente alcançasse a intuição dos antigos. Sabemos agora que este órgão oculto não se limita a digerir. Ele fabrica vitaminas, treina o sistema imunológico, produz neurotransmissores, modula o peso, influencia o humor, e até mesmo determina a forma como teus medicamentos agem em teu corpo. Se leste meu artigo sobre disbiose, conheces as consequências de um microbiota desequilibrado. Este artigo é seu espelho. Ele conta o que é um microbiota com boa saúde, como funciona, por que muda ao longo de tua vida, e o que a genética (notadamente o polimorfismo FUT2) revela sobre tua vulnerabilidade individual.
Um órgão que ninguém te apresentou
O microbiota intestinal não é um amontoado de bactérias acidentalmente presentes em teu tubo digestivo. É um órgão funcional, integrado em tua fisiologia, co-evoluído com a espécie humana há centenas de milhares de anos. Contém entre quinhentas e mil espécies bacterianas diferentes, às quais se somam archéias, vírus (bacteriófagos), leveduras e fungos microscópicos. A metagenômica, essa técnica que permite sequenciar o DNA de todos os micro-organismos presentes em uma amostra de fezes sem precisar cultivá-los, revolucionou nossa compreensão deste ecossistema. Antes dela, conhecíamos apenas as poucas espécies cultiváveis em laboratório, ou seja, pouco mais de 30% do microbiota real. Desde então, descobrimos um continente invisível.
O que torna este órgão fascinante é que é único em cada indivíduo. Até gêmeos monozigóticos, que compartilham 100% de seu DNA humano, não têm o mesmo microbiota. A composição de tua flora depende de teu nascimento (parto normal ou cesariana), de teu aleitamento (materno ou artificial), de tua alimentação, de teu ambiente, de tuas infecções, de teus tratamentos medicamentosos, de teu stress, de tua genética. É um órgão vivo, plástico, em perpétua evolução, que carrega a marca de toda tua história biológica.
O projeto MetaHIT (Metagenômica do Trato Intestinal Humano), lançado em 2008 e financiado pela Comissão Europeia, identificou 3,3 milhões de genes microbianos no microbiota intestinal humano. Isso é 150 vezes mais que o genoma humano, que conta apenas 22 mil genes codificadores. Em outras palavras, tu carregas em ti muito mais genes microbianos do que genes humanos. E estes genes microbianos codificam funções metabólicas que tuas próprias células não sabem realizar: a degradação de certas fibras vegetais, a síntese de vitaminas K e B12, a produção de ácidos graxos de cadeia curta, a desintoxicação de certos xenobióticos.
Como teu microbiota evolui ao longo de tua vida
O microbiota não é um órgão fixo. Ele nasce, se constrói, amadurece, se estabiliza e declina contigo. E cada etapa deste percurso influencia tua saúde de forma determinante.
Tudo começa no nascimento. Um bebê nascido por parto normal é colonizado primeiro pelos Lactobacillus e Bifidobactérias da vagina e do períneo materno. Um bebê nascido por cesariana é colonizado pelas bactérias da pele da mãe e do ambiente hospitalar (Staphylococcus, Clostridium). A diferença não é anedótica. Os estudos de Dominguez-Bello (2010) mostraram que crianças nascidas por cesariana apresentam um microbiota significativamente menos diversificado durante os dois primeiros anos de vida, com maior risco de alergias, asma, dermatite atópica e obesidade infantil. O aleitamento materno continua o trabalho de colonização: o leite materno contém mais de 200 oligossacarídeos (os HMO, Oligossacarídeos do Leite Humano) que o lactente não consegue digerir, mas que suas Bifidobactérias usam como combustível exclusivo. Estes oligossacarídeos não alimentam o bebê. Eles alimentam sua flora. É um sistema de uma inteligência biológica notável.
A infância é o período de construção e diversificação. Cada alimento introduzido, cada contato com o ambiente (terra, animais, outras crianças), cada infecção superada enriquece o repertório microbiano. A hipótese higienista de Strachan (1989) sugere que o excesso de higiene, os antibióticos pediátricos frequentes e a falta de contato com a natureza empobrecem o microbiota da criança e aumentam o risco de alergias e doenças autoimunes na idade adulta. As crianças que crescem na fazenda, em contato com animais e terra, têm um microbiota mais rico e mais diversificado do que crianças urbanas, e desenvolvem significativamente menos alergias (estudo PARSIFAL, 2006).
Por volta dos três anos, o microbiota atinge sua composição adulta e se estabiliza. Permanece relativamente constante por várias décadas, desde que não sofra agressão maior (antibioticoterapia pesada, stress crônico, doença grave, alimentação desnaturada). Mas a partir de sessenta e cinco anos, a diversidade microbiana diminui progressivamente. As Bifidobactérias protetoras diminuem. As espécies pró-inflamatórias (Clostridium, Enterobacteriaceae) aumentam. Esta disbiose relacionada à idade contribui para a inflamação crônica de baixo grau que chamamos de inflammaging, este envelhecimento inflamatório que subjaz a maioria das doenças degenerativas do idoso. Os centenários japoneses de Okinawa, os mais estudados no mundo, mantêm um microbiota notavelmente diversificado, rico em Bifidobactérias e em produtores de butirato, até idade avançada. Sua alimentação tradicional (rica em fibras, em algas, em legumes fermentados, pobre em açúcares refinados e em carne vermelha) provavelmente não é estranha a esta longevidade excepcional.
As quatro funções fundamentais
O microbiota não é um simples passageiro. É um órgão ativo que cumpre quatro funções fundamentais sem as quais tua saúde desaba.
A primeira é a função de barreira. As bactérias comensais revestem a mucosa intestinal e formam um biofilme protetor que impede os patógenos de se implantar. Este é o princípio da exclusão competitiva: as boas bactérias ocupam o território, consomem os nutrientes disponíveis, produzem substâncias antimicrobianas (ácido lático, bacteriocinas, peróxido de hidrogênio) e mantêm as espécies oportunistas em minoria. Quando este biofilme protetor se empobrece, os patógenos colonizam a mucosa, a inflamação se instala, e as junções estreitas entre os enterócitos se afrouxam. Esta é a permeabilidade intestinal, o leaky gut, a porta de entrada do entupimento que Seignalet descrevia nas doenças autoimunes.
A segunda é a função metabólica. As bactérias do cólon fermentam as fibras alimentares que tuas próprias enzimas não conseguem digerir e produzem ácidos graxos de cadeia curta (AGCC): acetato, propionato e especialmente butirato. O butirato é o combustível preferido dos colonócitos, as células da mucosa do cólon. Ele alimenta a parede intestinal, mantém a integridade da barreira, reduz a inflamação local, modula a expressão dos genes (efeito epigenético) e estimula a apoptose de células cancerosas. Pacientes com câncer colorretal apresentam sistematicamente níveis de butirato diminuídos e empobreci mento de Faecalibacterium prausnitzii, a principal espécie produtora de butirato. O microbiota também sintetiza as vitaminas K (indispensável para a coagulação e fixação de cálcio no osso), B12 (cofator da metilação e síntese de globinas), B9 (ácido fólico, renovação celular), B2, B5 e B8. Participa do metabolismo dos ácidos biliares, da degradação do oxalato (prevenção de cálculos renais) e da transformação de polifenóis alimentares em metabólitos bioativos.
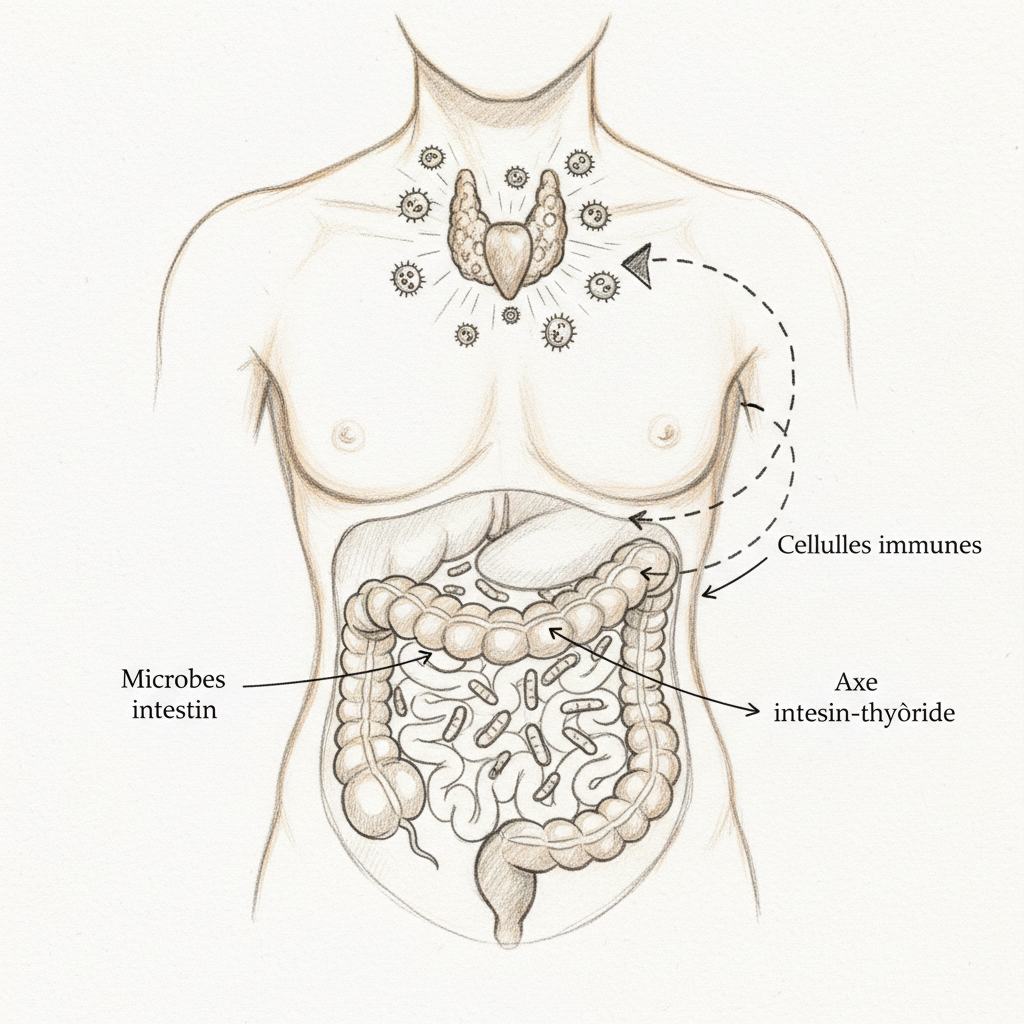
A terceira é a função imunológica. É um número que repito em consulta porque muda a perspectiva: 70% de teu sistema imunológico reside em teu intestino, dentro do GALT (Tecido Linfóide Associado ao Intestino). Este tecido linfóide associado ao intestino contém placas de Peyer, linfócitos intra-epiteliais, células dendríticas e IgA secretória. O microbiota treina este sistema imunológico desde o nascimento. As bactérias comensais literalmente ensinam à tua imunidade a distinguir o próprio do não-próprio, o perigoso do inofensivo. Isto é o que se chama tolerância imune. Quando o microbiota é empobrecido, esta educação imunológica é incompleta. O sistema imunológico se torna tanto reativo demais (alergias, autoimunidade, como na tiroidite de Hashimoto), quanto permissivo demais (infecções recorrentes, imunodeficiência funcional).
A quarta função, a mais recente a ter sido identificada, é a modulação farmacológica. O microbiota influencia a forma como os medicamentos agem em teu corpo. Certas bactérias ativam pré-medicamentos (como a sulfassalazina usada na doença de Crohn, que deve ser clivada por enzimas bacterianas para liberar seu princípio ativo). Outras inativam moléculas terapêuticas. Outras ainda as transformam em metabólitos tóxicos. Zimmermann et al. (2019) publicaram em Nature um estudo mostrando que 176 medicamentos de 271 testados eram significativamente metabolizados por pelo menos uma cepa bacteriana intestinal. Isto significa que dois pacientes tomando o mesmo medicamento na mesma dose podem ter respostas radicalmente diferentes, não por causa de sua genética humana, mas por causa de seu microbiota. A farmacomicrbiômica é um campo em plena explosão que poderia transformar a medicina personalizada nas próximas décadas.
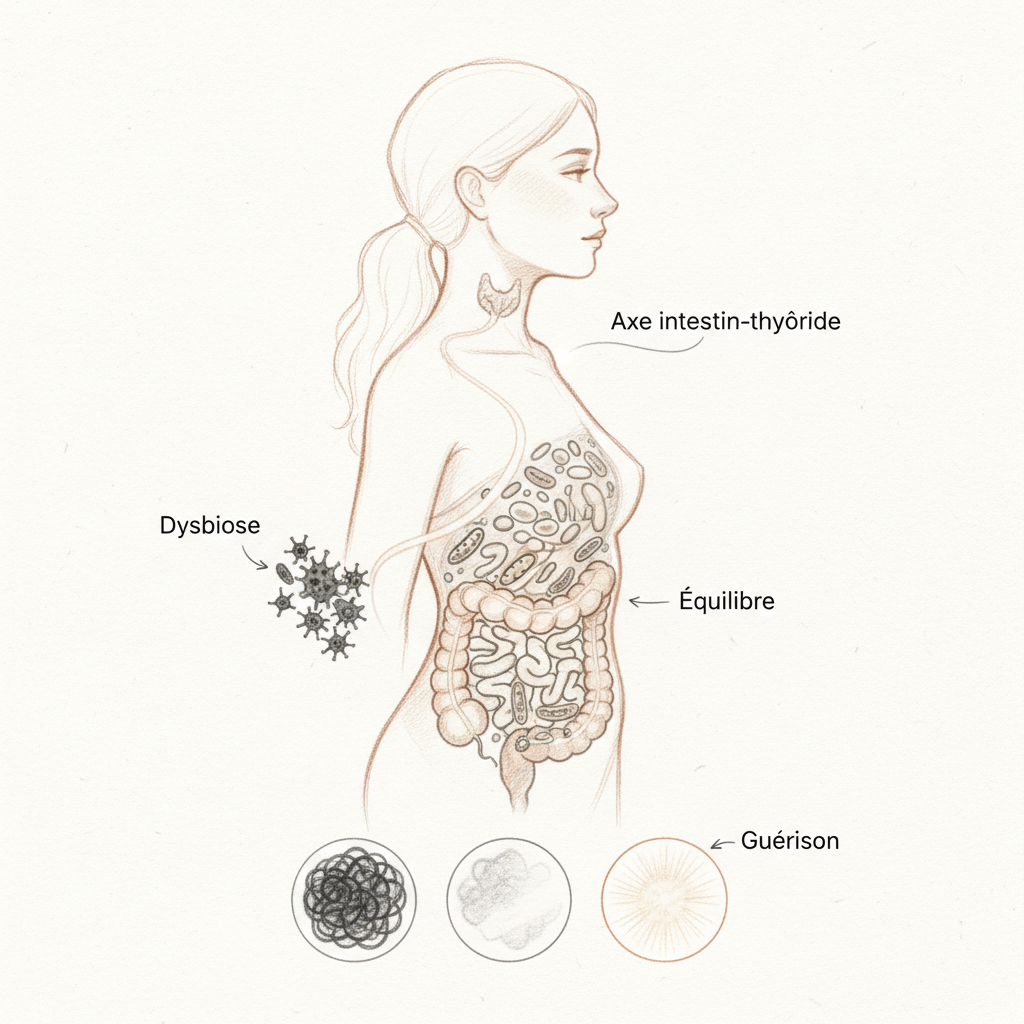
A eubiótica: o microbiota com boa saúde
Fala-se muito de disbiose, este desequilíbrio da flora que detalho em meu artigo dedicado. Mas raramente se fala de seu oposto: a eubiótica. A eubiótica é o estado de equilíbrio do microbiota. É o objetivo de todo acompanhamento naturopático da esfera digestiva. Não é um estado fixo, é um equilíbrio dinâmico, um ecossistema vivo que se adapta permanentemente, mas que permanece funcional, diversificado, protetor.
Concretamente, um microbiota em eubiótica se caracteriza por uma alta biodiversidade (quanto mais espécies diferentes, mais resiliente é o ecossistema), uma dominância de espécies protetoras (Bifidobacterium, Lactobacillus, Faecalibacterium prausnitzii, Akkermansia muciniphila), uma produção ótima de butirato, uma barreira intestinal íntegra e um sistema imunológico adequadamente educado.
Como construir a eubiótica no dia a dia? A alimentação é a alavanca principal. O consenso científico atual recomenda consumir aproximadamente 100 gramas de prebióticos por dia na forma de fibras alimentares variadas e polifenóis. Este número pode parecer elevado, mas é alcançável com uma alimentação rica em legumes (alho-poró, aspargos, alcachofras, topinambur, cebolas, alho), em frutas inteiras, em leguminosas (lentilhas, grão-de-bico, feijões), em cereais integrais sem glúten (arroz integral, trigo sarraceno, quinoa) e em alimentos fermentados (chucrute cru, kefir, missô, kimchi). Os polifenóis do chá verde, do cacau cru, das frutas silvestres, da cúrcuma e das ervas aromáticas alimentam seletivamente as espécies protetoras. A alimentação anti-inflamatória que recomendo em consulta é naturalmente rica nestes prebióticos.
Mas alimentar as boas bactérias não é suficiente. É preciso também parar de destruir o ecossistema. Comer orgânico o máximo possível, porque os pesticidas (glifosato em primeiro lugar) são biocidas que não fazem distinção entre as ervas daninhas do campo e as boas bactérias de teu cólon. Perturbed et al. (2014) mostraram que o glifosato, mesmo em doses consideradas “seguras” pelas agências regulatórias, alterava significativamente a composição do microbiota no animal, favorecendo espécies patogênicas (Clostridium) em detrimento das protetoras (Lactobacillus). Evitar antibióticos desnecessários, estas prescrições sistemáticas para anginas virais ou bronquites banais que devastam a flora sem benefício clínico. Mastigar lentamente, trinta vezes por boca de alimento se possível, porque a digestão começa na boca e alimentos mal mastigados chegam ao intestino em forma que as bactérias não sabem gerenciar corretamente. Não comer em excesso, porque a sobrecarga digestiva favorece a fermentação patológica e as putrefações. Evitar os inibidores da bomba de prótons (IBP) a longo prazo, estes anti-ácidos prescritos como balinhas que, ao suprimir a acidez gástrica, permitem às bactérias patogênicas colonizar o intestino delgado (isto é uma das causas do SIBO, que abordo mais adiante). Limitar o açúcar refinado, que alimenta seletivamente as leveduras e as bactérias de fermentação. Limitar a carne vermelha, cujos resíduos de putrefação produzem metabólitos tóxicos (aminas, indóis, fenóis). E consumir peixe gordo (sardinhas, cavalas, anchovas) duas a três vezes por semana pelos ômega-3 EPA/DHA que modulam a inflamação intestinal pela via das resolvinas.
O SIBO: quando as bactérias sobem para onde não deveriam estar
O SIBO (Supercrescimento Bacteriano do Intestino Delgado), ou proliferação bacteriana do intestino delgado, é um distúrbio cada vez mais frequente que muitos gastroenterologistas ainda diagnosticam mal. Em um intestino saudável, o intestino delgado contém relativamente poucas bactérias, cerca de dez mil por mililitro de conteúdo. A essência da flora se concentra no cólon, onde deve estar. O SIBO ocorre quando bactérias colônicas sobem no intestino delgado e proliferam aonde não deveriam estar.
As consequências são características: inchaço significativo dentro de uma hora após a refeição (porque as bactérias fermentam os alimentos já no intestino delgado, bem antes de chegarem ao cólon), gases excessivos, dores abdominais, diarreia ou alternância constipação-diarreia, e especialmente má absorção. As bactérias em excesso no intestino delgado consomem os nutrientes antes que a mucosa possa absorvê-los. O ferro, o zinco, a vitamina B12, os ácidos graxos são desviados. O paciente come adequadamente, mas suas células não recebem os nutrientes. É uma forma de carência paradoxal, uma desnutrição num fundo de dieta aparentemente equilibrada.
As causas do SIBO são múltiplas: hipocloruidria gástrica (frequentemente iatrogênica, relacionada aos IBP), desaceleração do peristaltismo (hipotireoidismo, neuropatia diabética, stress crônico), insuficiência da válvula ileocecal (que normalmente separa o intestino delgado do cólon), cirurgia abdominal, aderências pós-operatórias. O diagnóstico é feito por um teste respiratório com lactulose ou glicose que mede a produção de hidrogênio e metano pelas bactérias. O tratamento naturopático repousa em antimicrobianos naturais direcionados (berberina, orégano, EPP), restauração da acidez gástrica, suporte da motricidade intestinal e reparação da mucosa, como detalho no protocolo 4R.
O polimorfismo FUT2: tua genética intestinal
Este é um dos conceitos mais revolucionários da pesquisa sobre o microbiota, e ainda assim quase ninguém ouve falar dele fora dos círculos de genética molecular. O gene FUT2 codifica uma enzima chamada Fucosil Transferase 2. Esta enzima adiciona um açúcar específico, a alfa-1,2-fucose, nas glicanas das mucinas intestinais. As mucinas são estas glicoproteínas que compõem o muco protetor que reveste a mucosa intestinal. E as glicanas são as cadeias de açúcares que decoram estas mucinas, formando uma espécie de floresta molecular na superfície do intestino.
Esta floresta de açúcares não é decorativa. É funcional. A alfa-1,2-fucose serve como local de aderência para as bactérias comensais protetoras, notadamente as Bifidobactérias. É um sistema de ancoragem: as boas bactérias se fixam nas fucoses das mucinas e formam o biofilme protetor da mucosa. Ao mesmo tempo, estas fucoses servem como isca para as bactérias patogênicas: certos patógenos (norovírus, Helicobacter pylori) se agarram nas fucoses das mucinas em vez de invadir as células epiteliais, e são então evacuados com o muco. É uma defesa passiva, elegante, silenciosa.
O problema é que aproximadamente 20% dos caucasianos carregam uma mutação não funcional do gene FUT2. É uma mutação sem sentido que cria um codon de parada prematuro, tornando a enzima completamente inativa. Os indivíduos homozigotos para esta mutação (genótipo se/se) são chamados não-secretores. Sua mucosa intestinal não produz alfa-1,2-fucose nas mucinas. Concretamente, sua floresta molecular está amputada de uma espécie de árvore essencial.
As consequências são profundas e em cascata. O perfil glicânico mucoso é modificado. As Bifidobactérias têm menos locais de ancoragem, portanto o biofilme protetor é mais frágil. A defesa de aderência passiva contra os patógenos é reduzida. O microbiota fica desequilibrado desde o nascimento, com sub-representação de espécies protetoras. A estimulação imunológica precoce, aquela que educa o GALT nos primeiros anos de vida, é incompleta.
Os estudos epidemiológicos mostram que não-secretores FUT2 têm risco significativamente aumentado de diabetes tipo 1, de doenças inflamatórias crônicas do intestino (doença de Crohn e colite ulcerativa), de doença celíaca, de colangite esclerosante primária, de enterocolite necrotizante em prematuros, de candidíase recorrente e de cistites repetidas. Não é uma fatalidade, é uma predisposição. E é justamente porque é genética que é preciso saber: um não-secretor FUT2 deve ser ainda mais rigoroso em sua higiene intestinal, sua suplementação com probióticos específicos (as cepas de Bifidobacterium longum subsp. infantis, capazes de utilizar os HMO e as fucoses), e a manutenção de seu microbiota no dia a dia.
O teste FUT2 é feito por qPCR (reação em cadeia da polimerase quantitativa) a partir de um simples esfregaço bucal ou uma amostra de sangue. É feito uma única vez na vida, como um grupo sanguíneo. E muda a estratégia de acompanhamento naturopático de forma radical. Quando Sophie, minha paciente do início deste artigo, se revelou não-secretora FUT2, suas cistites recorrentes, sua disbiose resistente e suas dores articulares ganharam um sentido completamente diferente. Não era um terreno frágil por acaso. Era um terreno geneticamente predisposto à fragilidade mucosa, que necessitava de uma abordagem ainda mais direcionada e mais sustentada.
O eixo alimentação-microbiota-intestino-cérebro
Se tivesse que escolher apenas uma descoberta científica dos últimos vinte anos para explicar aos meus pacientes por que o intestino não é “apenas um tubo digestivo”, seria esta. O eixo Alimentação-Microbiota-Intestino-Cérebro, ou eixo gut-brain, é um sistema de comunicação bidirecional que conecta teu prato ao teu cérebro passando pelas tuas bactérias intestinais.
O nervo vago, este décimo nervo craniano que desce do tronco encefálico até o abdômen, é a autoestrada principal desta comunicação. Oitenta por cento de suas fibras são aferentes, isto é, elas sobem do intestino para o cérebro, não o contrário. Teu intestino fala ao cérebro muito mais do que o cérebro fala ao intestino. E o que ele lhe diz depende diretamente da composição de teu microbiota.
As bactérias intestinais produzem neurotransmissores. É um fato estabelecido, não uma hipótese. Certas cepas de Lactobacillus e Bifidobacterium produzem GABA, o principal neurotransmissor inibitório do sistema nervoso central, aquele que acalma a ansiedade. Enterococcus e Streptococcus produzem serotonina. E. coli e Bacillus produzem dopamina e noradrenalina. Lactobacillus reuteri modula a produção de ocitocina, o hormônio do vínculo social. Como explico em meu artigo sobre serotonina, 80% da serotonina do teu corpo é fabricada no teu intestino, pelas células enterocromo-afins da mucosa, sob influência direta do microbiota. Um microbiota empobrecido é menos triptofano convertido em serotonina, menos serotonina convertida em melatonina à noite, e portanto um sono perturbado, humor alterado, limite de dor reduzido.
O butirato, este ácido graxo de cadeia curta produzido pelas bactérias a partir das fibras, não apenas alimenta os colonócitos. Ele atravessa a barreira hematoencefálica e exerce efeitos anti-inflamatórios e neuroprotetores diretos no cérebro. Os estudos em modelo animal mostram que o butirato melhora a memória, reduz a ansiedade, favorece a neurogênese hipocampal (o nascimento de novos neurônios no hipocampo, a estrutura cerebral da memória) e protege contra a neurodegeneração. Stilling et al. (2016) publicaram em Frontiers in Behavioral Neuroscience uma revisão abrangente destes mecanismos, descrevendo o butirato como “molécula neuroativa chave do eixo microbiota-intestino-cérebro”.
O que conecta o intestino ao cérebro também conecta o intestino às dores crônicas. A fibromialgia, esta síndrome de entupimento celular que acompanho regularmente em consulta, se inscreve exatamente nesta lógica: um microbiota empobrecido que não produz mais butirato suficiente, uma barreira intestinal porosa que deixa passar as endotoxinas (LPS), uma neuroinflação crônica que reduz o limite de dor, um déficit em serotonina que amplifica a percepção dolorosa e perturba o sono reparador. Tudo está conectado.
Microbiota e doenças crônicas: o fio condutor
A pesquisa dos últimos vinte anos estabeleceu correlações robustas entre a composição do microbiota e um número crescente de doenças crônicas. Não são simples associações estatísticas. Em muitos casos, estudos de transplante fecal em animais demonstraram um vínculo causal: transplantar o microbiota de um indivíduo doente a um indivíduo saudável transfere a doença.
A obesidade é o exemplo mais marcante. Os trabalhos pioneiros de Jeffrey Gordon na Universidade Washington em Saint Louis (2006) mostraram que ratos obesos tinham um microbiota enriquecido em Firmicutes e empobrecido em Bacteroidetes em comparação com ratos magros. Ao transplantar o microbiota de um rato obeso a um rato axênico (sem germes), este último ganhava significativamente mais peso do que o rato que recebia o microbiota de um rato magro, em alimentação idêntica. O microbiota dos obesos extrai mais calorias dos alimentos, estimula o armazenamento de gorduras e mantém uma inflamação de baixo grau que perturba a sinalização de insulina e leptina (o hormônio da saciedade).
O diabetes tipo 2 compartilha os mesmos mecanismos microbianos. A disbiose favorece a endotoxemia metabólica (passagem de LPS bacterianos no sangue), que mantém a inflamação sistêmica e a resistência insulínica. As doenças cardiovasculares estão ligadas ao microbiota via TMAO (óxido de trimetilamina N), um metabólito produzido por certas bactérias a partir de colina e carnitina presentes na carne vermelha. O TMAO favorece a aterosclerose estimulando o acúmulo de colesterol nos macrófagos da parede arterial.
As doenças autoimunes (Crohn, colite ulcerativa, doença celíaca, Hashimoto, artrite reumatoide) compartilham um denominador comum: perda de biodiversidade microbiana, empobreci mento dos produtores de butirato, e aumento da permeabilidade intestinal que desencadeia a resposta autoimune por mimetismo molecular. Como explico em meu artigo sobre [Hashimoto](/articles/hashim



Laisser un commentaire
Sois le premier à commenter cet article.