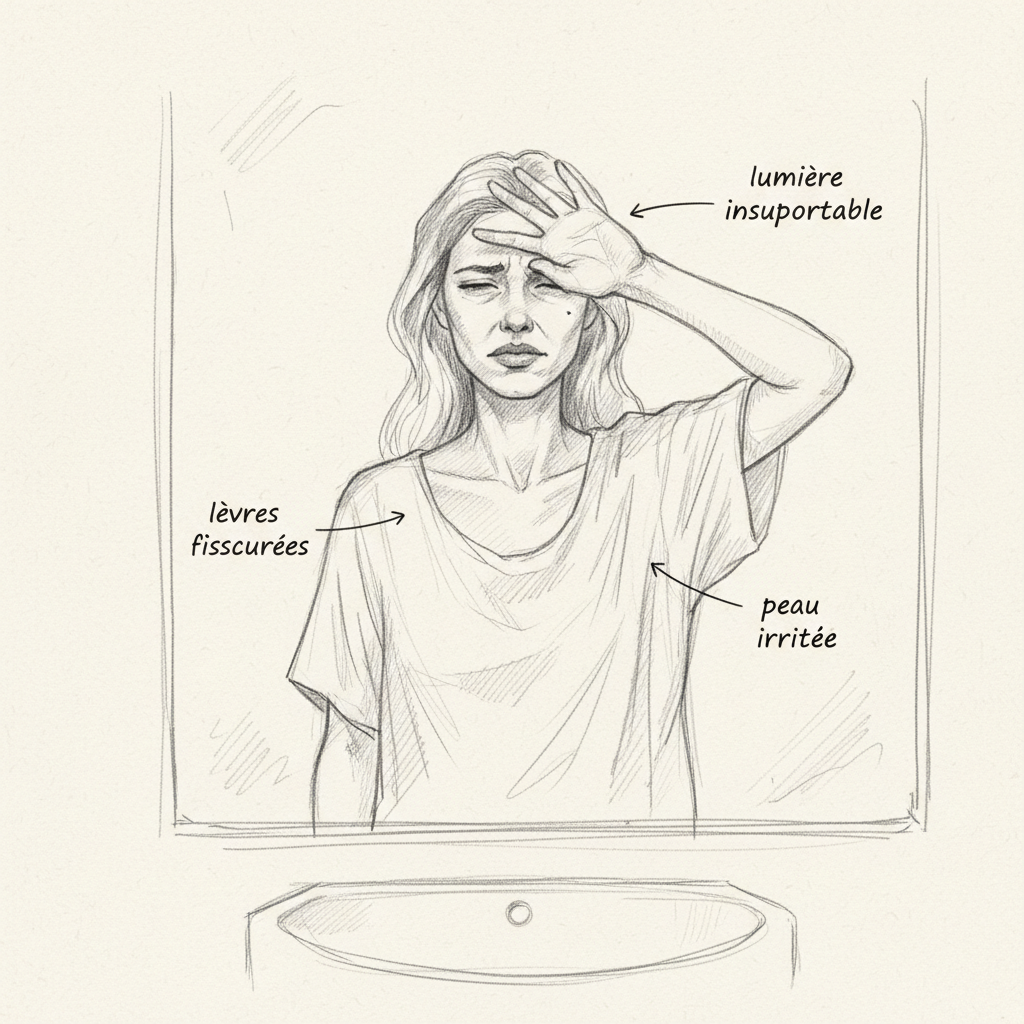
Nathalie ist fünfundvierzig Jahre alt. Sie suchte mich auf, weil sie unter chronischer Müdigkeit litt, die ihr Arzt dem Stress zuschrieb, unter trockener Haut, die ihre Dermatologin mit Feuchtigkeitscreme behandelte, und unter wiederholten HNO-Infektionen, für die man ihr alle zwei Monate Antibiotika verschrieb. Als ich meine Anamnese vertieft habe, bin ich auf ein Detail gestoßen, das mich auf die richtige Spur gebracht hat: Seit etwa einem Jahr hatte sie Schwierigkeiten, nachts Auto zu fahren. Die Scheinwerfer entgegenkommender Fahrzeuge blendeten sie stärker, und vor allem brauchte sie eine ungewöhnlich lange Zeit, um ihr Sehvermögen nach dem Blendreiz wiederherzustellen. »Mein Augenarzt hat mir gesagt, dass das in meinem Alter normal ist.« Nein, das ist mit fünfundvierzig Jahren nicht normal. Das ist ein klassisches Warnsignal für einen Vitamin-A-Mangel, und die alten Ärzte wussten das.
Als ich ihre Laborwerte genauer ansah, stellte ich fest, dass sie seit drei Jahren einen Protonenpumpenhemmer gegen Magensäurerückfluss nahm, dass sie vor fünf Jahren eine Cholezystektomie hatte (Entfernung der Gallenblase), und dass sie aus Angst vor Cholesterin sehr wenig tierische Fette aß. Drei Faktoren, die alle zum gleichen Ergebnis führen: eine Malabsorption fettlöslicher Vitamine, einschließlich Vitamin A. Ihr Leber konnte, ohne richtig konzentrierte Galle, Retinol weder aufnehmen noch speichern. Ihre Haut, ihre Schleimhäute, ihre Augen und ihr Immunsystem bezahlten seit Monaten den Preis dafür.
»Das Terrain ist alles, der Mikrobe ist nichts.« Antoine Béchamp
Vitamin A ist die große Vergessene der modernen Mikroernährung. Jeder spricht von Vitamin D, Magnesium, Zink. Aber Vitamin A, ohne das du nicht in der Dunkelheit sehen kannst, das jede Schleimhaut deines Körpers auskleidet und schützt, das deinen Lymphozyten ermöglicht, sich richtig zu differenzieren, wird in Ernährungsbewertungen systematisch ignoriert. Und doch betrachtet die Weltgesundheitsorganisation Vitamin-A-Mangel als die Hauptursache für vermeidbare Blindheit weltweit und als einen wichtigen Faktor für Sterblichkeit von Kindern durch Infektionen in Entwicklungsländern[^1]. In Industrieländern ist schwerer Mangel selten, aber subklinisches Defizit ist viel häufiger als man denkt, besonders bei Menschen mit schlechter Fettabsorption.
Die Ursachen des Vitamin-A-Mangels
Vitamin A ist eine fettlösliche Vitamin. Dieses Wort ändert alles. Fettlöslich bedeutet, dass sie Nahrungsfette zur Aufnahme im Darm benötigt, Gallensalze zur Emulgierung, eine funktionierende Leber zur Speicherung und spezifische Transportproteine zur Zirkulation im Blut. Jedes Glied dieser Kette kann reißen, und wenn es reißt, installiert sich der Mangel heimtückisch.
Die erste und häufigste Ursache in entwickelten Ländern ist die Malabsorption von Fetten. Alles, das die Gallensekretion reduziert oder die Lipidaufnahme beeinträchtigt, beeinträchtigt direkt die Vitamin-A-Aufnahme. Gallenmangel, ob durch Cholezystektomie (wie bei Nathalie), Gallensteine, Fettleber oder eine überbelastete Leber verursacht, reduziert drastisch die Fähigkeit, Fette im Duodenum zu emulgieren. Ohne Galle bilden sich die Mizellen nicht, und Vitamin A bleibt in der Darmflüssigkeit, statt von den Enterozyten aufgenommen zu werden[^2]. Zöliakie, Morbus Crohn, Mukoviszidose, chronische Pankreatitis und Kurzdarmsyndrom sind Erkrankungen, die diese Aufnahme beeinträchtigen. Es ist genau der gleiche Mechanismus, der die Aufnahme von Vitamin D und Vitamin E beeinträchtigt, weil alle fettlöslichen Vitamine die gleichen Aufnahmewege teilen.
Die zweite Ursache ist unzureichende Nahrungszufuhr. Hier sprechen wir von zwei unterschiedlichen Formen von Vitamin A. Vorgeformtes Retinol (oder aktives Vitamin A) ist ausschließlich in tierischen Produkten vorhanden: Leber, Lebertran, Butter, Eigelb, Fettkäse. Das ist die direkt vom Körper verwendbare Form. Beta-Carotin (oder Provitamin A) ist in farbigen Pflanzen vorhanden: Karotte, Süßkartoffel, Spinat, Mango, Aprikose. Aber Beta-Carotin ist nicht Vitamin A. Es ist ein Vorläufer, der vom Enzym BCO1 (Beta-Carotin-15,15’-Monoxygenase) im Enterozyt in Retinol umgewandelt werden muss. Und diese Umwandlung ist sehr ineffizient: im Durchschnitt braucht man 12 Mikrogramm Nahrungs-Beta-Carotin, um 1 Mikrogramm Retinol zu produzieren[^3]. Das ist ein Verhältnis von 12 zu 1. Bei einigen Menschen ist es noch schlimmer.
Die dritte Ursache ist ein Faktor, den die konventionelle Medizin fast völlig ignoriert: genetische Polymorphismen des BCO1-Enzyms. Etwa 45 Prozent der europäischen Bevölkerung tragen eine oder zwei Varianten des BCO1-Gens, die die Umwandlung von Beta-Carotin in Retinol um 30 bis 70 Prozent reduzieren. Diese Menschen sind das, was die Forschung »niedrige Konverter« nennt. Sie können kiloweise Karotten essen, ohne je genug aktives Retinol zu bekommen. Das klinische Zeichen, das ich in der Sprechstunde suche: Haut, die an den Handinnenflächen und Fußsohlen vergilbt (Karotinodermie), trotz normaler Karottenaufnahme. Diese Verfärbung, oft mit Gelbsucht verwechselt, zeigt tatsächlich eine Ansammlung von nicht umgewandeltem Beta-Carotin. Es ist ein indirektes Zeichen für BCO1-Polymorphismus. Bei diesen Patienten kann nur vorgeformtes Retinol tierischen Ursprungs den Bedarf decken.
Die vierte Ursache ist Hypothyreose. Das Schilddrüsenhormon T3 ist notwendig für die Expression des BCO1-Gens. Wenn die Schilddrüse langsam läuft, wird die Umwandlung von Beta-Carotin in Retinol beeinträchtigt. Dr. Hertoghe betont in The Hormone Handbook, dass Hypothyreose eine unterdiagnostizierte Ursache für Vitamin-A-Mangel ist, und dass Karotinodermie (gelbe Haut) ein klassisches Zeichen einer Hypothyreose in seiner klinischen Praxis ist. Der Kreis ist tückisch, weil Vitamin A selbst ein Kofaktor des T3-Rezeptors ist, wie wir später sehen werden.
Die Symptome des Mangels
Die Augen sind das erste Organ, das unter Vitamin-A-Mangel leidet, und das ist logisch, wenn man die Biochemie versteht. Vitamin A, in ihrer Retinal-Form (Aldehyd des Retinol), ist das Chromophor des Rhodopsins, des lichtempfindlichen Farbstoffs in den Stäbchen der Netzhaut. Die Stäbchen sind die Zellen, die für das Sehen bei schwachem Licht zuständig sind, das skotopische Sehen. Wenn ein Photon auf das Rhodopsin trifft, verwandelt sich 11-cis-Retinal in all-trans-Retinal, was das Nervensignal auslöst. Dann muss das all-trans-Retinal in 11-cis-Retinal zurückkonvertiert werden, damit der Zyklus von vorne beginnt. Ohne ausreichende Vitamin-A-Zufuhr verlangsamt sich dieser Zyklus, und das Nachtsehen verschlechtert sich.
Nachtblindheit (vom Griechischen hemera, Tag, und ops, Auge), oder Hemeralopie, ist das erste klinische Zeichen des Vitamin-A-Mangels. Das ist das Zeichen, das Nathalie seit einem Jahr aufwies, ohne dass jemand die Verbindung herstellte. Nachtblindheit ist umkehrbar, wenn sie rechtzeitig behandelt wird. Aber wenn der Mangel andauert, entwickelt sich Xerophthalmie: die Bindehaut und die Hornhaut trocknen aus, verlieren ihren Glanz. Weiße Flecken erscheinen auf der Bindehaut, Bitot-Flecken, bestehend aus angesammelter Keratin und saprophytischen Bakterien. Ohne Behandlung ulzeriert die Hornhaut (Keratomalazie), und die Blindheit wird irreversibel. Die WHO schätzt, dass 250.000 bis 500.000 Kinder jährlich weltweit durch Vitamin-A-Mangel erblinden[^1].
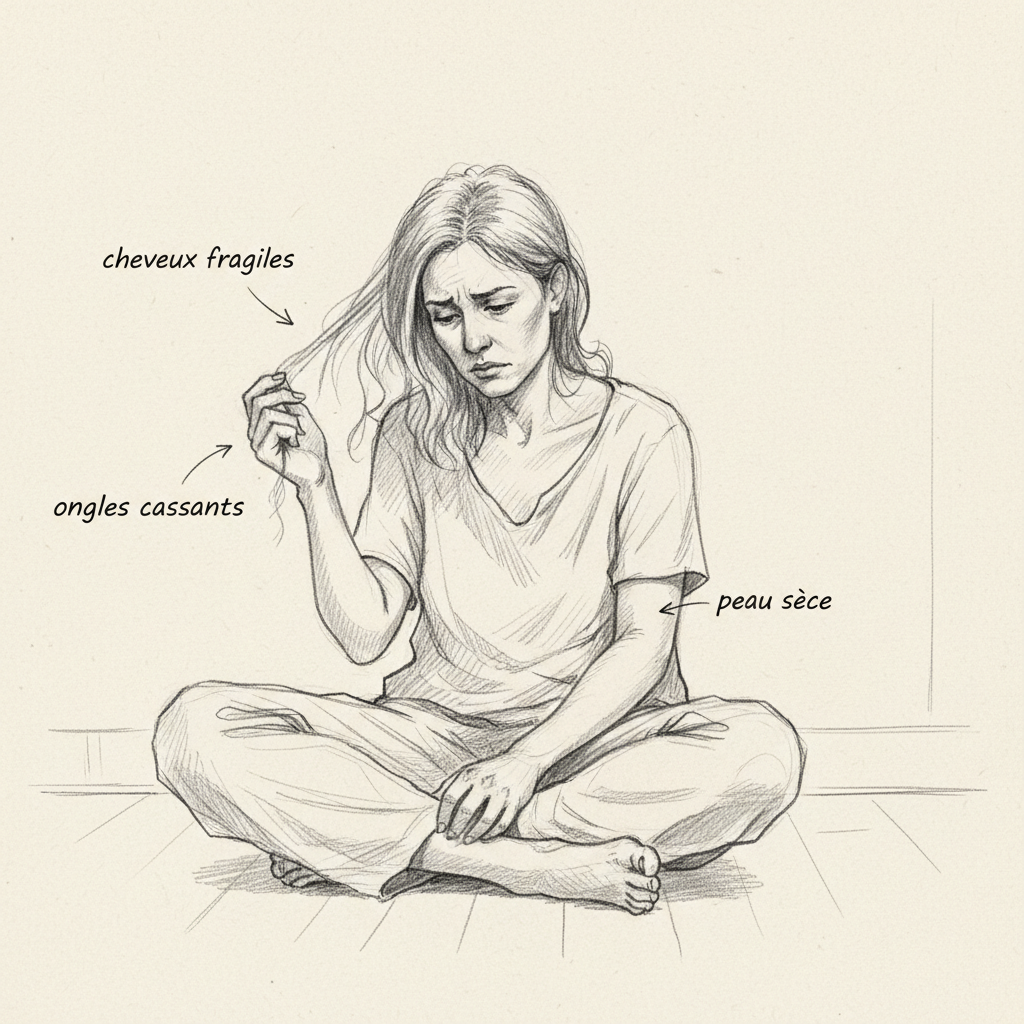
Die Haut ist der zweite Spiegel des Mangels. Vitamin A, in ihrer Retinsäure-Form, reguliert die Differenzierung von Keratinozyten, den Zellen, die die Epidermis erneuern. Wenn sie fehlt, wird die Verhornung chaotisch: Hautzellen vermehren sich, ohne richtig auszureifen, und sammeln überschüssige Keratin an. Das ist follikuläre Hyperkeratose: Die Haut wird trocken, rau, bedeckt mit kleinen horny Papeln um die Haarfollikel, besonders an Armen, Oberschenkeln und Gesäß. Man nennt es »permanente Gänsehaut«-Haut. Die Schleimhäute sind ebenfalls betroffen: trockener Mund, gereizte Kehle, trockene vaginale Schleimhaut, fragile Bronchienschleimhaut. Retinsäure ist der Masterregulator der epithelialen Differenzierung überall im Körper. Ohne sie verliert jede Schleimhautoberfläche ihre Fähigkeit, Schutzschleim zu produzieren und sich richtig zu erneuern.
Die Immunität ist die dritte Säule, die der Vitamin-A-Mangel zum Schwanken bringt. Die immunologische Rolle von Vitamin A ist doppelt und fundamental. Erster Weg: Vitamin A ist essentiell für die Differenzierung naiver T-Lymphozyten in regulatorische T-Lymphozyten (Treg) im Darm. Dendritische Zellen der Darmschleimhaut produzieren Retinsäure, die die Reifung von T-Lymphozyten zu einem tolerogenen Profil ausrichtet[^4]. Ohne Vitamin A bilden sich Tregs nicht richtig, und die Darmimmunität verliert ihre Fähigkeit, Selbst von Nicht-Selbst zu unterscheiden. Das ist ein Mechanismus, der direkt mit der Problematik der Autoimmunität und der Darmpermeabilität zusammenhängt. Zweiter Weg: Vitamin A stimuliert die Produktion von sekretoischem IgA, den Antikörpern, die die Schleimhäute (Darm, Atemweg, urogenital) auskleiden und die erste Verteidigungslinie gegen Krankheitserreger bilden. Ein Vitamin-A-Mangel reduziert die IgA-Produktion um 40 bis 60 Prozent je nach Studien[^5], was erklärt, warum Atemwegs- und Verdauungsinfektionen bei Mangelerscheinungen so häufig sind. Nathalie illustrierte mit ihren wiederholten Otitiden und Bronchitiden diesen Mechanismus perfekt.
Vitamin A spielt auch eine Rolle in der Fertilität. Retinsäure ist notwendig für die Spermatogenese beim Mann und für die normale embryonale Entwicklung bei der Frau. Sertoli-Zellen in den Hoden und das Endometrium sind Gewebe, die stark auf Retinsäure zur Erneuerung angewiesen sind. Bei Frauen im gebärfähigen Alter kann ein Vitamin-A-Defizit zu Implantationsstörungen und frühen Fehlgeburten beitragen, obwohl dieser Zusammenhang noch weitere Studien benötigt. Die Präkonzeption sollte eine Bewertung des Vitamin-A-Status einschließen.
Die zu Vitamin A essentiellen Mikronährstoffe
Vitamin A arbeitet nie allein. Es ist Teil eines Netzwerks von Kofaktoren, deren Mangel die Funktion der anderen beeinträchtigt. Der wichtigste dieser Kofaktoren ist Zink. Zink ist auf zwei entscheidenden Ebenen notwendig. Erstens ist es notwendig für die Synthese von RBP (Retinol-Bindeprotein), das Transportprotein, das Retinol von der Leber zu den Zielgeweben transportiert. Ohne Zink bleibt Retinol in der Leber sequestiert und kann die Zellen nicht erreichen, die es brauchen[^6]. Das ist eine Ursache für funktionellen Vitamin-A-Mangel, auch wenn die Leberreserven normal sind. Zweitens ist Zink Kofaktor der Retinol-Dehydrogenase, das Enzym, das Retinol in Retinal in der Netzhaut umwandelt. Ohne Zink wird der visuelle Zyklus des Rhodopsins beeinträchtigt, und Nachtblindheit installiert sich, auch mit angemessenen Vitamin-A-Reserven. Dr. Curtay betont in Nutrithérapie die gegenseitige Abhängigkeit von Zink und Vitamin A: einen zu korrigieren, ohne den anderen zu korrigieren, ist oft unzureichend.
Vitamin D ist ein essentieller Partner. Die Kernrezeptoren von Vitamin A (RAR und RXR) und Vitamin D (VDR) funktionieren als Heterodimer: Der RXR (Retinsäure-X-Rezeptor) ist der obligatorische Partner des VDR. Mit anderen Worten, der Vitamin-D-Rezeptor kann ohne einen Vitamin-A-Rezeptor nicht funktionieren, um den aktiven Transkriptionskomplex zu bilden. Ein Vitamin-A-Mangel kann daher die Wirkung von Vitamin D beeinträchtigen, selbst wenn der 25-OH-D3-Spiegel optimal ist. Das ist ein biochemisches Detail, das sehr wenige Praktiker kennen.
Nahrungsfette sind ein unverzichtbarer Absorptionskofaktor. Da Vitamin A fettlöslich ist, verdoppelt oder verdreifacht seine Aufnahme während einer Mahlzeit mit Lipiden (Butter, Olivenöl, Avocado, Nüsse) die Absorption. Sehr fettarme Diäten, die immer noch von einigen Ärzten zur Cholesterinreduktion empfohlen werden, sind eine iatrogene Ursache für Malabsorption fettlöslicher Vitamine. Galle ist der zweite Absorptionsvektor: Sie emulgiert Nahrungsfette zu Mizellen, und in diesen Mizellen wird Vitamin A zu den Enterozyten transportiert. Menschen, die sich einer Cholezystektomie unterzogen haben oder an Gallenmangel leiden, haben daher ein erhöhtes Mangelrisiko.
Eisen nimmt am Vitamin-A-Metabolismus teil. Vitamin A verbessert die Mobilisierung von Eisen aus Ferritin-Reserven und erhöht seinen Einbau in Hämoglobin. Im Gegenzug ist Eisen für bestimmte Enzyme des Retinoidstoffwechsels notwendig. Eine Studie von Zimmermann zeigte, dass die kombinierte Eisen-Vitamin-A-Ergänzung wirksamer ist als jede einzeln, um Anämie in defizitären Populationen zu korrigieren[^7]. Das ist ein konkretes Beispiel für Mikronährstoffsynergie.
Die Nahrungsquellen
Die Leber ist die konzentrierteste Quelle von vorgeformtem Vitamin A, bei weitem. Dorschleber enthält etwa 30.000 Mikrogramm Retinol pro 100 Gramm, mehr als das Dreißigfache der empfohlenen Tageszufuhr. Dorschleberöl enthält 18.000 Mikrogramm pro 100 Gramm. Rinderleber liefert 9.442 Mikrogramm pro 100 Gramm. Geflügelleber (Huhn, Pute) enthält zwischen 3.300 und 4.000 Mikrogramm pro 100 Gramm. Diese Konzentrationen erklären, warum eine wöchentliche Leberaufnahme den Bedarf reichlich deckt, und warum traditionelle Völker, die regelmäßig Innereien konsumierten, nie unter Vitamin-A-Mangel litten. Weston Price beobachtete in seinen Studien über indigene Völker, dass die gesündesten Populationen systematisch Lebensmittel mit hohem Gehalt an fettlöslichen Vitaminen konsumierten, wobei die Leber den ersten Platz einnahm.
Rohe Butter (nicht pasteurisiert, wenn verfügbar) liefert 750 Mikrogramm pro 100 Gramm. Eigelb enthält etwa 380 Mikrogramm pro Ei (oder 1.400 Mikrogramm pro 100 Gramm reinem Eigelb). Eigelb hat den Vorteil, gleichzeitig Vitamin A, Vitamin D, Cholin und Phospholipide in einem natürlichen Verhältnis zu liefern, das die Industrie nie reproduzieren konnte. Fettreiche Käsesorten (Beaufort, Comté, Roquefort) liefern zwischen 250 und 350 Mikrogramm pro 100 Gramm. Fettfische (Aal, Makrele, roter Thunfisch) enthalten zwischen 150 und 900 Mikrogramm pro 100 Gramm je nach Art.
Auf der pflanzlichen Seite sind die Quellen Beta-Carotin, wobei das Umwandlungsverhältnis 12:1 im Auge zu behalten ist. Die orange gekochte Süßkartoffel ist der Star der Carotinoide mit etwa 1.000 Mikrogramm Retinol-Äquivalent (ER) pro 100 Gramm. Gekochte Karotte enthält 850 Mikrogramm ER pro 100 Gramm. Gekochter Spinat liefert 470 Mikrogramm ER pro 100 Gramm. Mango enthält 54 Mikrogramm ER pro 100 Gramm. Hokkaido-Kürbis und Butternusskürbis liefern zwischen 250 und 400 Mikrogramm ER pro 100 Gramm. Frische Petersilie enthält 420 Mikrogramm ER pro 100 Gramm.
Ein wesentlicher Punkt: Sanfte Erhitzung und Zugabe von Fetten verbessern die Bioverfügbarkeit von Beta-Carotin erheblich. Beta-Carotin ist in den Zellwänden von Pflanzen gefangen, und das Kochen bricht diese Wände auf. Eine Karotte, die mit einem Schluck Olivenöl gekocht wird, liefert drei- bis fünfmal mehr bioverfügbares Beta-Carotin als eine rohe Karotte. Das ist einer der Fälle, in dem sanfte Gärung dem rohen Verzehr zur Aufnahme eines Nährstoffs vorzuziehen ist.
Die Antagonisten von Vitamin A
Alkohol ist der erste Antagonist. Ethanol und Vitamin A teilen die gleichen Wege der hepatischen Entgiftung, besonders die Enzyme Alkoholdehydrogenase (ADH) und Aldehyd-Dehydrogenase (ALDH). Wenn die Leber damit beschäftigt ist, Ethanol zu metabolisieren, kann sie Retinol nicht richtig in seine aktiven Metaboliten umwandeln. Chronischer Alkohol reduziert die Leberreserven von Vitamin A und erhöht gleichzeitig die Produktion toxischer Retinol-Metaboliten. Das ist eine doppelte Belastung: weniger funktionelles Vitamin A und mehr schädliche Metaboliten. Dr. Mouton klassifiziert in Écologie digestive chronischen Alkohol als den stärksten Vitamin-A-Depletionsfaktor in westlichen Ländern.
Protonenpumpenhemmer (IPP) bilden den zweiten Antagonisten. IPPs, massiv für Magensäurerückfluss verschrieben, reduzieren die Magensäure, die notwendig ist, um Vitamin A aus Nahrungsproteinen freizusetzen. Darüber hinaus reduziert die Reduktion der Duodenalsäure die Sekretion von Cholecystokinin (CCK), das die Gallenblasenkontraktion stimuliert und die Gallenfreisetzung. Weniger Galle bedeutet weniger Mizellen, und weniger Mizellen bedeuten weniger Vitamin-A-Absorption. Das ist der Mechanismus, der sich in allen iatrogenen Mängeln fettlöslicher Vitamine findet.
Cholestyramin ist ein Gallensäure-Sequestrant, der zur Cholesterinreduktion verwendet wird. Es fängt Gallensalze im Darm ein und verhindert ihre Reabsorption. Direkte Folge: Nahrungsfette und fettlösliche Vitamine (A, D, E, K) werden nicht mehr emulgiert und passieren das Verdauungssystem, ohne aufgenommen zu werden. Patienten, die langfristig Cholestyramin einnehmen, entwickeln Mängel fettlöslicher Vitamine innerhalb von sechs bis zwölf Monaten nach Behandlungsbeginn, wenn keine Ergänzung eingeleitet wird.
Orlistat (Xenical, Alli), ein Pankreaslipase-Inhibitor, der zur Gewichtsabnahme verschrieben wird, blockiert die Absorption von dreißig Prozent der Nahrungsfette. Nicht absorbierte Fette führen die fettlöslichen Vitamine mit sich. Orlistat reduziert die Vitamin-A-Absorption um durchschnittlich dreißig Prozent, und die Hersteller empfehlen ausdrücklich eine Ergänzung mit fettlöslichen Vitaminen während der Behandlung. Wie viele Orlistat-Patienten haben diese Information jemals erhalten.
Paraffinöl, das als Abführmittel oder Speiseöl in bestimmten Gewichtsabnahmepraktiken verwendet wird, ist eine Falle für fettlösliche Vitamine. Da es vom Darm nicht aufgenommen wird, durchquert es das Verdauungssystem und löst dabei die Vitamine A, D, E und K auf, die es mit sich in den Stuhl nimmt. Das ist ein mechanischer Antagonist von furchtbarer Effektivität.
Malabsorption von Fetten im weiteren Sinne (exokrine Pankreasinsuffizienz, Mukoviszidose, Darmresektion, Whipple-Krankheit) bildet den letzten großen Antagonisten. Jede Situation, die die Fähigkeit des Körpers, Nahrungsfette zu verdauen und aufzunehmen, reduziert, beeinträchtigt kaskadierend die Aufnahme aller vier fettlöslichen Vitamine.
Die vergessenen Ursachen des Mangels
Die Verbindung zwischen Vitamin A und der Schilddrüse ist ein Thema, das wenige Praktiker beherrschen, und das selbst ein Kapitel in Lehrbüchern der Endokrinologie verdient. Retinsäure ist ein Kofaktor des T3-Rezeptors (der Kernrezeptor TR). Der T3-Rezeptor bildet ein Heterodimer mit dem RXR, dem Retinsäure-Rezeptor, genau wie es der VDR der Vitamin D tut. Ohne Vitamin A wird das T3-Signal auf genomischer Ebene abgeschwächt, selbst wenn die Blutkonzentrationen von T3 normal sind. Das ist eine Ursache für gewebe-spezifische Hypothyreose, die klassischen Tests unsichtbar ist. In die andere Richtung reduziert Hypothyreose die Aktivität von BCO1 und beeinträchtigt die Umwandlung von Beta-Carotin in Retinol. Der tückische Teufelskreis Schilddrüse-Vitamin A ist eine klinische Falle, die Dr. Hertoghe mit Präzision beschreibt: Die Schilddrüse zu korrigieren verbessert den Vitamin-A-Status, und Vitamin A zu korrigieren verbessert die Gewebeantwort auf T3.
Das Darmmikrobiom spielt eine unterschätzte Rolle im Vitamin-A-Metabolismus. Neuere Studien zeigen, dass bestimmte Darm-Bakterienstämme (besonders Lactobacillus und Bifidobacterium) die BCO1-Expression in Enterozyten beeinflussen und die Retinolabsorption modulieren[^8]. Eine schwere Dysbiose kann den Vitamin-A-Metabolismus unabhängig von der Nahrungszufuhr beeinträchtigen. Das ist ein weiteres Beispiel für die zentrale Rolle des Darms in der Ernährung, das die Naturheilkunde seit Jahrzehnten behauptet: Die erste Säule der Gesundheit ist die Qualität deines Darms.
Chronischer oxidativer Stress verbraucht Vitamin A. Retinol und Beta-Carotin sind Antioxidantien, und in Situationen mit signifikantem oxidativem Stress (Rauchen, Luftverschmutzung, chronische Entzündung, intensiver Sport ohne Erholung) werden sie verbraucht, um freie Radikale zu neutralisieren, was die für ihre physiologischen Funktionen (Sehen, Immunität, Zellendifferenzierung) verfügbare Menge reduziert. Das ist der gleiche Mechanismus der »beschleunigten Verbrauchsmechanismus, wie man mit Zink in Stress sieht.
Typ-2-Diabetes und Insulinresistenz beeinträchtigen den hepatischen Metabolismus von Vitamin A. Die fette Leber (Fettleber), extrem häufig bei Diabetikern und übergewichtigen Menschen, speichert Retinol weniger effizient und produziert weniger RBP. Die hepatischen Sternzellen (Ito-Zellen), die normalerweise achtzig Prozent der Vitamin-A-Reserven des Körpers speichern, verwandeln sich bei Steatose und Fibrose in Myofibroblasten und verlieren damit ihre Speicherkapazität. Das ist ein Mechanismus, den Mouton in Écologie digestive dokumentiert: Die fette Leber ist





Laisser un commentaire
Sois le premier à commenter cet article.