Dein Arzt sagt „dein Vitamin D ist im Normbereich”. Du schaust den Befund an: 31 ng/mL. Die Laborgrenze sagt „normal über 30”. Du räumst das Papier erleichtert in eine Schublade. Nur dass du keinen Grund hast, erleichtert zu sein. Denn der Grenzwert von 30 ng/mL ist der Grenzwert, unterhalb dessen du Rachitis oder Osteomalazie riskierst. Es ist der Grenzwert der Knochenerkrankung, nicht der Grenzwert der Gesundheit. Die wissenschaftliche Forschung der letzten zwanzig Jahre zeigt, dass ein optimaler Wert zwischen 50 und 80 ng/mL liegt[^1]. Zwischen 31 und 50 leiden deine Knochen, deine Immunität, deine Stimmung und dein Schutz vor Krebs stillschweigend. Und niemand sagt es dir.
„Die ESVITAF-Untersuchung zeigt, dass über 90 % der französischen Frauen und Männer unzureichende Vitamin-D-Aufnahmen haben. Es ist das massivste Defizit unserer Bevölkerung, und es ist auch das, das wir am schlechtesten korrigieren, weil wir Labornormen mit Gesundheitsnormen verwechseln.” Dr. Anne Lucas, PharmD, DU MAPS 2020, Kurs #33
Als ich diesen Satz im Hörsaal hörte, dachte ich an alle Patientinnen, die ich in der Sprechstunde mit einem Vitamin-D-Wert von 32, 34, 37 ng/mL gesehen hatte und denen ihr Arzt gesagt hatte „das ist in Ordnung”. Das ist nicht in Ordnung. Das ist das Lebensminimum. Und der Unterschied zwischen dem Lebensminimum und dem Optimalen ist der Unterschied zwischen Überleben und vollem Wohlbefinden.
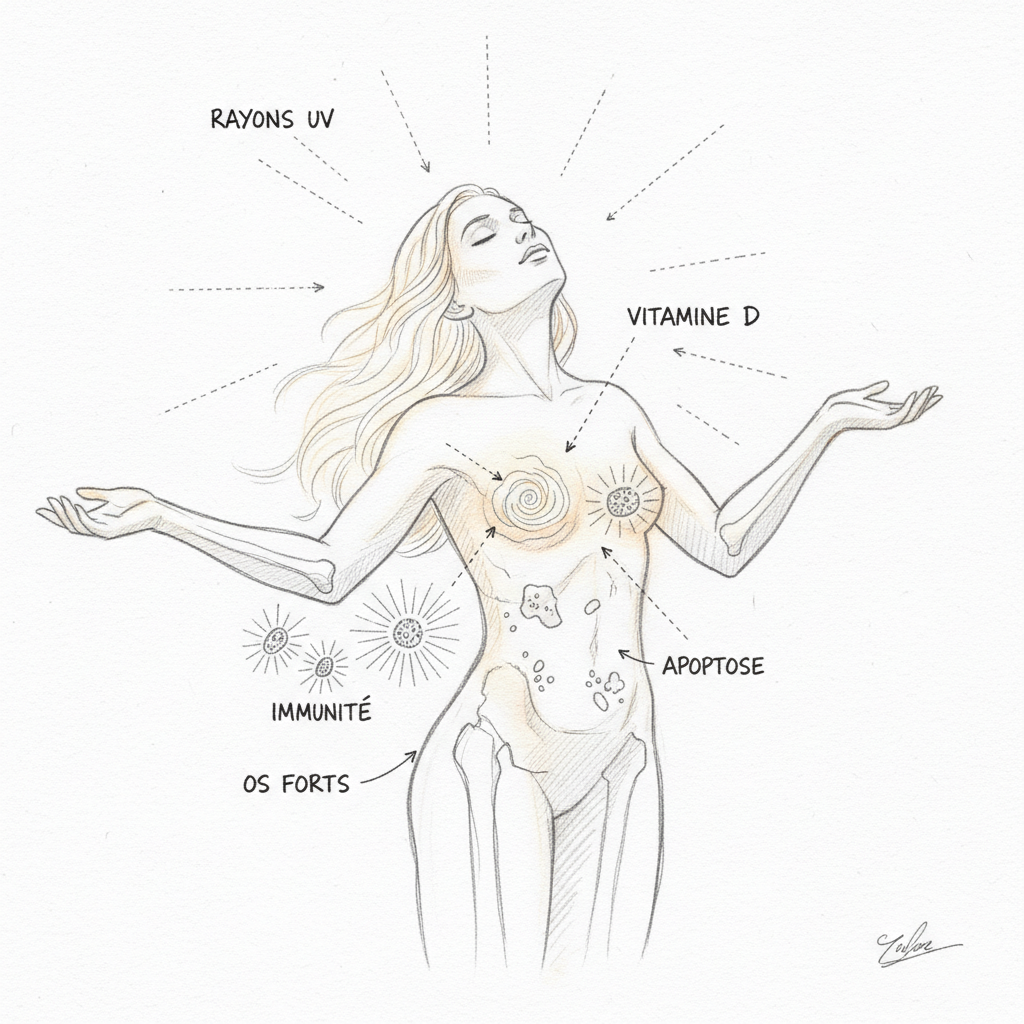
Das Wichtigste zu verstehen – und das ist das Wichtigste – ist, dass Vitamin D keine Vitamine ist. Es ist ein Hormon. Ein echtes Hormon mit einem eigenen Kernrezeptor (dem VDR, Vitamin D Receptor), der die Expression von über 200 Genen direkt reguliert[^2]. Die Verwirrung kommt aus der Geschichte: Als man es Anfang des zwanzigsten Jahrhunderts entdeckte, ordnete man es den Vitaminen zu, weil es ausschließlich aus der Nahrung zu kommen schien. Wir wissen heute, dass 80 bis 90 % des Vitamin D von der Haut unter dem Einfluss von UVB-Strahlung synthetisiert werden. Es kommt nicht von deinem Teller. Es kommt von der Sonne. Deshalb nennt man es das Sonnenhormon. Es ist genau derselbe konzeptionelle Fehler, den wir mit der Schilddrüse machen: Wir reduzieren Vitamin D auf seine Knochen, wie wir die Schilddrüse auf ihren TSH-Wert reduzieren. In beiden Fällen verpassen wir das Wesentliche.
Du möchtest dein Mangel-Risiko bewerten? Fülle den Vitamin-D-Mangel-Fragebogen in 2 Minuten aus.
Die Ursachen des Vitamin-D-Mangels
Der Vitamin-D-Mangel ist der Mangel, der in gemäßigten Ländern am weitesten verbreitet ist. Wenn du die Labornormen nimmst (30 ng/mL), sind etwa 40 % der französischen Bevölkerung mangelhaft versorgt. Wenn du den Grenzwert von 50 ng/mL nimmst, sind 80 bis 90 % der Bevölkerung funktionell unterversorgt. Und im Winter, nördlich des 42. Breitengrades (was ganz Frankreich außer dem äußersten Süden umfasst), ist die Situation noch schlimmer, weil die Hautproduktion von November bis Februar praktisch null ist. Dr. Lucas stellte die Frage im Kurs: „Warum wurden die Labornormen trotz zwanzig Jahren Forschung nicht aktualisiert?” Die Antwort ist systemisch. Wenn man den Normalwert-Grenzwert auf 50 ng/mL erhöben würde, müsste man die Bevölkerung massiv supplementieren, was die Krankenversicherung kosten würde. Es ist eine wirtschaftliche Entscheidung, die als wissenschaftliche Entscheidung verkleidet ist.
Die erste Ursache ist der Breitengrad. Die Hautsynthese findet nur mit UVB-Strahlung von 290–315 nm Wellenlänge statt. Diese UVB-Strahlung erreicht die Erdoberfläche in ausreichender Menge nur zwischen April und Oktober in Frankreich, und nur zwischen etwa 11 und 15 Uhr. Während der sechs Wintermonate ist die Sonne zu niedrig am Horizont, damit die UVB-Strahlung die Atmosphäre durchdringt. Ganz Frankreich liegt nördlich des 42. Breitengrades, was bedeutet, dass während sechs Monaten die Vitamin-D-Synthese auf dem Hautweg biologisch unmöglich ist. Die nordischen Länder sind offensichtlich am stärksten betroffen, und genau dort beobachtet man die höchsten Raten von Multipler Sklerose, Typ-1-Diabetes und Winterdepression.
Der Lebensstil in Innenräumen ist die zweite Ursache. Wir verbringen durchschnittlich 90 % unserer Zeit in Innenräumen (Büro, Verkehr, Wohnung). UVB-Strahlung dringt nicht durch Glas. Hinter einer sonnigen Scheibe zu arbeiten erzeugt keinen einzigen Nanogramm Vitamin D. Das ist eine Realität, die viele Leute nicht kennen. Und selbst wenn sie hinausgehen, ist es oft früh morgens oder später am Tag, wenn der Sonnenwinkel zu flach ist, um eine Hautproduktion zu ermöglichen.
Die Hautfarbe ist ein entscheidender Faktor. Melanin, der Farbstoff der Haut, absorbiert UVB-Strahlung. Es ist ein natürlicher Sonnenschutz. Dunkle und schwarze Hauttypen benötigen drei- bis fünfmal längere Expositionszeiten, um die gleiche Menge Vitamin D wie eine helle Haut zu synthetisieren[^1]. Bevölkerungsgruppen afrikanischer, karibischer oder nordafrikanischer Herkunft, die in der französischen Metropole leben, sind fast systematisch mangelhaft versorgt. Das ist ein massives epidemiologisches Datum und doch selten in medizinischen Empfehlungen integriert.
Das Alter verschärft die Situation erheblich. Die Haut einer 70-Jährigen synthetisiert vier Mal weniger Vitamin D als die eines 20-Jährigen, weil die Konzentration von 7-Dehydrocholesterin (der Hautvorläufer) mit dem Altern abnimmt. Die Niere konvertiert auch weniger effizient die 25-OH-D3 in die aktive Form. Der Link zur Sarkopenie (Muskelmasseverlust), zum Sturzrisiko und zur Osteoporose ist gut dokumentiert, und es ist ein großes Thema der Altersungsprävention.
Die Fettleibigkeit ist ein unterschätzter, aber starker Faktor. Vitamin D ist fettlöslich und wird im Fettgewebe eingelagert und wird weniger bioverfügbar. Übergewichtige Menschen haben deutlich niedrigere Vitamin-D-Werte als Normalgewichtige und benötigen 1,5- bis 2-mal höhere Supplementierungsdosen, um den gleichen Blutspiegel zu erreichen. Es ist eine biochemische Falle: Je mehr Fettmasse du hast, desto mehr wird dein Vitamin D im Fettgewebe gefangen, statt im Blut zu zirkulieren.
Schwangere Frauen haben erhöhte Bedürfnisse, und der Vitamin-D-Status der Mutter bedingt den des Neugeborenen. Ein mütterlicher Mangel ist mit erhöhtem Risiko für Präeklampsie, Gestationsdiabetes und Neugeborenenkrachitis assoziiert. Die systematische Supplementierung während der Schwangerschaft ist ein Minimum, das die Naturheilkunde seit Jahren befürwortet.
Die Symptome des Mangels
Der VDR-Rezeptor ist ein Transkriptionsfaktor. Wenn sich das Calcitriol (aktive Form) daran bindet, bildet es einen Komplex mit einem anderen Rezeptor (dem RXR), und dieser Komplex bindet sich an der DNA an spezifischen Sequenzen namens VDRE (Vitamin D Response Elements). Dieser Prozess aktiviert oder unterdrückt die Transkription von über 200 Genen[^2]. Der VDR ist in praktisch allen Körpergeweben vorhanden: Darm, Knochen, Muskel, Gehirn (Hippocampus), Immunsystem (T- und B-Lymphozyten, Makrophagen, dendritische Zellen), Bauchspeicheldrüse, Brust, Prostata, Dickdarm[^3]. Wenn dir Vitamin D mangelt, leiden nicht nur deine Knochen. Es leidet jedes Gewebe mit einem VDR. Und sie sind überall.
Rachitis und Osteoporose sind die klassischen Symptome. Vitamin D stimuliert die Produktion von Calbindin im Enterozyten, ein Transportprotein, das die aktive Aufnahme von Nahrungscalcium ermöglicht. Ohne Vitamin D absorbierst du nur 10–15 % des aufgenommenen Calciums. Mit einem optimalen Wert absorbierst du 30–40 %. Das ist ein Unterschied, der über Jahre hinweg zwischen starken Knochen und Osteoporose entscheidet. Beim Kind ist es Rachitis. Beim Erwachsenen ist es Osteomalazie und dann Osteoporose. Aber diese Knochenkrankheiten sind nur die Spitze des Eisbergs.
Wiederholte Infektionen sind ein Hauptzeichen. Vitamin D stimuliert die angeborene Immunität, indem es die Produktion von Cathelicidin (LL-37) und Defensinen erhöht, antimikrobische Peptide, die Bakterien, Viren und Pilze zerstören[^5]. Deshalb explodieren Winterinfektionen, wenn die Vitamin-D-Werte sinken. Jeden Winter wiederholt sich das gleiche Muster: Vitamin-D-Werte brechen ein, Erkältungen, Grippe, Bronchitis vervielfachen sich, und niemand sieht den Zusammenhang mit der Sonne, die vor sechs Monaten verschwunden ist. In der Sprechstunde, wenn ein Patient seit Oktober mit HNO-Infektionen ringt, dosiere ich systematisch 25-OH-D3. In neun von zehn Fällen liegt der Wert unter 30 ng/mL.
Autoimmunerkrankungen stellen die schwerwiegendste und am meisten unterschätzte Manifestation dar. Vitamin D moduliert die adaptive Immunität, indem es Th1- und Th17-Reaktionen (pro-entzündlich und autoimmun) bremst und Treg-Reaktionen (regulatorisch, toleranzfördernd) fördert. Einfach gesagt: Vitamin D verhindert, dass dein Immunsystem gegen dein eigenes Gewebe durchdreht. Hashimoto, die häufigste Thyreoiditis, ist in vielen Studien mit niedrigen Vitamin-D-Werten assoziiert. Eine Meta-Analyse in Thyroid zeigt, dass Hashimoto-Patienten signifikant niedrigere 25-OH-D3-Werte haben als gesunde Probanden[^7]. Multiple Sklerose zeigt das gleiche Profil: Ihre Prävalenz nimmt mit dem Breitengrad zu, und Interventionsstudien zeigen, dass Vitamin-D-Supplementierung die Anzahl der Schübe signifikant reduziert. Typ-1-Diabetes, eine Autoimmunerkrankung, die die Beta-Zellen der Bauchspeicheldrüse zerstört, ist ebenfalls mit Vitamin-D-Mangel assoziiert: Eine finnländische Studie zeigte, dass Supplementierung im ersten Lebensjahr das Risiko um 80 % über einen 30-jährigen Zeitraum reduzierte. In der Sprechstunde, wenn ein Patient eine Autoimmunerkrankung hat (Endometriose, rheumatoide Arthritis, Lupus, Morbus Crohn), ist die 25-OH-D3-Bestimmung Teil meiner systematischen Bewertung.
Depression und kognitiver Verfall sind häufige neuropsychiatrische Symptome. Der VDR wird im Hippocampus, der Hirnregion wesentlich für Gedächtnis und Stimmungsregulation, stark exprimiert. Studien zeigen, dass niedriges Vitamin D mit erhöhtem Risiko für Depression, kognitiven Verfall und Alzheimer assoziiert ist[^6]. Vitamin D stimuliert die Produktion von BDNF (Brain-Derived Neurotrophic Factor), derselbe Wachstumsfaktor, den körperliches Training stimuliert, um Neuronen zu schützen. Das ist ein Link, den ich im Detail im Artikel über Gehirn und Kognition behandle.
Krebs ist das letzte große Kapitel. Der VDR ist in Brust-, Prostata-, Dickdarm- und Bauchspeicheldrüsenzellen vorhanden. Wenn sich Calcitriol an den VDR dieser Zellen bindet, stimuliert es die Differenzierung (Zellen reifen und spezialisieren sich, statt sich chaotisch zu vermehren) und Apoptose (fehlerhafte Zellen sich selbst vernichten). Die Meta-Analysen von Garland und Garland zeigen, dass ein 25-OH-D3-Wert über 40 ng/mL mit einer 50 % Reduktion des Darmkrebsrisikos verglichen mit Werten unter 20 ng/mL assoziiert ist[^8]. Ähnliche Ergebnisse wurden für Brust-, Prostata- und Bauchspeicheldrüsenkrebs beobachtet. Der Mechanismus geht über vier komplementäre Antikrebs-Wege: Zelldifferenzierung, Bremse der Vermehrung, Apoptose von Präkrebszellen und Hemmung der Tumorangiogenese. Sie sind alle vom Vitamin-D-Spiegel abhängig.
Die Mikronährstoffe, die für Vitamin D essentiell sind
Vitamin D allein reicht nicht. Um zu verstehen, warum, muss man die Synthese- und Aktivierungskette überdenken. Alles beginnt in der Haut. UVB-Strahlung konvertiert 7-Dehydrocholesterin in Prä-Vitamin D3, das sich unter der Wirkung der Körperwärme in Cholecalciferol (Vitamin D3) umwandelt. Cholecalciferol reist im Blut, gebunden an DBP (Vitamin D Binding Protein), bis zur Leber, wo das Enzym 25-Hydroxylase (CYP2R1) es in 25-OH-D3 (Calcidiol), die im Blut gemessene Form, konvertiert. Die 25-OH-D3 reist dann zur Niere, wo die 1-Alpha-Hydroxylase (CYP27B1) sie in 1,25-(OH)2-D3 (Calcitriol), die aktive Form, die sich an den VDR bindet, konvertiert. Jeder Schritt dieser Kette hängt von genauen Kofaktoren ab.
Das Magnesium ist der kritischste Kofaktor. Die beiden Hydroxylierungen (hepatisch und renal) benötigen Magnesium als Enzymkofaktor[^4]. Ein Magnesiummangel blockiert die Aktivierung von Vitamin D, selbst wenn du massive Dosen nimmst. Das ist der Grund, warum viele Patienten, die Vitamin D nehmen, ihren Wert nicht ausreichend erhöhen: Ihnen fehlt das Magnesium, um es zu aktivieren. Der Kreis ist tückisch: Magnesiummangel verhindert die Vitamin-D-Aktivierung, und Vitamin-D-Mangel verschärft den renalen Magnesiumbverlust. Beide zusammen zu korrigieren ist unerlässlich. Magnesium-Bisglycinat, 300–400 mg täglich mit Taurin und B6, ist die Form, die ich systematisch mit Vitamin D kombiniert empfehle.
Vitamin K2-MK7 ist der zweite essentielle Kofaktor. Seine Rolle ist, Calcium zu den richtigen Zielen zu lenken. Vitamin D erhöht die intestinale Calciumaufnahme, kontrolliert aber nicht, wo sich dieses Calcium ablagert. Ohne K2 kann sich Calcium in Arterien (Gefäßverkalkungen), Nieren (Nierensteine) oder Gelenken (verkalkte Arthrose) ablagern, statt sich in den Knochen abzulagern. Das ist das Calcium-Paradoxon: Studien zeigen, dass Calciumsupplementierung allein, ohne K2, das kardiovaskuläre Risiko erhöht, während es das Frakturrisiko reduziert. K2-MK7 löst dieses Paradoxon, indem es zwei Calcium-abhängige Proteine aktiviert: Osteocalcin (das Calcium in Knochen bindet) und MGP (Matrix Gla Protein, das Arterienverkalkung verhindert). Das Duo Vitamin D + K2 ist das physiologische Tandem: D lässt das Calcium herein, K2 lenkt es an den richtigen Ort. Die übliche Dosis liegt bei 100–200 Mikrogrammen K2-MK7 täglich.
Das Zink ist der dritte Kofaktor, den man nicht vernachlässigen sollte. Zink ist Kofaktor des VDR selbst. Ohne Zink funktioniert der Vitamin-D-Rezeptor weniger gut, was die Wirksamkeit des aktiven Vitamin D reduziert, selbst wenn der Blutspiegel korrekt ist. Zink wirkt auch bei der Umwandlung von T4 zu T3 auf der Schilddrüsenebene, und Schilddrüse und Vitamin D teilen viele metabolische Interaktionen. Ein kombinierter Zink-Vitamin-D-Mangel ist extrem häufig und schafft ein Klima für Autoimmunerkrankungen.
Die Nahrungsquellen
Die Ernährung ist strukturell unfähig, unsere Vitamin-D-Bedürfnisse zu decken. Die maximalen Nahrungsaufnahmen liegen um 200–400 IE täglich, während die Hautproduktion 10 000–20 000 IE in 20 Minuten Ganzkörperexposition erzeugt. Diese Größenordnung zeigt, wie sehr Vitamin D vor allem ein Sonnenhormon ist und nicht wirklich ein Nahrungsnährstoff. Allerdings tragen bestimmte Nahrungsquellen sinnvoll zum Vitamin-D-Status bei, besonders im Winter, wenn die Hautproduktion null ist.
Das Lebertran ist die konzentrierteste Nahrungsquelle mit etwa 1360 IE pro Esslöffel. Unsere Großeltern nahmen es jeden Winter, und es war eine bemerkenswert effektive Maßnahme der öffentlichen Gesundheit. Es bringt außerdem Vitamin A und Omega-3, was es zu einem kompletten funktionellen Lebensmittel macht. Fettfische (Wildlachs, Makrele, Sardine, Hering) bringen 400–600 IE pro 100 Gramm. Wildlachs enthält etwa viermal mehr Vitamin D als gezüchteter Lachs, ein Unterschied, der durch die natürliche Ernährung mit Plankton erklärt wird.
Das Eigelb bringt etwa 40 IE pro Ei, was bescheiden ist, aber kumulativ, wenn du regelmäßig welche konsumierst. Eier von Hühnern aus Freilauf enthalten mehr Vitamin D als die von Käfighühnern, weil sonnenlicht-exponierte Hühner mehr Vitamin D3 synthetisieren, das im Eigelb landet. Butter und Fettkäse bringen niedrige aber nicht unbedeutende Mengen. Kalbsleber ist eine interessante Quelle (etwa 50 IE pro 100 Gramm) zusätzlich zu ihren Eisen-, Zink- und Vitamin-A-Anteilen.
Pilze sind die einzige pflanzliche Vitamin-D-Quelle, aber als D2 (Ergocalciferol), weniger wirksam als D3. Champignons, die UV-Licht ausgesetzt sind, enthalten etwa 400 IE pro 100 Gramm, aber ihr Gehalt variiert sehr je nach Kulturbedingungen. Das ist eine Hilfsquelle für Veganer, nicht mehr.
Die Sonnenlicht-Exposition bleibt die physiologische Quelle schlechthin. Von April bis Oktober, Arme und Beine der Sonne ohne Sonnencreme 15–30 Minuten täglich (helle Haut) oder 30–60 Minuten (dunkle Haut), zwischen 11 und 15 Uhr exponieren. Das ist kein kosmetischer Rat, das ist ein Akt der Gesundheit. Lichttherapie ersetzt nicht das Vitamin-D-Defizit (Lichttherapielampen strahlen sichtbares Licht aus, nicht UVB). Nur Supplementierung funktioniert von November bis März unter unseren Breitengraden.
Die Gegner des Vitamin D
Die Sonnencreme ist der erste Gegner und das Paradoxeste. Ein Sonnenschutzmittel LSF 30 blockiert 97 % der UVB-Strahlung, was die Vitamin-D-Hautproduktion in derselben Proportion reduziert. Die systematische Verwendung von Sonnencreme auf der gesamten exponierten Haut, promoviert durch Melanom-Präventionskampagnen, hatte einen massiven Nebenwirkungseffekt auf den Vitamin-D-Status der Bevölkerung. Der vernünftige Kompromiss ist, Arme und Beine ohne Creme 15–30 Minuten exponieren, bevor man den Sonnenschutz auf Risikozonen (Gesicht, Dekolleté, Schultern) aufträgt.
Die Fettleibigkeit wirkt wie eine Vitamin-D-Falle. Das Fettgewebe speichert das fettlösliche Vitamin D und macht es weniger bioverfügbar. Das ist ein Speichermechanismus, der pathologisch wird, wenn die Fettmasse übermäßig ist: Vitamin D wird in den Adipozyten gefangen, statt im Blut zu zirkulieren. Übergewichtige Menschen benötigen 1,5- bis 2-mal höhere Dosen, um den gleichen Blutspiegel zu erreichen.
Die Statine können die Vitamin-D-Synthese beeinträchtigen. Das 7-Dehydrocholesterin, der Hautvorläufer des Vitamin D, ist ein Cholesterin-Derivat. Statine hemmen die HMG-CoA-Reduktase vor der Cholesterin-Synthese-Kette, was theoretisch die Verfügbarkeit von 7-Dehydrocholesterin reduzieren kann. Die klinische Auswirkung bleibt debattiert, aber es ist ein Faktor, den man bei Patienten unter Statinen mit niedrigem Vitamin D berücksichtigen sollte.
Die Corticosteroide (Kortison, Prednison) beschleunigen den Vitamin-D-Katabolismus und reduzieren die intestinale Calciumaufnahme. Patienten unter Langzeitcorticotherapie sind systematisch gefährdet für Vitamin-D-Mangel und Osteoporose. Supplementierung ist in diesem Kontext unerlässlich.
Die Antikonvulsiva (Phenytoin, Carbamazepin, Phenobarbital) induzieren hepatische Zytochrom-P450-Enzyme, die 25-OH-D3 abbauen. Epileptische Patienten unter Langzeittherapie haben signifikant niedrigere Vitamin-D-Werte und ein erhöhtes Frakturrisiko.
Die Protonenpumpenhemmer (PPI), massenhaft gegen Magenbrennen verschrieben, reduzieren die Aufnahme von Nahrungsvitamin D, indem sie die Magensäure verringern. Das ist derselbe Mechanismus, der die Aufnahme von Magnesium, Zink und Eisen stört. PPIs sind Mikronährstoff-Diebe, die die Medizin trotzdem fließend verschreibt.
Patienten mit Malabsorption (Zöliakie, Morbus Crohn, schwere Dysbiose, Darmpermeabilität) nehmen orales Vitamin D, egal welche Dosis, schlecht auf. Bei diesen Patienten muss die Darmbarriere-Reparatur die Vitamin-D-Supplementierung vorausgehen oder begleiten.
Die vergessenen Ursachen des Mangels
Die erste vergessene Ursache, und die skandalöseste, sind die trügerischen Labornormen. Die Normen setzen den „Normalwert”-Grenzwert von 25-OH-D3 auf 30 ng/mL. Dieser Grenzwert wurde definiert, um schwere Knochenkrankheiten durch profundem Mangel – Rachitis beim Kind und Osteomalazie beim Erwachsenen – zu verhindern. Es ist ein Überlebenswert, kein Gesundheitswert. Die Endocrine Society empfiehlt einen Wert von 40–60 ng/mL. Michael Holick (Boston University) befürwortet 50–80 ng/mL[^1]. Beobachtungsstudien zeigen, dass in dieser Spanne die Vorteile für Immunität, Krebsprävention, neurologischen Schutz und Muskelgesundheit am meisten ausgeprägt sind. Wenn man den Normalisierungs-Grenzwert auf 50 ng/mL erhöhte, müsste man die Bevölkerung massiv supplementieren. Das ist eine wirtschaftliche Entscheidung, die als wissenschaftliche Entscheidung verkleidet ist. In der Naturheilkunde streben wir das Optimale an, nicht das Minimum.
Die zweite vergessene Ursache ist der Polymorphismus des VDR-Rezeptors. Der VDR, wie alle Kernrezeptoren, kann genetische Varianten (SNP-Polymorphismen) zeigen, die seine Effizienz ändern. Die am meisten untersuchten Polymorphismen sind FokI, BsmI, ApaI und TaqI. Einige Varianten reduzieren die Affinität des VDR für Calcitriol, was bedeutet, dass selbst mit einem korrekten Blutwert von 25-OH-D3, die biologische Wirkung auf Zellebene vermindert ist. Diese Patienten benötigen höhere Blutwerte, um den gleichen physiologischen Nutzen zu erhalten. Das ist eine mögliche Erklärung für diese Patienten, die richtig supplementieren, einen Wert von 50 ng/mL erreichen, aber trotzdem Mangelsymptome zeigen. Die Nutrigenomik öffnet hier faszinierende Perspektiven für die Personalisierung der Dosierungen.
Die dritte vergessene Ursache ist der bidirektionale Zusammenhang mit Autoimmunität. Wir wissen, dass Vitamin-D-Mangel Autoimmunerkrankungen fördert, indem er Th1- und Th17-Reaktionen entf

Laisser un commentaire
Sois le premier à commenter cet article.