Sophie tiene treinta y nueve años. Vino a consulta porque su gastroenterólogo no encontraba “nada”. Colonoscopia normal. Gastroscopia normal. Análisis de sangre impecable. Sin embargo, Sophie sufre. Hinchazón diaria después de cada comida, un cansancio que no desaparece desde hace dos años, infecciones urinarias cuatro veces al año, una ansiedad difusa aparecida sin razón identificable, y dolores articulares que el reumatólogo atribuye al estrés. Seis especialistas, cero diagnóstico. Nadie le había hablado nunca del órgano que lleva dentro y que la medicina tardó dos mil años en reconocer.
Su microbiota.
No su “flora intestinal”, ese término un poco anticuado que evoca publicidades de yogures. Su microbiota, en el sentido que la ciencia comprende desde la revolución metagenómica: un verdadero órgano, el último descubierto en el cuerpo humano, compuesto por cien mil millones de microorganismos que pesan entre 1,5 y 2 kilogramos. Diez veces más gérmenes que células en su propio cuerpo. Un ecosistema tan denso, tan complejo, tan individualizado que constituye un código de barras biológico único, tan personal como sus huellas dactilares.
«Que tu alimento sea tu única medicina.» Hipócrates
Hipócrates lo había presentido hace veinticinco siglos al colocar el intestino en el centro de la salud. Marchesseau lo había convertido en el pilar de su naturopatía ortodoxa. Pero hubo que esperar a la secuenciación del metagenoma humano, en los años 2010, para que la ciencia alcanzara finalmente la intuición de los antiguos. Ahora sabemos que este órgano oculto no se limita a digerir. Fabrica vitaminas, entrena el sistema inmunitario, produce neurotransmisores, modula el peso, influye en el humor, e incluso determina la forma en que tus medicamentos actúan en tu cuerpo. Si has leído mi artículo sobre la disbiosis, conoces las consecuencias de un microbiota desequilibrado. Este artículo es su espejo. Cuenta qué es un microbiota en buena salud, cómo funciona, por qué cambia a lo largo de tu vida, y qué revela la genética (en particular el polimorfismo FUT2) sobre tu vulnerabilidad individual.
Un órgano que nadie te ha presentado
El microbiota intestinal no es una acumulación de bacterias presentes accidentalmente en tu tubo digestivo. Es un órgano funcional, integrado en tu fisiología, coevolucionado con la especie humana desde hace cientos de miles de años. Contiene entre quinientas y mil especies bacterianas diferentes, a las que se suman arqueas, virus (bacteriófagos), levaduras y hongos microscópicos. La metagenómica, esa técnica que permite secuenciar el ADN de todos los microorganismos presentes en una muestra de heces sin necesidad de cultivarlos, revolucionó nuestra comprensión de este ecosistema. Antes, solo conocíamos las pocas especies cultivables en laboratorio, apenas el 30% del microbiota real. Desde entonces, hemos descubierto un continente invisible.
Lo que hace este órgano fascinante es que es único en cada individuo. Incluso gemelos monozigóticos, que comparten el 100% de su ADN humano, no tienen el mismo microbiota. La composición de tu flora depende de tu nacimiento (parto vaginal o cesárea), de tu lactancia (materna o artificial), de tu alimentación, de tu entorno, de tus infecciones, de tus tratamientos médicos, de tu estrés, de tu genética. Es un órgano vivo, plástico, en perpetua evolución, que lleva la huella de toda tu historia biológica.
El proyecto MetaHIT (Metagenomics of the Human Intestinal Tract), lanzado en 2008 y financiado por la Comisión Europea, identificó 3,3 millones de genes microbianos en el microbiota intestinal humano. Eso es 150 veces más que el genoma humano, que solo cuenta con 22.000 genes codificantes. En otras palabras, llevas en ti muchos más genes microbianos que genes humanos. Y estos genes microbianos codifican funciones metabólicas que tus propias células no saben realizar: la degradación de ciertas fibras vegetales, la síntesis de vitaminas K y B12, la producción de ácidos grasos de cadena corta, la desintoxicación de ciertos xenobióticos.
Cómo tu microbiota evoluciona a lo largo de tu vida
El microbiota no es un órgano fijo. Nace, se construye, madura, se estabiliza y declina contigo. Y cada etapa de este recorrido influye en tu salud de manera determinante.
Todo comienza en el nacimiento. Un bebé nacido por parto vaginal es colonizado primero por los Lactobacilus y Bifidobacterias de la vagina y el períneo maternos. Un bebé nacido por cesárea es colonizado por las bacterias de la piel de la madre y del ambiente hospitalario (Estafilococos, Clostridium). La diferencia no es anecdótica. Los estudios de Dominguez-Bello (2010) mostraron que los niños nacidos por cesárea presentan un microbiota significativamente menos diversificado durante los dos primeros años de vida, con riesgo aumentado de alergias, asma, dermatitis atópica y obesidad infantil. La lactancia materna continúa el trabajo de colonización: la leche materna contiene más de 200 oligosacáridos (los HMO, Human Milk Oligosaccharides) que el lactante no puede digerir, pero que sus Bifidobacterias utilizan como combustible exclusivo. Estos oligosacáridos no alimentan al bebé. Alimentan su flora. Es un sistema de una inteligencia biológica notable.
La infancia es el período de construcción y diversificación. Cada alimento introducido, cada contacto con el entorno (tierra, animales, otros niños), cada infección superada enriquece el repertorio microbiano. La hipótesis higienista de Strachan (1989) sugiere que el exceso de higiene, los antibióticos pediátricos frecuentes y la falta de contacto con la naturaleza empobrece el microbiota del niño y aumenta el riesgo de alergias y enfermedades autoinmunes en la edad adulta. Los niños que crecen en la granja, en contacto con animales y tierra, tienen un microbiota más rico y diversificado que los niños urbanos, y desarrollan significativamente menos alergias (estudio PARSIFAL, 2006).
Alrededor de los tres años, el microbiota alcanza su composición adulta y se estabiliza. Se mantiene relativamente constante durante varias décadas, siempre que no sufra agresiones mayores (antibioterapia intensa, estrés crónico, enfermedad grave, alimentación desnaturalizada). Pero a partir de los sesenta y cinco años, la diversidad microbiana declina progresivamente. Las Bifidobacterias protectoras disminuyen. Las especies pro-inflamatorias (Clostridium, Enterobacteriaceae) aumentan. Esta disbiosis relacionada con la edad contribuye a la inflamación crónica de bajo grado que llamamos inflammaging, este envejecimiento inflamatorio que subyace a la mayoría de enfermedades degenerativas del anciano. Los centenarios japoneses de Okinawa, los más estudiados del mundo, mantienen un microbiota notablemente diversificado, rico en Bifidobacterias y en productores de butirato, hasta una edad avanzada. Su alimentación tradicional (rica en fibras, en algas, en verduras fermentadas, pobre en azúcares refinados y en carnes rojas) probablemente no es ajena a esta longevidad excepcional.
Las cuatro funciones fundamentales
El microbiota no es un simple pasajero. Es un órgano activo que cumple cuatro funciones fundamentales sin las cuales tu salud se desmorona.
La primera es la función de barrera. Las bacterias comensales tapicen la mucosa intestinal y forman un biofilm protector que impide que los patógenos se implanten. Es el principio de la exclusión competitiva: las buenas bacterias ocupan el territorio, consumen los nutrientes disponibles, producen sustancias antimicrobianas (ácido láctico, bacteriocinas, peróxido de hidrógeno) y mantienen las especies oportunistas en minoría. Cuando este biofilm protector se empobrece, los patógenos colonizan la mucosa, la inflamación se instala, y las uniones estrechas entre enterocitos se relajan. Es la permeabilidad intestinal, el leaky gut, la puerta de entrada del atascamiento que Seignalet describía en las enfermedades autoinmunes.
La segunda es la función metabólica. Las bacterias del colon fermentan las fibras alimentarias que tus propias enzimas no pueden digerir y producen ácidos grasos de cadena corta (AGCC): acetato, propionato y sobre todo butirato. El butirato es el combustible preferido de los colonocitos, las células de la mucosa del colon. Alimenta la pared intestinal, mantiene la integridad de la barrera, reduce la inflamación local, modula la expresión de genes (efecto epigenético) y estimula la apoptosis de células cancerosas. Los pacientes con cáncer colorrectal presentan sistemáticamente tasas de butirato reducidas y un empobrecimiento de Faecalibacterium prausnitzii, la principal especie productora de butirato. El microbiota también sintetiza vitaminas K (indispensable para la coagulación y la fijación del calcio en el hueso), B12 (cofactor de la metilación y síntesis de globinas), B9 (ácido fólico, renovación celular), B2, B5 y B8. Participa en el metabolismo de los ácidos biliares, la degradación del oxalato (prevención de cálculos renales) y la transformación de los polifenoles alimentarios en metabolitos bioactivos.
La tercera es la función inmunológica. Es una cifra que repito en consulta porque cambia la perspectiva: el 70% de tu sistema inmunitario reside en tu intestino, en el GALT (Gut-Associated Lymphoid Tissue). Este tejido linfoide asociado al intestino contiene placas de Peyer, linfocitos intraepiteliales, células dendríticas e IgA secretoras. El microbiota entrena este sistema inmunitario desde el nacimiento. Las bacterias comensales enseñan literalmente a tu inmunidad a distinguir el yo del no-yo, lo peligroso de lo inofensivo. Esto es lo que llamamos tolerancia inmune. Cuando el microbiota está empobrecido, esta educación inmunitaria es incompleta. El sistema inmunitario se vuelve demasiado reactivo (alergias, autoinmunidad, como en la tiroiditis de Hashimoto) o demasiado permisivo (infecciones recidivantes, déficit inmunitario funcional).
La cuarta función, la más reciente en ser identificada, es la modulación farmacológica. El microbiota influye en la forma en que los medicamentos actúan en tu cuerpo. Algunas bacterias activan profármacos (como la sulfasalazina utilizada en la enfermedad de Crohn, que debe ser escindida por enzimas bacterianas para liberar su principio activo). Otras inactivan moléculas terapéuticas. Otras aún las transforman en metabolitos tóxicos. Zimmermann et al. (2019) publicaron en Nature un estudio mostrando que 176 medicamentos de 271 probados fueron significativamente metabolizados por al menos una cepa bacteriana intestinal. Esto significa que dos pacientes tomando el mismo medicamento a la misma dosis pueden tener respuestas radicalmente diferentes, no por su genética humana, sino por su microbiota. La farmacomicrobiomática es un campo en plena explosión que podría transformar la medicina personalizada en las próximas décadas.
La eubiosis: el microbiota en buena salud
Se habla mucho de disbiosis, ese desequilibrio de la flora que detallé en mi artículo dedicado. Pero rara vez se habla de su contrario: la eubiosis. La eubiosis es el estado de equilibrio del microbiota. Es el objetivo de todo acompañamiento naturopático de la esfera digestiva. No es un estado fijo, es un equilibrio dinámico, un ecosistema vivo que se adapta permanentemente, pero que se mantiene funcional, diversificado, protector.
Concretamente, un microbiota en eubiosis se caracteriza por una alta biodiversidad (cuantas más especies diferentes, más resistente es el ecosistema), una dominancia de especies protectoras (Bifidobacterium, Lactobacillus, Faecalibacterium prausnitzii, Akkermansia muciniphila), una producción óptima de butirato, una barrera intestinal íntegra y un sistema inmunitario correctamente educado.
¿Cómo construir la eubiosis en el día a día? La alimentación es el principal apalancamiento. El consenso científico actual recomienda consumir aproximadamente 100 gramos de prebióticos al día en forma de fibras alimentarias variadas y polifenoles. Esta cifra puede parecer elevada, pero es alcanzable con una alimentación rica en verduras (puerros, espárragos, alcachofas, topinambures, cebollas, ajo), en frutas enteras, en legumbres (lentejas, garbanzos, alubias), en cereales integrales sin gluten (arroz integral, trigo sarraceno, quinoa) y en alimentos fermentados (chucrut crudo, kéfir, miso, kimchi). Los polifenoles del té verde, del cacao crudo, de los frutos rojos, de la cúrcuma y de las hierbas aromáticas alimentan selectivamente las especies protectoras. La alimentación antiinflamatoria que recomiendo en consulta es naturalmente rica en estos prebióticos.
Pero alimentar las buenas bacterias no es suficiente. También hay que dejar de destruir el ecosistema. Comer ecológico en la medida de lo posible, porque los pesticidas (el glifosato en primer lugar) son biocidas que no hacen distinción entre las malas hierbas del campo y las buenas bacterias de tu colon. Perturbado et al. (2014) mostraron que el glifosato, incluso a dosis consideradas “seguras” por los organismos reguladores, alteraba significativamente la composición del microbiota en animales, favoreciendo especies patógenas (Clostridium) en detrimento de las protectoras (Lactobacillus). Evitar antibióticos innecesarios, esas prescripciones sistemáticas para anginas virales o bronquitis banales que diezman la flora sin beneficio clínico. Masticar lentamente, treinta veces por bocado si es posible, porque la digestión comienza en la boca y los alimentos mal masticados llegan al intestino en una forma que las bacterias no saben gestionar correctamente. No comer en exceso, porque la sobrecarga digestiva favorece la fermentación patológica y las putrefacciones. Evitar los inhibidores de la bomba de protones (IBP) a largo plazo, esos antiácidos prescritos como caramelos que, al suprimir la acidez gástrica, permiten que bacterias patógenas colonicen el intestino delgado (esta es una de las causas del SIBO, del que hablo más adelante). Limitar el azúcar refinado, que alimenta selectivamente levaduras y bacterias de fermentación. Limitar la carne roja, cuyos residuos de putrefacción producen metabolitos tóxicos (aminas, indoles, fenoles). Y consumir pescado graso (sardinas, caballas, anchoas) dos o tres veces a la semana por los omega-3 EPA/DHA que modulan la inflamación intestinal por la vía de las resolvinas.
El SIBO: cuando las bacterias suben donde no deberían
El SIBO (Small Intestinal Bacterial Overgrowth), o sobrecrecimiento bacteriano del intestino delgado, es un trastorno cada vez más frecuente que muchos gastroenterólogos aún diagnostican mal. En un intestino sano, el intestino delgado contiene relativamente pocas bacterias, aproximadamente diez mil por mililitro de contenido. La mayor parte de la flora se concentra en el colon, donde debe estar. El SIBO ocurre cuando bacterias colónicas remontan al intestino delgado y proliferan donde no deberían estar.
Las consecuencias son características: hinchazón importante en la hora siguiente a la comida (porque las bacterias fermentan los alimentos en el intestino delgado, mucho antes de que lleguen al colon), gases excesivos, dolores abdominales, diarrea o alternancia estreñimiento-diarrea, y sobre todo malabsorción. Las bacterias en exceso en el intestino delgado consumen los nutrientes antes de que la mucosa pueda absorberlos. El hierro, el zinc, la vitamina B12, los ácidos grasos son desviados. El paciente come correctamente, pero sus células no reciben los nutrientes. Es una forma de carencia paradójica, una desnutrición sobre fondo de dieta aparentemente equilibrada.
Las causas del SIBO son múltiples: hipoclorhidria gástrica (a menudo iatrogénica, relacionada con los IBP), ralentización del peristaltismo (hipotiroidismo, neuropatía diabética, estrés crónico), insuficiencia de la válvula ileocecal (que normalmente separa el intestino delgado del colon), cirugía abdominal, adherencias posoperatorias. El diagnóstico se realiza mediante una prueba respiratoria de lactosa o glucosa que mide la producción de hidrógeno y metano por las bacterias. El tratamiento naturopático se basa en antimicrobianos naturales dirigidos (berberina, orégano, EPP), la restauración de la acidez gástrica, el apoyo de la motricidad intestinal y la reparación de la mucosa, como detallo en el protocolo 4R.
El polimorfismo FUT2: tu genética intestinal
Es uno de los conceptos más revolucionarios de la investigación sobre el microbiota, y sin embargo casi nadie ha oído hablar de él fuera de los círculos de genética molecular. El gen FUT2 codifica una enzima llamada Fucosil Transferasa 2. Esta enzima añade un azúcar específico, la alfa-1,2-fucosa, en los glicanos de las mucinas intestinales. Las mucinas son esas glucoproteínas que componen el mucus protector que tapiza la mucosa intestinal. Y los glicanos son las cadenas de azúcares que decoran estas mucinas, formando una especie de bosque molecular en la superficie del intestino.
Este bosque de azúcares no es decorativo. Es funcional. La alfa-1,2-fucosa sirve como sitio de adhesión para las bacterias comensales protectoras, en particular las Bifidobacterias. Es un sistema de anclaje: las buenas bacterias se fijan en las fucosas de las mucinas y forman el biofilm protector de la mucosa. Al mismo tiempo, estas fucosas sirven como señuelos para bacterias patógenas: ciertos patógenos (norovirus, Helicobacter pylori) se aferran a las fucosas de las mucinas en lugar de invadir las células epiteliales, y luego son evacuados con el mucus. Es una defensa pasiva, elegante, silenciosa.
El problema es que aproximadamente el 20% de los caucásicos llevan una mutación no funcional del gen FUT2. Es una mutación de sentido errado que crea un codón de parada prematuro, haciendo que la enzima sea completamente inactiva. Los individuos homocigotos para esta mutación (genotipo se/se) se llaman no-secretores. Su mucosa intestinal no produce alfa-1,2-fucosa en las mucinas. Concretamente, su bosque molecular está amputado de una especie de árbol esencial.
Las consecuencias son profundas y en cascada. El perfil glicánico mucoso se modifica. Las Bifidobacterias tienen menos sitios de anclaje, por lo que el biofilm protector es más frágil. La defensa de adhesión pasiva contra patógenos se reduce. El microbiota está desequilibrado desde el nacimiento, con una subrepresentación de especies protectoras. La estimulación inmunitaria temprana, la que educa el GALT en los primeros años de vida, es incompleta.
Los estudios epidemiológicos muestran que los no-secretores FUT2 tienen riesgo significativamente aumentado de diabetes de tipo 1, de enfermedades inflamatorias crónicas del intestino (enfermedad de Crohn y colitis ulcerosa), de enfermedad celíaca, de colangitis esclerosante primaria, de enterocolitis necrotizante en prematuros, de candidosis recidivante y de cistitis repetidas. No es una fatalidad, es una predisposición. Y es precisamente porque es genética que hay que saberlo: un no-secretor FUT2 debe ser aún más riguroso en su higiene intestinal, su suplementación con probióticos específicos (las cepas de Bifidobacterium longum subsp. infantis, capaces de utilizar HMO y fucosas), y el mantenimiento de su microbiota en el día a día.
La prueba FUT2 se realiza mediante qPCR (reacción en cadena de polimerasa cuantitativa) a partir de un simple frotis bucal o una muestra de sangre. Se realiza una sola vez en la vida, como un grupo sanguíneo. Y cambia la estrategia de acompañamiento naturopático de manera radical. Cuando Sophie, mi paciente del comienzo de este artículo, resultó ser no-secretora FUT2, sus cistitis recidivantes, su disbiosis resistente y sus dolores articulares cobraron un sentido completamente diferente. No era un terreno frágil por accidente. Era un terreno genéticamente predispuesto a la fragilidad mucosa, que necesitaba un enfoque aún más dirigido y más sostenido.
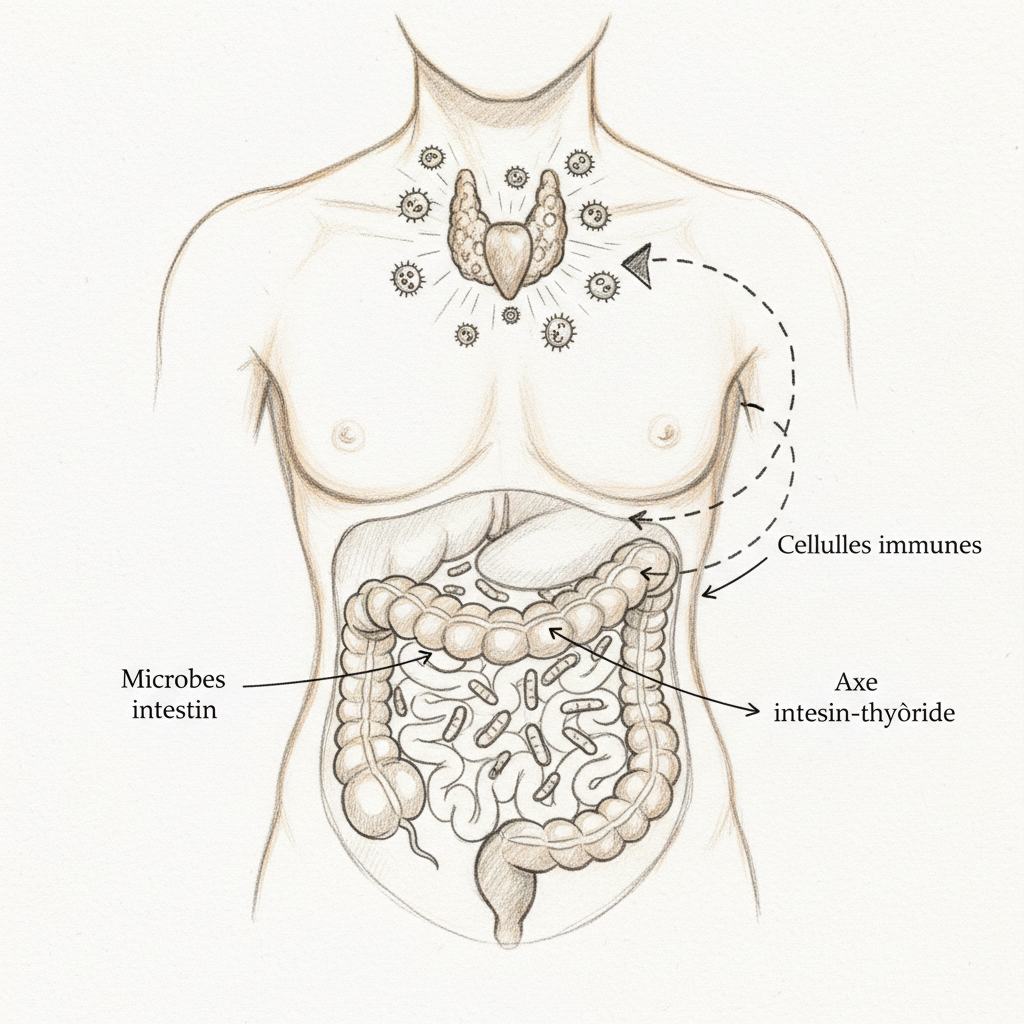
El eje alimentación-microbiota-intestino-cerebro
Si tuviera que elegir un solo descubrimiento científico de los últimos veinte años para explicar a mis pacientes por qué el intestino no es “solo un tubo digestivo”, sería este. El eje Food-Microbiota-Gut-Brain, o eje alimentación-microbiota-intestino-cerebro, es un sistema de comunicación bidireccional que conecta tu plato con tu cerebro pasando por tus bacterias intestinales.
El nervio vago, este décimo nervio craneal que desciende del tronco cerebral hasta el abdomen, es la autopista principal de esta comunicación. El ochenta por ciento de sus fibras son aferentes, es decir, que suben del intestino al cerebro, no al revés. Tu intestino habla al cerebro mucho más de lo que el cerebro habla al intestino. Y lo que le dice depende directamente de la composición de tu microbiota.
Las bacterias intestinales producen neurotransmisores. Es un hecho establecido, no una hipótesis. Ciertas cepas de Lactobacillus y Bifidobacterium producen GABA, el principal neurotransmisor inhibidor del sistema nervioso central, el que calma la ansiedad. Enterococcus y Streptococcus producen serotonina. E. coli y Bacillus producen dopamina y noradrenalina. Lactobacillus reuteri modula la producción de oxitocina, la hormona del vínculo social. Como explico en mi artículo sobre la serotonina, el 80% de la serotonina de tu cuerpo se fabrica en tu intestino, por las células entéricas de la mucosa, bajo la influencia directa del microbiota. Un microbiota empobrecido es menos triptófano convertido en serotonina, menos serotonina convertida en melatonina por la noche, y por lo tanto sueño alterado, humor alterado, umbral de dolor reducido.
El butirato, ese ácido graso de cadena corta producido por las bacterias a partir de fibras, no solo alimenta los colonocitos. Atraviesa la barrera hematoencefálica y ejerce efectos antiinflamatorios y neuroprotectores directos sobre el cerebro. Los estudios en modelos animales muestran que el butirato mejora la memoria, reduce la ansiedad, favorece la neurogénesis hipocampal (el nacimiento de nuevas neuronas en el hipocampo, la estructura cerebral de la memoria) y protege contra la neurodegeneración. Stilling et al. (2016) publicaron en Frontiers in Behavioral Neuroscience una revisión exhaustiva de estos mecanismos, calificando el butirato como “molécula neuroactiva clave del eje microbiota-intestino-cerebro”.
Lo que conecta el intestino al cerebro también conecta el intestino al dolor crónico. La fibromialgia, ese síndrome de atascamiento celular que acompaño regularmente en consulta, se inscribe exactamente en esta lógica: un microbiota empobrecido que ya no produce suficiente butirato, una barrera intestinal porosa que deja pasar endotoxinas (LPS), una neuroinflamación crónica que reduce el umbral de dolor, un déficit en serotonina que amplifica la percepción dolorosa y perturba el sueño reparador. Todo está conectado.
Microbiota y enfermedades crónicas: el hilo rojo
La investigación de los últimos veinte años ha establecido correlaciones sólidas entre la composición del microbiota y un número creciente de enfermedades crónicas. No son simples asociaciones estadísticas. En muchos casos, los estudios de trasplante fecal en animales han demostrado un vínculo causal: trasplantar el microbiota de un individuo enfermo a uno sano transfiere la enfermedad.
La obesidad es el ejemplo más llamativo. Los trabajos pioneros de Jeffrey Gordon en la Universidad Washington de Saint Louis (2006) mostraron que los ratones obesos tenían un microbiota enriquecido en Firmicutes y empobrecido en Bacteroidetes en comparación con ratones delgados. Al trasplantar el microbiota de un ratón obeso a un ratón axénico (sin gérmenes), este último ganaba significativamente más peso que el ratón que recibía el microbiota de un ratón delgado, con alimentación idéntica. El microbiota de los obesos extrae más calorías de los alimentos, estimula el almacenamiento de grasa y mantiene una inflamación de bajo grado que perturba la señalización de la insulina y de la leptina (la hormona de saciedad).
La diabetes de tipo 2 comparte los mismos mecanismos microbianos. La disbiosis favorece la endotoxemia metabólica (paso de LPS bacterianos al torrente sanguíneo), que mantiene la inflamación sistémica y la resistencia a la insulina. Las enfermedades cardiovasculares están vinculadas al microbiota a través de la TMAO (trimetilamina N-óxido), un metabolito producido por ciertas bacterias a partir de colina y carnitina presentes en carnes rojas. La TMAO favorece la aterosclerosis al estimular la acumulación de colesterol en los macrófagos de la pared arterial.
Las enfermedades autoinmunes (Crohn, colitis ulcerosa, enfermedad celíaca, Hashimoto, artritis reumatoide) comparten un denominador común: una pérdida de biodiversidad microbiana, un empobrecimiento de productores de butirato, y un aumento de permeabilidad intestinal que desencadena la respuesta autoinmune por mimetismo molecular. Como explico en mi artículo sobre Hashimoto, la cascada xenoimmune de Seignalet siempre comienza con un intestino que ya no cumple su función de barrera. Y el SOP, ese síndrome hormonal femenino tan frecuente, ahora está asociado a un perfil microbiano específico, con empobrecimiento de Lactobacilus y dominancia de especies pro-inflamatorias que perturban el metabolismo del estrógeno a través del estrobioma.



Laisser un commentaire
Sois le premier à commenter cet article.