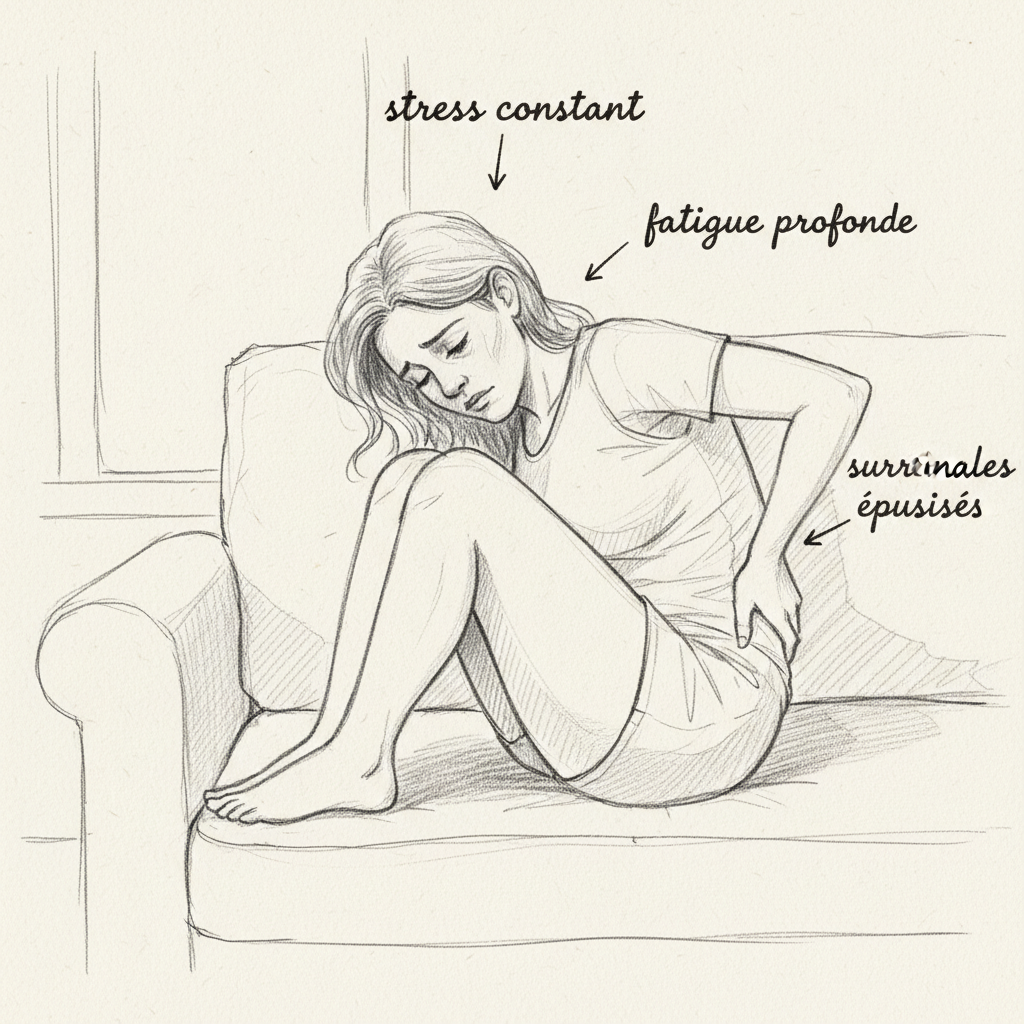
Claire ha quarantaquattro anni. Prende Levothyrox da due anni. Il suo endocrinologo aggiusta il dosaggio ogni tre mesi, a volte aumentando, a volte riducendo, senza mai trovare il giusto equilibrio. È sempre stanca. Non una stanchezza ordinaria, quella che senti dopo una brutta notte. No, una stanchezza profonda, viscerale, che non passa né con il sonno né con le vacanze. La mattina ha bisogno di due caffè per funzionare. Verso le tre del pomeriggio crolla. La sera, paradossalmente, si sveglia un po’, ma poi il sonno la fugge fino alle due di notte. Quando le ho chiesto da quanto tempo durasse, mi ha guardato con quella espressione che conosco bene, quella dei pazienti che hanno smesso di sperare in una risposta, e ha detto: «Da sempre. O quasi».
Il suo fascicolo conteneva tre bilanci tiroidei impeccabili. TSH nei limiti normali. T4 libera corretta. Nessun anticorpo. Sulla carta, Claire stava bene. Ma nessuno aveva dosato il suo cortisolo salivare. Nessuno aveva guardato le sue ghiandole surrenali. E nessuno le aveva spiegato che il suo problema non era forse tiroideo, ma surrenale. Che la sua tiroide andasse piano non perché fosse malata, ma perché le sue ghiandole surrenali, esauste dopo anni di stress cronico, avevano deviato l’intera macchina ormonale per il loro beneficio.
Il Dr Didier Cosserat scrive nei suoi lavori sulla fatica surrenale: «L’affaticamento surrenalico è forse la causa più frequente di insufficienza tiroidea, sia clinica che subclinica, eppure la più spesso ignorata». Questa frase risuona nel mio studio quasi ogni settimana. Infatti, su più di trecento consultazioni tiroidee, stimo che un terzo dei pazienti che vedo non soffra di un problema di tiroide in senso stretto. Soffrono di un problema di ghiandole surrenali che si maschera da ipotiroidismo.
Se vuoi prima capire il funzionamento globale della tiroide e i suoi fattori nutrizionali, inizia con il mio articolo sulla tiroide e la micronutrizione. Se vuoi capire perché l’ipotiroidismo non è una diagnosi ma un sintomo, leggi questo articolo. Qui, ci immergeremo nel triangolo cortisolo, ghiandole surrenali, tiroide. E soprattutto, parleremo dell’ordine in cui bisogna trattare questi due sistemi, perché l’ordine è tutto.
Il triangolo che nessuno ti spiega
Per capire perché le ghiandole surrenali e la tiroide sono così intimamente collegate, bisogna risalire a una struttura del cervello che orchestra le due: l’ipotalamo. L’ipotalamo è il direttore d’orchestra ormonale del tuo corpo. Pilota due assi in parallelo. L’asse ipotalamo-ipofisario-tiroideo (HHT) controlla la tua tiroide tramite il TRH poi il TSH. L’asse ipotalamo-ipofisario-surrenale (HPA) controlla le tue ghiandole surrenali tramite il CRH poi l’ACTH. Questi due assi condividono lo stesso punto di partenza. Utilizzano gli stessi circuiti di retroazione. E quando uno si impenna, l’altro ne paga il prezzo.
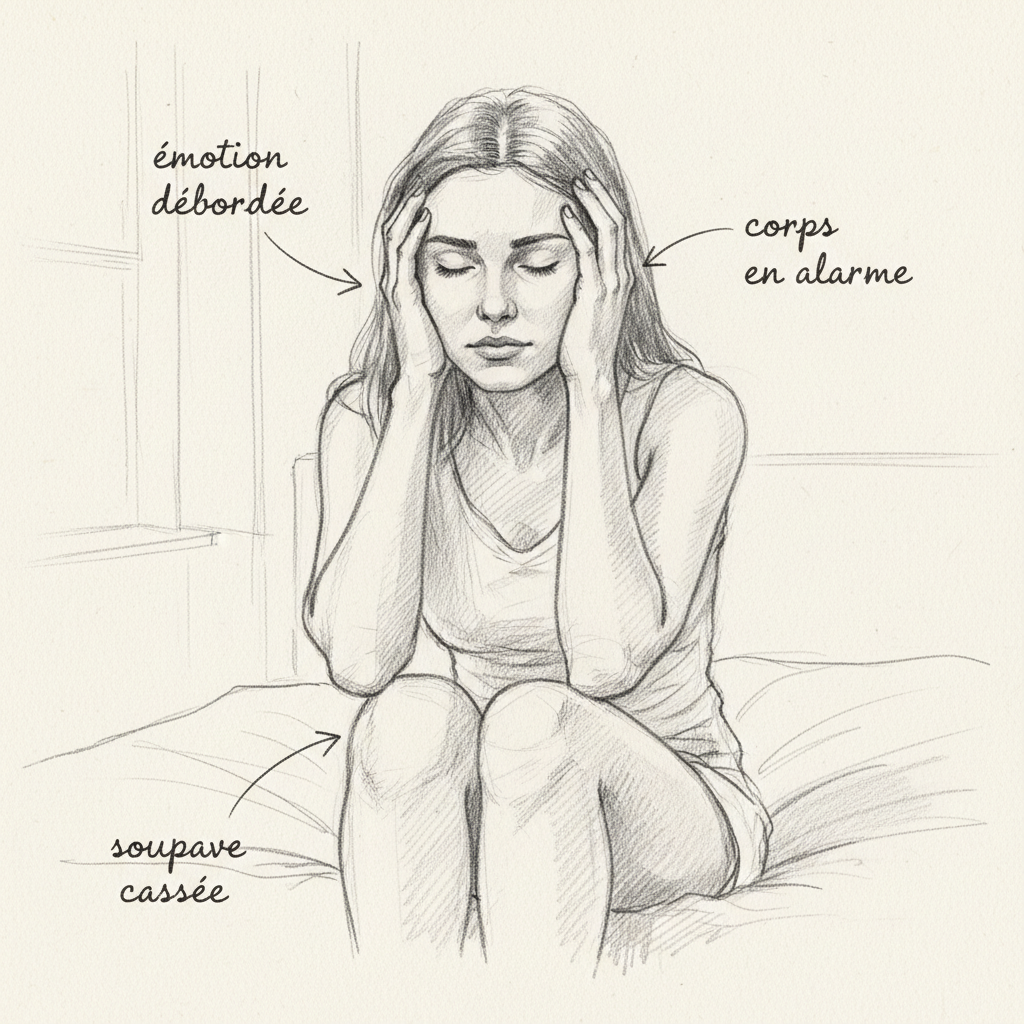
Il cortisolo, ormone prodotto dalle ghiandole surrenali in risposta allo stress, è al centro di questa interazione. In quantità fisiologiche, il cortisolo è indispensabile. Mantiene la glicemia, regola l’infiammazione, ti permette di alzarti la mattina. Ma quando lo stress diventa cronico, quando il cortisolo rimane elevato giorno dopo giorno, settimana dopo settimana, iniziano i danni. Il cortisolo in eccesso inibisce direttamente la produzione di TSH dall’ipofisi. Meno TSH significa meno stimolazione tiroidea. Il Dr Hertoghe insiste su questo punto nelle sue formazioni: un paziente in ipercortisolismo cronico presenta quasi sempre un TSH basso o basso-normale, non perché la sua tiroide stia bene, ma perché l’ipofisi è messa a tacere dal cortisolo.
Ma il cortisolo non si ferma qui. Blocca anche la conversione della T4 in T3 attiva a livello del fegato e dei tessuti periferici. Il fegato, ricordiamolo, assicura circa il sessanta per cento di questa conversione. Ho dettagliato questo meccanismo epatico in il mio articolo sulla tiroide e il fegato. Sotto l’effetto del cortisolo cronico, gli enzimi deiodinasi che assicurano questa conversione sono inibiti. La T4 è allora reindirizzata verso una via alternativa: la T3 inversa.

La T3 inversa, quell’ormone che ti ruba la vita
La T3 inversa è probabilmente il concetto più frainteso di tutta l’endocrinologia. Eppure, è uno dei più importanti per chiunque soffra di stanchezza cronica senza spiegazione chiara. La T3 inversa è un’immagine speculare della T3 attiva. Chimicamente, è la stessa molecola, ma invertita. Si lega agli stessi recettori cellulari della T3 attiva, salvo che non li attiva. Li blocca. Immagina una chiave che entra nella serratura ma non gira, e impedisce alla chiave giusta di entrare. È esattamente quello che fa la T3 inversa.
In situazione normale, il tuo corpo produce un po’ di T3 inversa. È un meccanismo di regolazione, un freno fisiologico. Ma sotto stress cronico, sotto infiammazione, in presenza di metalli pesanti o di malattie croniche, l’equilibrio si ribalta. Il corpo converte sempre più T4 in T3 inversa invece che in T3 attiva. È una strategia di sopravvivenza: di fronte al pericolo, il tuo organismo rallenta il metabolismo per risparmiare energia. In periodo di carestia, di malattia grave o di pericolo immediato, è intelligente. Ma quando il «pericolo» è uno spazio aperto rumoroso, un capo tossico, notti troppo corte, un carico mentale permanente e un mutuo che pesa, questo meccanismo di sopravvivenza si ritorce contro di te.
La trappola diagnostica è terribile. Il tuo TSH può essere normale. La tua T4 libera può essere normale. Persino la tua T3 libera può sembrare accettabile. Ma se la tua T3 inversa è elevata, il rapporto T3 attiva su T3 inversa crolla, e le tue cellule sono in ipotiroidismo mentre il tuo esame del sangue dice il contrario. Il Dr Lam, specialista della fatica surrenale, chiama questo il «sindrome del test normale». Hai tutti i sintomi dell’ipotiroidismo, ti senti spento, rallentato, fredoloso, annebbiato, ma il tuo medico guarda i numeri e ti dice che tutto va bene. Alcuni pazienti finiscono dallo psichiatra mentre il problema è puramente ormonale.
Questo fenomeno di dominanza in T3 inversa ha una particolarità che lo rende ancora più insidioso: persiste anche dopo che il cortisolo si è normalizzato. La T3 inversa ha un’emivita più lunga della T3 attiva. Si accumula nei tessuti. I recettori cellulari, saturi di T3 inversa, impiegano tempo a «ripulirsi». È per questo che alcuni pazienti, anche dopo aver lasciato un ambiente stressante, impiegano mesi a recuperare. Il cortisolo è sceso, ma i danni persistono.
Il furto di pregnenolone, o come lo stress devia i tuoi ormoni
Esiste un meccanismo ancora più profondo che spiega perché lo stress cronico devasta il sistema ormonale nel suo insieme. Questo meccanismo ha un nome significativo: il furto di pregnenolone. O «pregnenolone steal» in inglese.
Il pregnenolone è la molecola madre. È prodotto a partire dal colesterolo nei mitocondri, ed è il punto di partenza di tutti gli ormoni steroidei: cortisolo, aldosterone, DHEA, testosterone, progesterone, estrogeni. In tempi normali, il pregnenolone è distribuito equamente tra questi diversi percorsi di sintesi. Ma in situazione di stress cronico, il corpo prende una decisione di selezione. Reindirizza massicciamente il pregnenolone verso la produzione di cortisolo, a detrimento di tutti gli altri ormoni.
È una scelta di sopravvivenza. Il cortisolo è l’ormone della fuga o della lotta. Per il tuo organismo, produrre cortisolo è più urgente che produrre progesterone o DHEA. Il problema è che quando questo deviamento dura mesi o anni, le conseguenze si accumulano. La progesterone cala, creando una dominanza relativa di estrogeni (anche senza che gli estrogeni aumentino). Questa dominanza estrogenica aumenta la TBG (proteina di trasporto degli ormoni tiroidei), il che sequestra la T3 e la T4, rendendole indisponibili per le cellule. Se sei una donna e soffri di cicli mestruali dolorosi, questo meccanismo è probabilmente in gioco. La fatica surrenale nella donna è d’altronde spesso confusa con un semplice squilibrio estro-progestativo. La DHEA cala, il che accelera l’invecchiamento e indebolisce l’immunità. Il testosterone cala, il che aggrava la stanchezza, la perdita muscolare e il calo della libido.
Vedi il quadro? Lo stress cronico non blocca solo la tiroide direttamente via cortisolo. La blocca anche indirettamente squilibrando l’intero terreno ormonale. È un effetto domino. E la tiroide, situata alla fine della catena, ne subisce le conseguenze piene senza esserne direttamente responsabile. Ho visto in consultazione donne il cui esame tiroideo si è normalizzato semplicemente correggendo il furto di pregnenolone, senza toccare la tiroide stessa. Claire ne fa parte.
Il dispatch energetico secondo Marchesseau
Per andare ancora più a fondo nella comprensione di questo meccanismo, bisogna evocare un concetto che uso spesso in consultazione e che viene da Pierre-Valentin Marchesseau, il padre della naturopatia francese. Marchesseau descrive quello che chiama il dispatch energetico. L’idea è semplice ma potente: il tuo corpo dispone di una quantità finita di energia ogni giorno, e la distribuisce secondo un ordine di priorità immutabile.
In cima alla lista, la sfera mentale e nervosa. Il tuo cervello consuma costantemente, che lavori o che rumini. Poi viene la sfera digestiva, che inghiotte una parte considerevole della tua energia (digerire un pasto pesante può monopolizzare fino al quaranta per cento della tua energia disponibile). Poi la locomozione, l’attività fisica. E tutto in fondo alla lista, relegata all’ultimo rango, l’eliminazione e la rigenerazione. Il tuo corpo non elimina, non ripara, non rigenera se non quando rimane energia dopo aver alimentato tutto il resto.
Questo concetto illumina il legame stress-ghiandole surrenali-tiroide in un modo che la biochimica sola non permette. Un paziente stressato cronicamente monopolizza l’essenza della sua energia nella sfera mentale. Il suo cervello gira in loop, consuma glucosio, magnesio, vitamine B, serotonina. Per produrre questa energia nervosa, le ghiandole surrenali sono sollecitate permanentemente: cortisolo al mattino per iniziare, adrenalina durante il giorno per resistere, cortisolo di nuovo la sera quando dovrebbe scendere. Non rimane nulla per la rigenerazione, per la disintossicazione epatica, per la sintesi ormonale tiroidea. La tiroide rallenta non perché sia malata, ma perché il corpo ha deciso che non fosse prioritaria.
È esattamente quello che Marchesseau descriveva quando parlava del «raffreddore delle vacanze». Sai, quella influenza che ti colpisce il primo giorno di vacanza? Non è una coincidenza. La tua corteccia mentale finalmente si disconnette, l’energia si redistribuisce, e il corpo approfitta per fare una grande pulizia (febbre, muco, stanchezza). Le tue ghiandole surrenali finalmente rilasciano la pressione, e tutta la tossemia accumulata durante mesi di stress riappare in superficie.
Fatica surrenale: la diagnosi che il tuo medico rifiuta
La fatica surrenale, o insufficienza cortisolica parziale, è un concetto che divide la medicina. Gli endocrinologi convenzionali riconoscono solo due stati surrenali: il morbo di Addison (insufficienza surrenale totale, malattia rara e grave) e la sindrome di Cushing (eccesso di cortisolo). Tra i due? Nulla. Un deserto diagnostico. Eppure, è precisamente in questo spazio intermedio che si trovano milioni di pazienti esausti i cui esami «non mostrano nulla».
Il Dr Lam descrive la fatica surrenale in diversi stadi progressivi. Il primo stadio è l’allarme: il cortisolo sale in risposta allo stress. Ti senti sollecitato ma ce la fai grazie all’adrenalina e al caffè. Il secondo stadio è la resistenza: il cortisolo rimane elevato permanentemente, la DHEA inizia a calare, i primi sintomi appaiono (sonno disturbato, aumento di peso addominale, irritabilità, voglie di zucchero). Il terzo stadio è l’esaurimento: il cortisolo crolla, le ghiandole surrenali non riescono più a stare al passo con la richiesta, sei stanco dal risveglio, sensibile a tutto, incapace di gestire il minimo stress aggiuntivo. Il quarto stadio è il collasso, vicino ad Addison.
La maggior parte dei pazienti che ricevo in studio si trova tra il secondo e il terzo stadio. Il loro cortisolo ematico del mattino, il solo misurato dalla medicina convenzionale, è spesso «nei limiti normali». Ma il cortisolo salivare su quattro punti della giornata (risveglio, mezzogiorno, sedici ore, andare a letto) racconta una storia completamente diversa. Uno studio pubblicato in Integrative Medicine descrive il caso di una paziente di quarantanove anni, Hashimoto confermato, anti-TPO superiore a mille unità per millilitro (la norma è inferiore a trentacinque). Il suo cortisolo salivare mattutino era a quarantanove nanomoli per litro. Dopo un anno di protocollo surrenale (senza toccare la tiroide), il suo cortisolo è sceso a diciotto virgola tre nanomoli per litro, il suo TSH si è normalizzato a zero virgola quarantotto, e il suo gozzo è regredito in quattro settimane. Quattro settimane. Senza alcuna modifica del suo trattamento tiroideo. Trattando solo le ghiandole surrenali.
I segni che devono farti stare in allerta sono caratteristici. Una stanchezza che non passa nonostante il riposo. Un calo sistematico tra le tre e le cinque del pomeriggio. Una necessità impellente di caffè al mattino per funzionare, di sale nell’alimentazione. Capogiri quando ti alzi troppo velocemente (ipotensione ortostatica). Occhiaie marcate anche quando dormi a sufficienza. Una sensibilità aumentata al freddo, al rumore, alla luce. Infezioni ricorrenti (raffreddori che si protraggono, candidosi ricorrenti). Un sonno non rigenerante. E questa sensazione diffusa che non sei più te stesso, che la tua capacità di resilienza è evaporata. Puoi valutare il tuo livello di fatica surrenale con il questionario cortisolo di Hertoghe.
Perché l’ordine è non negoziabile
È qui che arriviamo al cuore di questo articolo. La domanda non è solo se le tue ghiandole surrenali sono affaticate. La domanda è: in quale ordine bisogna correggere le cose? E la risposta è categorica: ghiandole surrenali prima. Tiroide dopo. Sempre.
Il Dr Hertoghe lo insegna nelle sue formazioni di medicina ormonale. Il Dr Cosserat lo martella nei suoi scritti. Il Dr Lam ne ha fatto il pilastro della sua pratica. E lo constato ogni settimana in studio: dare ormoni tiroidei a un paziente le cui ghiandole surrenali sono esauste peggiora la situazione invece di migliorarla. Perché? Perché gli ormoni tiroidei accelerano il metabolismo. È il loro ruolo. Aumentano il consumo di ossigeno, la produzione di energia, la domanda cellulare. Ma se le ghiandole surrenali non riescono a stare al passo con questa accelerazione, se non riescono a produrre abbastanza cortisolo per sostenere questo aumento metabolico, il corpo entra in panico. Il cuore accelera. L’ansia esplode. Le insonnie si aggravano. La stanchezza paradossalmente peggiora. Alcuni pazienti descrivono la sensazione di un motore che gira troppo veloce senza olio.
È la ragione per cui alcuni pazienti sotto Levothyrox si sentono peggio dopo un aumento di dose. Il loro medico, non vedendo il TSH scendere sufficientemente, aumenta il dosaggio. Il paziente si lamenta di palpitazioni, ansia, tremori, insonnia. Il medico interpreta questi sintomi come un eccesso di T4 e riduce il dosaggio. Il paziente ricade nella stanchezza. Lo yo-yo ormonale può durare anni senza che nessuno pensi a guardare le ghiandole surrenali.
La regola è semplice: finché le ghiandole surrenali non sono stabilizzate, qualsiasi intervento tiroideo è nel migliore dei casi inefficace, nel peggiore dannoso. È come cercare di riparare il motore di un’auto il cui sistema di raffreddamento è in panne. Puoi cambiare le candele, regolare l’iniezione, ottimizzare il carburante, se il motore surriscalda, niente di tutto questo servirà.
Il protocollo in tre tempi
Come uscire da questo circolo vizioso? Il mio protocollo di ricostruzione surrenale si articola in tre tempi, e l’ordine è sacro.
Il primo tempo è la restaurazione surrenale. Dura in genere otto-dodici settimane, talvolta più nei casi gravi. Il magnesio è il primo mattone: trecento-quattrocento milligrammi al giorno sotto forma bisgliccinato, la sera a letto. Il magnesio è il cofattore numero uno della gestione del cortisolo. Ogni molecola di cortisolo prodotta consuma magnesio. In stress cronico, le riserve crollano. Puoi valutare la tua carenza con il questionario magnesio. La vitamina C viene dopo: le ghiandole surrenali sono gli organi più ricchi di vitamina C del corpo umano, e lo stress è il principale consumatore. Un grammo mattina e sera in Ester-C o acerola. Le vitamine B (soprattutto B5, B6 e B12) sostengono la sintesi del cortisolo e dei neurotrasmettitori. Il rodiolagrandiflora (duecento milligrammi di estratto standardizzato al mattino) è l’adattogeno che privilegio in prima intenzione: normalizza il cortisolo elevandolo quando è troppo basso e abbassandolo quando è troppo alto. L’ashwagandha (trecento milligrammi due volte al giorno) completa il quadro, particolarmente efficace per la componente ansiosa e il sonno. La liquirizia, a piccola dose (duecento milligrammi di estratto al mattino, mai la sera, controindicata in ipertensione), rallenta la degradazione del cortisolo e prolunga il suo effetto. Per una integrazione di qualità in magnesio, vitamine B e adattogeni, raccomando Sunday Natural (meno dieci per cento con il codice FRANCOIS10).
Ma l’integrazione non basta se lo stile di vita continua a svuotare le ghiandole surrenali. Il sonno è non negoziabile: coricato prima delle ventitré, alzato a orario fisso, zero schermi un’ora prima di dormire. L’attività fisica deve essere adattata: camminata, yoga, nuoto, mai cardio intenso che esaurisce ancora le ghiandole surrenali (l’HIIT, il CrossFit, le lunghe uscite running vanno evitate in fase di restaurazione). L’alimentazione deve essere ricca di proteine al mattino (uova, mandorle, avocado) per stabilizzare la glicemia, che è intimamente legata al cortisolo. Il digiuno intermittente, per quanto popolare, è spesso controproducente in fatica surrenale perché provoca ipoglicemie che forzano le ghiandole surrenali a produrre ancora più cortisolo.
Il secondo tempo è la valutazione tiroidea, una volta stabilizzate le ghiandole surrenali. È a questo momento, e non prima, che prescrivo un esame tiroideo completo: TSH, T3 libera, T4 libera, T3 inversa, rapporto T3L/rT3, anticorpi anti-TPO e anti-tireoglobulina. Perché aspettare? Perché l’esame tiroideo di un paziente in fatica surrenale è falsato. Il TSH è artificialmente basso (inibito dal cortisolo), la T3 inversa è elevata, il rapporto T3L/rT3 è crollato. Se fai l’esame durante la fase surrenale, rischi di prescrivere Levothyrox a un paziente che non ne ha bisogno, o di sottodesare un paziente che ne ha bisogno. In un numero sorprendente di casi, l’esame tiroideo si normalizza spontaneamente dopo la restaurazione surrenale. La paziente dello studio Integrative Medicine ne è la prova: TSH normalizzato a zero virgola quarantotto senza modifica del trattamento tiroideo. Osservo questo fenomeno regolarmente. Non in tutti i casi, ma abbastanza spesso da giustificare la pazienza.
Il terzo tempo è l’ottimizzazione tiroidea mirata. Se l’esame post-surrenale rivela un’ipotiroidismo persistente, allora interveniamo. Correzione dei cofattori (selenio duecento microgrammi, zinco trenta milligrammi, ferro se la ferritina è bassa, iodio con prudenza). Supporto epatico per la conversione T4 in T3 (cardo mariano, carciofo, rosmarino, cene ricche di cellulosa). Gestione dei perturbatori endocrini che bloccano i recettori tiroidei. Ho dettagliato i sette cofattori essenziali in l’articolo dedicato, e il ruolo del fegato in l’articolo sulla connessione fegato-tiroide.
L’errore che vedo più spesso
L’errore più frequente, quello che incontro quasi ogni settimana, è il paziente che arriva in consultazione con Levothyrox prescritto da mesi, una TSH «controllata», e uno stato che non migliora. Quando gli chiedo se sono state valutate le ghiandole surrenali, la risposta è invariabilmente no. Quando prescrivo un cortisolo salivare su quattro punti, i risultati sono quasi sempre anormali. E quando iniziamo il protocollo surrenale, talvolta senza nemmeno modificare il trattamento tiroideo, il miglioramento è spettacolare.
Claire, la mia paziente dell’inizio di questo articolo, illustra perfettamente questo schema. Il suo cortisolo salivare alle otto era crollato. Quello alle sedici ore era paradossalmente elevato, segno che l’asse HPA aveva perso la sua ritmicità circadiana. Dopo dieci settimane di protocollo surrenale (bisgliccinato di magnesio, vitamina C, complesso B, rodiolagrandiflora al mattino, ashwagandha la sera, coricato alle ventidue trenta, eliminazione del caffè dopo mezzogiorno, camminata quotidiana di trenta minuti), la sua energia mattutina è tornata. Il calo del pomeriggio è scomparso. Il suo sonno si è restaurato. E quando ho controllato il suo esame tiroideo alla dodicesima settimana, la sua T3 libera era aumentata del venticinque per cento e la sua T3 inversa era calata della metà, senza alcun cambiamento del suo dosaggio di Levothyrox.
La tiroide non era cambiata. Erano le ghiandole surrenali che avevano smesso di sabotarla.
Osservo anche l’errore inverso, più raro ma ugualmente istruttivo: il paziente che prende adattogeni e vitamine per le ghiandole surrenali ma rifiuta di far dosare la tiroide. Le ghiandole surrenali e la tiroide funzionano in tandem. Se la tiroide è veramente in panne (Hashimoto avanzato, tiroidectomia, carenza iodica grave), le ghiandole surrenali compensano permanentemente, e nessun protocollo adattogeno potrà restaurarle durevolmente finché la tiroide non viene presa in carico. Il Dr Claeys scrive in Fine dell’ipotiroidismo che le ghiandole surrenali sono i «pompieri della tiroide»: spengono gli incendi quando la tiroide non produce abbastanza calore. Ma anche i pompieri finiscono per esaurirsi se l’incendio non si spegne mai.
La pista digestiva che tutti dimenticano
C’è un ultimo elemento che voglio affrontare, perché è sistematicamente assente dagli articoli sullo stress e la tiroide. Il cortisolo cronicamente elevato distrugge la mucosa digestiva. Riduce la produzione di acido cloridrico, rallenta la peristalsi, fragilizza le giunzioni strette dell’intestino tenue. Il risultato? Un malassorbimento dei cofattori tiroidei (ferro, selenio, zinco, magnesio) e una permeabilità intestinale che apre la porta all’autoimmunità. Ho dettagliato il circolo vizioso tiroide e digestione in un articolo dedicato.
In altre parole, lo stress non blocca solo la tiroide attraverso i percorsi ormonali (cortisolo, T3 inversa, furto di pregnenolone). La blocca anche tramite il percorso digestivo, impedendo l’assorbimento dei nutrienti di cui ha bisogno per funzionare. È un terzo meccanismo, meno noto, ma altrettanto devastante. Ed è la ragione per cui comincio sempre valutando la digestione in consultazione, anche quando il motivo principale è la tiroide. Come vuoi che i tuoi integratori funzionino se il tuo intestino non assorbe più nulla? Sarebbe come riempire un secchio bucato.
Il legame con il [





Laisser un commentaire
Sois le premier à commenter cet article.