Nathalie ha cinquantatré anni. Prende Crestor (rosuvastatina) da sei anni per il colesterolo. Omeprazolo da quattro anni per un reflusso gastrico. Lexomil la sera per dormire. Tachipirina due o tre volte a settimana per emicranie. Quando si è seduta di fronte a me, mi ha descritto una fatica che trascina da anni, dolori alle cosce che la svegliano di notte, un offuscamento mentale che le impedisce di concentrarsi al lavoro, e un umore depressivo che attribuisce alla menopausa. Cinque medici in tre anni. Nessuno ha mai collegato i suoi quattro farmaci ai suoi sintomi. Nessuno le ha detto che i suoi trattamenti, prescritti per proteggerla, le stavano rubando i nutrienti di cui il suo corpo ha bisogno per funzionare.
Non è un caso raro. È il caso più frequente che ricevo in consultazione. Pazienti che prendono religiosamente il loro trattamento, che si fidano della loro ricetta, e che lentamente sprofondano in uno stato di carenze multiple che nessuno cerca perché nessuno sa dove guardare. Il paradosso è vertiginoso: prendi un farmaco per guarire, e questo farmaco ti priva dei nutrienti necessari per guarire.
« La medicina nutrizionale agisce IN COMPLEMENTO e non in opposizione al trattamento medico. » Dr Anne Lucas, PharmD, corso di Farmaci e Micronutrienti, DU MAPS 2020[^1]
Questa frase del Dr Lucas è la bussola di questo articolo. Non si tratta di buttare i tuoi farmaci nella spazzatura. Si tratta di capire cosa fanno al tuo corpo oltre al loro effetto terapeutico, e di correggere i danni collaterali che nessuno ti spiega. Perché l’iatrogenia, questa parola dotta che designa le malattie causate dai trattamenti medici stessi, è un problema di sanità pubblica massicciamente riconosciuto che la Francia si rifiuta di affrontare.
128 000 ricoveri all’anno: il silenzio dell’iatrogenia
I numeri sono vertiginosi. In Francia, l’iatrogenia farmacologica provoca ogni anno circa 128 000 ricoveri[^2]. È più degli incidenti stradali, più dei cancri ai polmoni, più degli ictus. E questo numero tiene conto solo dei casi sufficientemente gravi da richiedere un ricovero. Gli effetti indesiderati di basso grado, quelli che si insediano insidiosamente nei mesi e negli anni, quelli che assomigliano a stanchezza cronica, a invecchiamento prematuro, a una depressione che non si rivela, non sono conteggiati da nessuna parte.
Nel 2010, la Francia consumava 48 scatole di farmaci per abitante all’anno[^3]. Quarantotto scatole. Quattro scatole al mese. Dalla culla alla tomba, siamo la nazione più medicamentalizzata d’Europa. La classifica delle molecole più consumate disegna un ritratto inquietante: paracetamolo in testa, seguito da statine, inibitori di pompa protonica (IPP), antibiotici, farmaci antinfiammatori non steroidei (FANS), antidepressivi e levotiroxina[^4]. Ognuna di queste classi terapeutiche induce carenze specifiche in micronutrienti. E quando un paziente assume tre o quattro di queste molecole contemporaneamente, come Nathalie, le carenze si accumulano e si potenziano.
Quello che il Dr Lucas insegna al DU MAPS è un corso che ogni farmacista, ogni medico e ogni paziente dovrebbe conoscere. Non si tratta di demonizzare i farmaci. Si tratta di capire il loro impatto metabolico reale e agire di conseguenza. In naturopatia, lo chiamiamo causalismo: cercare la causa della causa. Quando un paziente stanco assume una statina, la causa della sua stanchezza potrebbe non essere la menopausa, lo stress o la depressione. Potrebbe essere l’esaurimento di CoQ10 che nessuno ha misurato.
Le statine: primo blockbuster, primo predatore di CoQ10
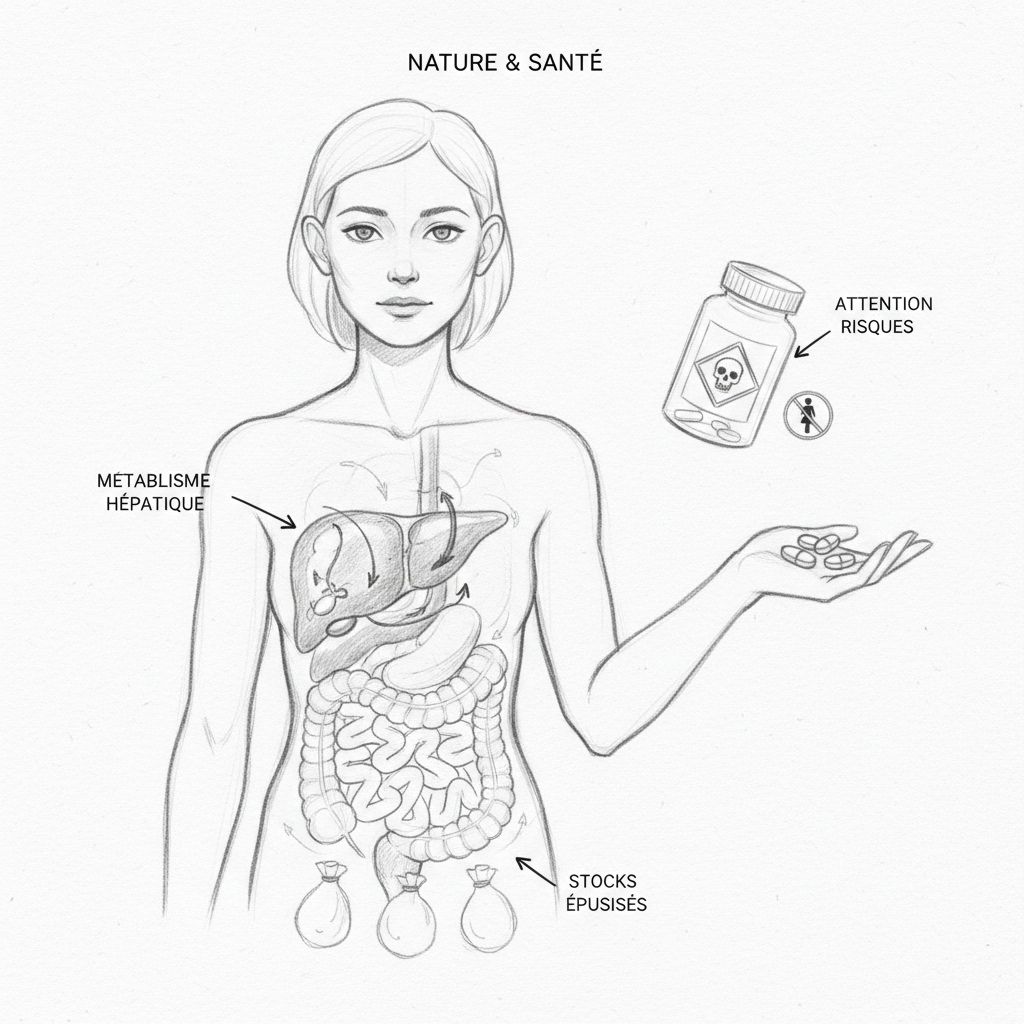
La storia delle statine è la storia di un successo commerciale senza precedenti nell’industria farmaceutica. Lipitor (atorvastatina) ha generato 9,5 miliardi di dollari di fatturato nel 2011, rendendolo il farmaco più venduto nella storia della farmacia[^5]. In Francia, quasi sette milioni di persone assumono una statina quotidianamente. E ogni giorno, questi sette milioni di persone impoveriscono silenziosamente le loro riserve di coenzima Q10 senza saperlo.
Il meccanismo è semplice e implacabile. Le statine inibiscono la HMG-CoA reduttasi, l’enzima chiave della via del mevalonato che sintetizza il colesterolo. Il problema è che questa stessa via metabolica produce anche il coenzima Q10[^6]. Bloccando l’enzima a monte, le statine non fanno distinzioni: abbassano il colesterolo E il CoQ10. È come chiudere il rubinetto principale per fermare una perdita in cucina: tagli l’acqua dappertutto.
Il CoQ10, che ho dettagliato nell’articolo sul invecchiamento cellulare e mitocondri, è un trasportatore di elettroni essenziale della catena respiratoria mitocondriale. È quello che permette ai mitocondri di fabbricare l’ATP, l’energia delle tue cellule. Un adulto produce e consuma circa 40-50 chili di ATP al giorno. Il cuore, che batte 100 000 volte al giorno, è l’organo più dipendente dai suoi mitocondri. Privare il cuore di CoQ10 è come tagliare l’alimentazione elettrica di una fabbrica che funziona 24 ore al giorno.
Le conseguenze cliniche di questo esaurimento sono documentate da decenni. Le mialgie (dolori muscolari) colpiscono il 5-20 % dei pazienti in terapia con statine secondo gli studi, ma questo numero è probabilmente sottostimato perché molti pazienti non fanno il collegamento. I crampi notturni, la debolezza muscolare all’esercizio, la fatica sproporzionata rispetto all’attività: tutti segni che il medico attribuisce all’età o alla mancanza di esercizio, e che il paziente finisce per accettare come una fatalità. Baker e Tarnopolsky hanno descritto nel 2005 una neuromiotossicità associata alle statine, con lesioni muscolari e nervose a volte irreversibili[^7]. Nei casi più gravi, la rabdomiolisi, una distruzione massiccia delle fibre muscolari che può causare insufficienza renale acuta, rimane un effetto indesiderato raro ma temibile.
Ma l’esaurimento di CoQ10 non si limita ai muscoli. Il Dr Lucas cita disturbi della libido, episodi depressivi e un rischio diabetogeno aumentato nei pazienti in terapia con statine[^8]. Una tesi pubblicata nel Canadian Journal of Cardiology conferma che le statine aumentano il rischio di diabete di tipo 2, il che è assurdo per un farmaco prescritto per proteggere il sistema cardiovascolare. Come spiego nell’articolo sul colesterolo e le malattie cardiovascolari, l’effetto benefico delle statine è essenzialmente legato alla loro attività antinfiammatoria, non alla riduzione del colesterolo in sé. Il che pone una domanda fondamentale: perché non trattare l’infiammazione direttamente, senza privare il corpo del suo CoQ10?
La soluzione micronutrizionale è semplice: integrare sistematicamente con CoQ10 ogni paziente in terapia con statine. Cento-duecento milligrammi al giorno, sotto forma di ubiquinolo (forma ridotta, meglio assorbita dopo i 40 anni). Questa raccomandazione, che dovrebbe figurare su ogni ricetta di statine, è assente da quasi tutti i protocolli medici in Francia. E quando un paziente menziona il CoQ10 al suo cardiologo, la risposta è troppo spesso un’alzata di spalle.
Gli IPP: quando eliminare l’acidità equivale a eliminare l’assorbimento
Gli inibitori di pompa protonica sono la seconda classe di farmaci più prescritta in Francia. Omeprazolo, esomeprazolo, lansoprazolo, pantoprazolo: questi nomi figurano su milioni di ricette, spesso prescritti per reflusso gastroesofageo, ulcera, o semplicemente “a protezione” quando un paziente assume antinfiammatori. Il problema è che molti pazienti continuano a prenderli per anni, a volte decenni, anche se erano previsti per una durata massima di otto settimane[^9].
Gli IPP agiscono bloccando la pompa protonica delle cellule parietali gastriche, sopprimendo così la produzione di acido cloridrico (HCl). È efficace contro il reflusso e l’ulcera. Ma l’acido gastrico non è lì per infastidiarci. Assolve funzioni fisiologiche essenziali che il Dr Lucas dettaglia nel suo corso: la degradazione delle proteine alimentari (attivazione della pepsina), la sterilizzazione del bolo alimentare (i batteri patogeni non sopravvivono a un pH di 1,5-2), e soprattutto, la preparazione dei micronutrienti per il loro assorbimento intestinale[^10].
La vitamina B12 è la prima vittima degli IPP. Il suo assorbimento richiede due condizioni: un pH gastrico sufficientemente acido per liberarla dalle proteine alimentari a cui è legata, e il fattore intrinseco secreto dalle cellule parietali (le stesse cellule che gli IPP inibiscono). Sopprimendo l’acidità E perturbando la secrezione del fattore intrinseco, gli IPP creano una doppia pena per la B12. Le conseguenze di una carenza di B12 sono temibili: anemia megaloblastica, neuropatia periferica (formicolio, intorpidimento), disturbi cognitivi e depressione. Come spiego nell’articolo sull’anemia, la B12 è un cofattore essenziale dell’eritropoiesi, e la sua carenza produce un’anemia macrocitica che il medico non sempre cerca quando prescrive un IPP.
Il magnesio è la seconda vittima. L’ipomagnesemia sotto IPP è sufficientemente documentata perché la FDA americana abbia emesso un avviso nel 2011. Il magnesio è cofattore di più di 300 reazioni enzimatiche. La sua carenza provoca crampi, ansia, disturbi del ritmo cardiaco, insonnia e stanchezza cronica. Sono esattamente i sintomi che Nathalie descriveva in consultazione, e che cinque medici avevano attribuito alla menopausa.
Il ferro è la terza vittima. L’acido cloridrico è indispensabile per ridurre il ferro ferrico (Fe3+) in ferro ferroso (Fe2+), l’unica forma assorbibile a livello dell’enterocita tramite il trasportatore DMT1. Senza acidità gastrica, il ferro rimane sotto forma ferrica e attraversa l’intestino senza essere assorbito. Il calcio è la quarta vittima, con un rischio aumentato di fratture osteoporotiche documentato nei pazienti in terapia con IPP a lungo termine[^11].
Se assumi un IPP da più di due mesi e sei stanco, se hai formicolii alle estremità, crampi notturni o offuscamento mentale, chiedi al tuo medico un dosaggio di B12, omocisteina, magnesio eritrocitario e ferritina. Queste sono le analisi che nessuno pensa di fare, e che cambiano tutto. L’articolo sulla depressione e i neurotrasmettitori spiega in dettaglio perché queste carenze possono mimare un quadro depressivo.
La pillola contraccettiva: il furto silenzioso di B6, B9, zinco e magnesio
Più di quattro milioni di donne in Francia assumono una contraccezione ormonale. La pillola estro-progestinica è prescritta fin dall’adolescenza, spesso senza alcuna informazione sul suo impatto nutrizionale. Eppure, i deficit che induce sono documentati dagli anni Settanta[^12].
La vitamina B6 (piridossina) è la più colpita. Gli estrogeni di sintesi aumentano il catabolismo del triptofano tramite la via delle chinurenine, il che consuma massicciamente la B6 come cofattore. Ora la B6 è indispensabile alla sintesi della serotonina (tramite triptofano decarbossilasi) e della dopamina (tramite DOPA decarbossilasi). In altre parole, la pillola devia il triptofano dalla via della serotonina verso la via delle chinurenine, e consuma contemporaneamente la vitamina necessaria alla sintesi di serotonina. Il risultato? Disturbi dell’umore, irritabilità, calo della libido, voglia di zuccheri a fine giornata, difficoltà di addormentamento. Sintomi che il ginecologo attribuisce allo stress, al carico mentale o alla coppia, mentre la causa è biochimica.
La vitamina B9 (folati) è anch’essa depleta dalla pillola. È un punto critico nelle donne in età fertile, perché una carenza di folati al momento del concepimento aumenta il rischio di malformazione del tubo neurale nell’embrione. Il Dr Lucas insiste su questo paradosso: si prescrive la pillola per evitare una gravidanza, ma quando la donna smette la pillola per concepire, le sue riserve di folati sono al minimo, proprio quando sono più necessarie[^13]. L’articolo sulla gravidanza e la micronutrizione dettaglia l’importanza capitale dell’integrazione di B9 in periodo preconcezionale.
Lo zinco e il magnesio completano il quadro delle carenze indotte dalla pillola. Lo zinco è cofattore di più di 200 enzimi, interviene nell’immunità, nella pelle, nei capelli, nella fertilità e nella funzione tiroidea. Il magnesio, già cronicamente carente nell’alimentazione moderna, è ancora più depleto dalla contraccezione ormonale. Per le donne che assumono una pillola e soffrono di stanchezza, caduta di capelli, acne o disturbi tiroidei, la prima cosa da verificare non è la tiroide stessa: sono le carenze di zinco e magnesio indotte dal trattamento.
La metformina: l’antidiabetico che svuota la B12
La metformina (Glucophage, Stagid) è il trattamento di prima linea del diabete di tipo 2. Più di tre milioni di francesi l’assumono quotidianamente. La sua efficacia sulla glicemia è indiscutibile. Ma il suo impatto sulla vitamina B12 è un angolo cieco terapeutico che riguarda potenzialmente milioni di pazienti[^14].
Il meccanismo è duplice. La metformina interferisce con l’assorbimento intestinale di B12 a livello dell’ileo terminale, probabilmente alterando il flusso di calcio necessario all’endocitosi del complesso B12-fattore intrinseco. Altera anche il microbiota intestinale, il che può aggravare il malassorbimento. Gli studi mostrano che dopo quattro anni di trattamento, il 30% dei pazienti in terapia con metformina presenta una carenza di B12 biologicamente significativa[^15].
Le conseguenze sono insidiose. La neuropatia diabetica, complicazione classica del diabete, può essere aggravata o mimata da una carenza di B12 che nessuno cerca. Il paziente lamenta formicolio, intorpidimento, disturbi dell’equilibrio. L’endocrinologo aumenta la metformina o aggiunge un trattamento per la neuropatia, senza mai dosare la B12. È un circolo vizioso dal quale il paziente non esce perché nessuno pone la domanda corretta.
La soluzione è tuttavia semplice: dosare la B12 e l’omocisteina in ogni paziente in terapia con metformina, almeno una volta all’anno. E integrare se necessario, preferibilmente per via sublinguale (metilcobalamina) per aggirare il problema di assorbimento intestinale. È un gesto che costa pochi euro e che può prevenire neuropatie irreversibili. Ma come per il CoQ10 sotto statina, questa raccomandazione è assente da quasi tutti i protocolli medici francesi.
Gli antidepressivi SSRI: la trappola della melatonina rubata
Gli inibitori della ricaptazione della serotonina (SSRI) sono gli antidepressivi più prescritti in Francia. Fluoxetina (Prozac), paroxetina (Deroxat), sertralina (Zoloft), escitalopram (Seroplex): queste molecole aumentano la concentrazione di serotonina nella fessura sinaptica bloccandone la ricaptazione dal neurone pre-sinaptico. Su carta, è logico. In pratica, gli effetti collaterali sono numerosi e raramente anticipati[^16].
Il Dr Lucas evidenzia un effetto particolarmente insidioso: il deficit di melatonina. La serotonina è il precursore diretto della melatonina, l’ormone del sonno, tramite l’enzima SNAT (serotonina N-acetiltransferasi). Aumentando artificialmente la serotonina nella fessura sinaptica, gli SSRI perturbano la cascata serotonina-melatonina nella ghiandola pineale. Risultato: molti pazienti in terapia con SSRI si lamentano di disturbi del sonno, il che è assurdo sapendo che l’insonnia è un sintomo maggiore della depressione. L’articolo sul sonno naturale dettaglia la cascata triptofano-serotonina-melatonina e l’importanza di rispettarla.
Gli SSRI inducono anche un deficit di magnesio e zinco, due cofattori essenziali della neurotrasmissione. Il magnesio protegge dall’eccitotossicità glutammatergica (l’eccesso di glutammato, neurotrasmettitore eccitatorio, che daneggia i neuroni). Lo zinco è cofattore della B6, che è a sua volta cofattore della sintesi di serotonina. In altre parole, gli SSRI agiscono sulla serotonina già presente nella fessura sinaptica, ma non fanno nulla per produrne di più. E depleta i cofattori necessari alla sintesi di serotonina, potendo paradossalmente aggravare il deficit di produzione a lungo termine.
Il paracetamolo: il ladro di glutatione che tutti ignorano
Il paracetamolo (Tachipirina, Efferalgan, Dafalgan) è il farmaco più venduto in Francia. Analgesico di prima linea, antipiretico, in vendita libera, considerato “innocuo” dalla maggior parte della popolazione. Ma il Dr Lucas dedica un’intera parte del suo corso al suo impatto metabolico, e quello che descrive è tutt’altro che innocuo[^17].
Il paracetamolo è metabolizzato dal fegato principalmente tramite glucuronidazione e solfatazione (fase II della disintossicazione epatica). Ma una frazione, circa il 5-10%, passa tramite il citocromo CYP2E1 e produce un metabolita altamente tossico: il NAPQI (N-acetil-p-benzochinone imina). In condizioni normali, il NAPQI è immediatamente neutralizzato dal glutatione, il principale antiossidante dell’organismo. Ma a dosi ripetute, o in un paziente le cui riserve di glutatione sono già basse (malnutrizione, alcolismo, malattia epatica, digiuno), il glutatione si esaurisce e il NAPQI libero attacca gli epatociti. Questo è il meccanismo della epatotossicità del paracetamolo, prima causa di trapianto epatico d’urgenza nei paesi occidentali.
Quello che il Dr Lucas sottolinea e che è raramente spiegato, è che anche a dosi terapeutiche (3 grammi al giorno), un consumo regolare di paracetamolo può abbassare significativamente le riserve di glutatione senza provocare un’epatite clinica manifesta. Il paziente non sente nulla, i suoi enzimi epatici rimangono normali, ma la sua capacità di disintossicazione epatica si erode silenziosamente. Il glutatione è necessario alla coniugazione dei metalli pesanti, dei perturbatori endocrini, degli xenobiotici di ogni tipo. Un fegato impoverito di glutatione è un fegato che non filtra più correttamente, ed è l’intero organismo che si intasa.
La NAC (N-acetilcisteina), precursore diretto del glutatione, è l’antidoto ufficiale del sovradosaggio di paracetamolo al pronto soccorso. Ma dovrebbe essere consigliata in prevenzione in ogni paziente che consuma paracetamolo regolarmente. Seicento milligrammi di NAC al giorno bastano a sostenere la sintesi di glutatione. È una misura semplice, poco costosa, e che dovrebbe accompagnare ogni confezione di Tachipirina.
Gli antibiotici: la bomba sganciata sul tuo microbiota
Gli antibiotici salvano vite. È indiscutibile. Ma causano anche danni collaterali considerevoli che la medicina sta iniziando a misurare. Il Dr Lucas ricorda che un singolo corso di antibiotici di sette giorni può modificare la composizione del microbiota intestinale per sei mesi fino a due anni[^18]. E sapendo che il microbiota gioca un ruolo centrale nell’immunità, nella sintesi di vitamine B, nella produzione di neurotrasmettitori e nella regolazione dell’infiammazione, si comprende che la prescrizione di antibiotici non dovrebbe mai essere banale.
Gli antibiotici a largo spettro (amoxicillina, ciprofloxacina, metronidazolo) non distinguono tra batteri patogeni e batteri commensali. Annientano l’ecosistema intestinale senza discriminazione. Le conseguenze sono molteplici: carenza di vitamine del gruppo B (B1, B2, B6, B12) normalmente prodotte dal microbiota, proliferazione di Candida albicans per soppressione della competizione batterica, diminuzione degli acidi grassi a catena corta (butirrato) che nutrono i colonociti, e aumento della permeabilità intestinale. L’articolo su digestione e microbiota dettaglia in profondità le conseguenze di un microbiota squilibrato.
Quello che il Dr Lucas insiste a sottolineare, è che la ricostuzione del microbiota dopo un trattamento antibiotico non avviene spontaneamente in tutti. Alcune specie protettive come Faecalibacterium prausnitzii o Akkermansia muciniphila possono impiegare mesi per riprendersi, e in alcuni pazienti, non tornano mai ai loro livelli iniziali. La prescrizione congiunta di probiotici durante e dopo l’antibioticoterapia, che sembra essere del buon senso, è quasi mai proposta in Francia[^19].
Le interazioni CYP: quando un farmaco ne amplifica un altro
Al di là delle carenze, il Dr Lucas affronta un argomento complesso ma fondamentale per chiunque assuma più farmaci: le interazioni a livello dei citocromi P450[^20]. Questi enzimi epatici, che ho dettagliato nell’articolo sulla disintossicazione epatica, sono responsabili della metabolizzazione della stragrande maggioranza dei farmaci. Il CYP3A4 da solo metabolizza circa il 50% dei farmaci sul mercato.
Il problema sorge quando un farmaco è inibitore del citocromo che metabolizza un altro farmaco. L’inibizione rallenita l’eliminazione del secondo farmaco, il che aumenta la sua concentrazione ematica e potenzia i suoi effetti collaterali. È come chiudere parzialmente lo scarico di un lavandino mentre il rubinetto scorre: il livello sale. Al contrario, un farmaco induttore accelera il citocromo e diminuisce la concentrazione del secondo farmaco, riducendo la sua efficacia.
Il pompelmo è l’esempio più noto: inibisce potentemente il CYP3A4, il che aumenta la concentrazione di dozzine di farmaci (statine, immunosoppressori, benzodiazepine, alcuni anticancerosi). L’iperico, pianta usata contro la depressione leggera, è un potente induttore del CYP3A4, il che può rendere inefficaci la pillola contraccettiva, gli anticoagulanti e gli immunosoppressori. Il tabacco induce il CYP1A2, modificando il metabolismo della caffeina e della teofillina.
Per un naturopata, la conoscenza di queste interazioni è essenziale. Un paziente che assume una statina e che consuma pompelmo ogni mattina moltiplica la sua concentrazione di statina nel sangue, e quindi i suoi effetti collaterali, senza saperlo. Un paziente in trattamento con antidepressivo SSRI che assume l’iperico su consiglio di un erborista rischia una sindrome serotoninergica potenzialmente mortale. La naturopatia non si oppone alla farmacologia. La completa. Ma per completare senza pericolo, bisogna conoscere le regole del gioco.
La levotiroxina: l’ormone di sostituzione che non risolve nulla da sola
La levotiroxina (Levothyrox, L-Tiroxina) è il quinto farmaco più prescritto in Francia. Milioni di pazienti la prendono ogni mattina a digiuno, trenta minuti prima della colazione. Ma come spiego in dettaglio nell’articolo sulla tiroide e la micronutrizione, la levotiroxina fornisce solo T4, la forma inattiva dell’ormone tiroideo. La sua conversione in T3 attiva richiede cofattori che la levotiroxina stessa non fornisce: selenio (cofattore della deiodinasi DIO1 e DIO2), zinco (cofattore del recettore tiroideo), ferro (cofattore della TPO), vitamina D (modulatore del recettore VDR)[^21].
Il Dr Lucas sottolinea un punto spesso ignorato: l’assunzione di levotiroxina interferisce con l’assorbimento di ferro e calcio se assunta contemporaneamente. Questo è il motivo per cui le raccomandazioni attuali consigliano un intervallo di quattro ore tra l’assunzione di levotiroxina e qualsiasi supplemento di ferro o calcio. Ma quanti pazienti lo sanno? E quanti medici verificano i cofattori di conversione T4-T3 quando un paziente in trattamento con Levothyrox rimane sintomatico nonostante una TSH “normalizzata”?
Se sei in trattamento con levotiroxina e sei ancora stanco, freddoloso, perdi i capelli e prendi peso nonostante una TSH nei range normali, la domanda potrebbe non essere il dosaggio del tuo Levothyrox. Potrebbe essere il selenio, lo zinco, il ferro o la vitamina D che mancano perché la T4 che assumi ogni mattina si trasformi in T3 attiva nelle tue cellule. L’articolo su Hashimoto sviluppa questa problematica in profondità.
Quello che il Dr Lucas propone: la medicina nutritionnelle come alleata
Il Dr Lucas non combatte i farmaci. Combatte l’ignoranza dei loro effetti metabolici. La sua proposta si tiene in tre principi che applico quotidianamente in consultazione[^22].
Il primo principio è il bilancio micronutrizionale sistematico in ogni paziente in trattamento a lungo termine. Non un bilancio standard con emocromo e transaminasi. Un bilancio mirato alle carenze indotte dal farmaco prescritto. CoQ10 sotto statina. B12 e magnesio sotto IPP. B6, B9, zinco e magnesio


Laisser un commentaire
Sois le premier à commenter cet article.